快速康复护理联合营养支持在结直肠癌根治术患者中的应用价值
2020-11-25王雪
王 雪
(大连大学附属新华医院肛肠科,辽宁 大连 116021)
手术是临床治疗结直肠癌的主要手段,近年来随着微创手术方式的发展,如何在治疗疾病的基础上进一步降低创伤程度成为临床医师研究的重点问题[1-2]。另外,结直肠癌术后患者的胃肠功能尚未恢复,无法快速进食补充营养,致使整体抵抗力下降,影响术后恢复[3]。为了进一步改善预后,我院以收治的91例结直肠癌根治术患者为研究对象进行分组研究,观察组患者在常规护理基础上给予快速康复护理联合营养支持,取得了满意的临床效果,报道如下。
1 资料与方法
1.1 一般资料 91例结直肠癌根治术患者均为2017年5月至2019年7月我院收治,根据随机数表法分为对照组(45例,常规护理)和观察组(46例,对照组基础上采用快速康复护理联合营养支持)。对照组患者中男24例,女21例,平均年龄(61.21±2.42)岁。观察组患者中男25例,女21例,平均年龄(61.53±2.61)岁。两组患者一般资料经SPSS 20.0统计学软件分析比较,差异无统计学意义,P>0.05,具有可比性。
1.2 纳入和排除标准 纳入标准:①符合美国国立综合癌症网络(National Comprehensive Cancer Network,NCCN)《结直肠癌临床实践指南》 2011年更新解读中关于结直肠癌的诊断标准[4];②美国麻醉医师协会(American Society of Anesthesiologists,ASA)分级<Ⅲ级;③临床资料完整;④对本研究知情且达成书面协议。排除标准:①手术禁忌证者;②伴有水电解质紊乱、癌细胞远处转移者;③合并其他恶性肿瘤病变、消化系统疾病者;④中途退出研究者。
1.2 方法 两组患者确诊后均给予结直肠癌根治术治疗。
1.2.1 对照组 患者采用常规护理。具体包括:①健康教育。了解患者一般信息,告知其疾病相关知识、手术方案及注意事项。②术前准备。禁食24 h,禁水4 h。术前1 d采用300 mL5%甘露醇进行全肠道清洗,对于伴有肠梗阻患者则采用经肛门清洁灌肠。③尿管护理。术后留置3~5 d尿管。④胃管护理。常规放置胃管,术后待肛门排气后拔除。⑤术后活动。在患者自愿状态下协助其被动锻炼。⑥术后营养支持。禁食禁水48 h后给予胃肠外营养,待肛门排气后适当饮水,循序渐进调整为流质软食。
1.2.2 观察组 患者在对照组基础上实施快速康复护理联合营养支持。具体包括:①健康教育。以一对一交谈模式,了解患者的顾虑及疾病相关知识认知不足之处,针对性地向其讲述快速康复各个阶段可能出现的问题及解决方法[5]。②术前准备。禁食6 h,禁水2 h。术前晚上饮用800 mL12.5%碳水化合物液体,术前2~3 h饮水400 mL。术前不行全肠道清洗或灌肠1次,术前晚上用肥皂水经肛门清洗灌肠。③胃管护理。不放置胃管,或术后麻醉清醒即可拔除胃管。④尿管护理。手术开始前放置尿管,术后待患者清醒后拔除尿管,若实施低位直肠术,术后2~3 d拔除尿管。⑤术后活动。鼓励患者早期进行自主活动,术后患者麻醉清醒后6 h协助其调整至侧卧位或半卧位,2 h更换1次。术后第1天,指导患者进行早期床上翻身和被动活动,如伸髋、屈膝等;第2天指导其进行自行翻身,下床活动;第3天指导家属陪伴患者在病房、走廊多走动。⑥术后营养支持。将术后营养支持路径制作为卡片,发放给患者,并向其详细说明卡片内容。术后4 h鼓励患者口服温开水20 mL,术后12 h经鼻空肠营养管滴入少量生理盐水,24 h后逐步增加肠内营养液,直至足量,同时口服乳果糖以刺激胃肠功能恢复。
1.3 观察指标 ①比较两组患者临床相关指标,包括尿管留置时间、进食时间、肛门排气时间、首次排便时间、术后住院时间。②采用李克特量表(Likert scale)[6]对两组患者护理后的临床症状进行评分,包括疼痛、腹胀、食欲3个项目,每个项目10分,前2项得分越高说明患者症状越严重,食欲部分得分越高说明患者食欲越好。③统计并比较两组患者并发症发生率,包括发热、肺部感染、尿路感染、尿潴留、肠梗阻、吻合口瘘。
1.4 统计学方法 以统计学软件SPSS 20.0处理数据,临床相关指标、护理后症状评分等计量资料以()表示,组间比较行t检验;并发症发生率等计数资料以[n(%)]表示,组间比较行χ2检验。P<0.05为差异有统计学意义。
2 结果
2.1 两组患者临床相关指标比较 观察组患者各临床指标优于对照组(P<0.05)。见表1。
表1 两组患者临床相关指标比较 (d,)
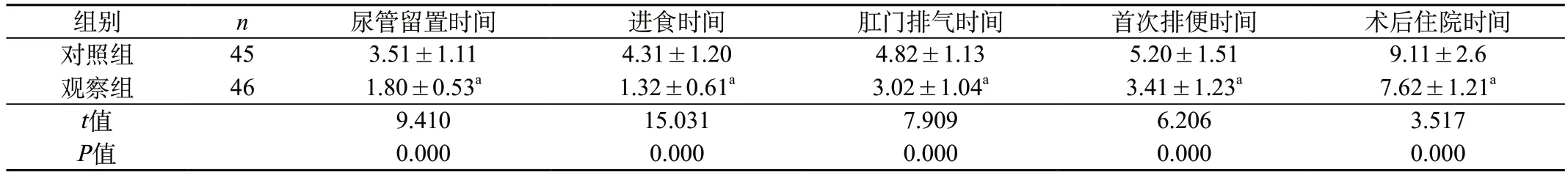
表1 两组患者临床相关指标比较 (d,)
注:与对照组比较aP<0.05。
2.2 两组患者护理后症状评分比较 观察组患者护理后疼痛、腹胀评分分别为(3.21±1.11)、(3.52±0.93)分,均明显低于对照组的(6.54±1.67)、(7.01±1.34)分,食欲评分(7.23±1.50)分明显高于对照组的(5.11±1.20)分,差异有统计学意义(t=11.4117、14.404、4.699,P=0.000、0.000、0.000)。
2.3 两组患者并发症发生率比较 对照组患者中出现发热、肺部感染、尿潴留、肠梗阻各1例(2.22%),尿路感染3例(6.67%),吻合口瘘2例(4.44%),并发症发生率为20.00%;观察组患者中出现肺部感染、尿路感染各1例(2.17%),并发症发生率为4.35%。观察组患者并发症发生率明显低于对照组(χ2=5.244,P=0.022)。
3 讨 论
快速康复护理是一种新型护理模式,伴随生物-心理-社会医学模式而产生,与常规护理模式相比其更加注重关注患者的身心健康,从科学的角度帮助人体功能的恢复,从而改善手术效果。现阶段,快速康复护理用于消化系统肿瘤的护理效果已得到临床证实,考虑到结直肠癌根治术患者术后胃肠功能尚未恢复,机体免疫力差,不利于患者术后恢复,有学者提出术后护理中可结合患者的病情特点给予有效的营养支持[7]。本研究立足于术后恢复进程、症状改善程度、并发症发生风险等角度,对快速康复护理联合营养支持在结直肠癌根治术患者护理中的应用价值进行探讨,结果显示:护理后,观察组患者各临床指标均优于对照组(P<0.05),且观察组患者护理后疼痛、腹胀评分均明显低于对照组,食欲评分明显高于对照组(P<0.05),证实联合护理方案在改善结直肠癌根治术患者症状方面的效果显著,可加快康复进程。
本研究护理实践主要从以下6个方面开展:①健康教育。既往常规护理中,以随机宣教为主。快速康复护理中要求一对一针对性讲解,根据患者的知识盲区选择讲解内容,教育工作有效性更强。②术前准备。快速康复护理认为,肠道准备作为一种应激反应会导致患者术前脱水,加大了术中低血压的发生风险[8]。因此观察组患者术前只进行了简单的肠道准备,术后发现并未增加感染、吻合口瘘的发生风险。③胃管护理。常规护理给予患者留置胃管,研究发现,长期留置导管会加强机体不良刺激,增加肾上腺素、儿茶酚胺的释放量[9-10]。另外,术中留置胃管对胃空虚、误吸的预防作用有限,并不能有效降低肠道压力,反而会增加咽喉部不适。因此观察组患者并未留置胃管。④尿管护理。快速康复护理认为,留置尿管会加重患者的生理不适感,不利于术后早期活动,也会增加泌尿系统感染的机会[11]。观察组患者术后2~3 d将尿管拔除,尿路感染风险有所下降。⑤术后活动。术后持续性硬膜外阻滞镇痛能够有效缓解患者疼痛程度,为早期拔管及下床活动创造了有利条件。常规护理中,指导患者多卧床休养,在其自愿时开展训练。而快速康复护理认为,长期卧床会增加胰岛素抵抗、肌肉蛋白氮丢失的风险,不利于肺功能恢复[12]。因此在观察组患者中,护理人员鼓励其术后进行早期活动,旨在促进其肠道蠕动,减少肺部、凝血系统并发症。⑥营养支持。考虑到患者术后情绪低落、参与护理工作的积极性不高,本研究特将营养支持内容制作为卡片,便于患者查看、执行。有研究[13]证实,早期肠内营养是一种有效的营养支持手段,有助于改善机体营养状态及提升机体抵抗力。结合快速康复护理的理念,观察组患者术后4 h口服温开水,逐步过渡至肠内营养,配合乳果糖有助于刺激胃肠功能恢复。观察组患者护理后并发症发生率为4.3%,明显低于对照组的20.0%(P<0.05),提示联合护理方案能够有效降低结直肠癌根治术患者并发症发生风险,说明这一护理模式具有科学性和安全性。
综上所述,快速康复护理联合营养支持在结直肠癌根治术患者中的临床应用价值高。
