解剖区段挂线术治疗24例高位马蹄形肛瘘的临床疗效观察*
2020-11-12徐进邹琪琦杨达成黄进朱静怡汪庆明
徐进,邹琪琦,杨达成,黄进,朱静怡,汪庆明,△
1 上海中医药大学附属曙光医院宝山分院肛肠科 上海 201900
2 上海市第七人民医院肛肠科 上海 200137
3 上海市浦东新区中医医院肛肠科 上海 201299
4 上海中医药大学附属曙光医院肛肠科 上海 201203
肛瘘年发病率为(6.8~10)/10万[1],临床处理较为棘手。肛瘘的治疗以手术为主,手术目标是彻底治愈并保护肛门功能[2]。瘘管的位置越高,行肛瘘切除术时需要离断的括约肌就越多,对肛门控制排粪功能造成损伤的风险也就越高。高位马蹄形肛瘘因累及大部分的肛门括约肌,治疗上难以在保护括约肌功能和彻底清除肛周感染组织之间找到平衡点[3]。即便采用肛门括约肌保护术式,如肛瘘栓封堵填塞术(anal fistula plug,AFP)[4]、直肠黏膜瓣推移术(endorectal advancement flap,ERAF)[5]、括约肌间瘘管结扎术(the ligation of intersphincteric fistula tract,LIFT)[2]、视频辅助肛瘘治疗术(videoassisted anal fistula treatment,VAAFT)[6]等治疗高位马蹄形肛瘘,往往由于无法充分引流而导致复发。有文献报道显示,马蹄形肛瘘术后复发率高,可达18%~50%,引流不充分、未充分处理间隔及分支瘘管是术后复发的主要因素[7]。处理原发病灶并保证充分引流感染灶是肛瘘治疗的两个要点[2]。单纯的切开引流术或肛瘘挂线引流术对于一些位置较低、范围较局限的肛瘘疗效显著,但对于马蹄形肛瘘或脓肿,因其病变范围广且多位于深部,单纯的引流难以达到期望的效果。笔者团队将高位马蹄形肛瘘根据其解剖特点分成若干个区段,再行分段处理,充分引流炎性组织,取得了良好的临床治愈率,且有效保护了肛门功能,现报告如下。
1 资料与方法
1.1 一般资料
纳入2019年3月至2019年10月于上海中医药大学附属曙光医院肛肠科住院并接受解剖区段挂线术治疗的24例高位马蹄形肛瘘患者作为研究对象,患者一般情况资料见表1。所有病例均完成相关告知及获得知情同意。
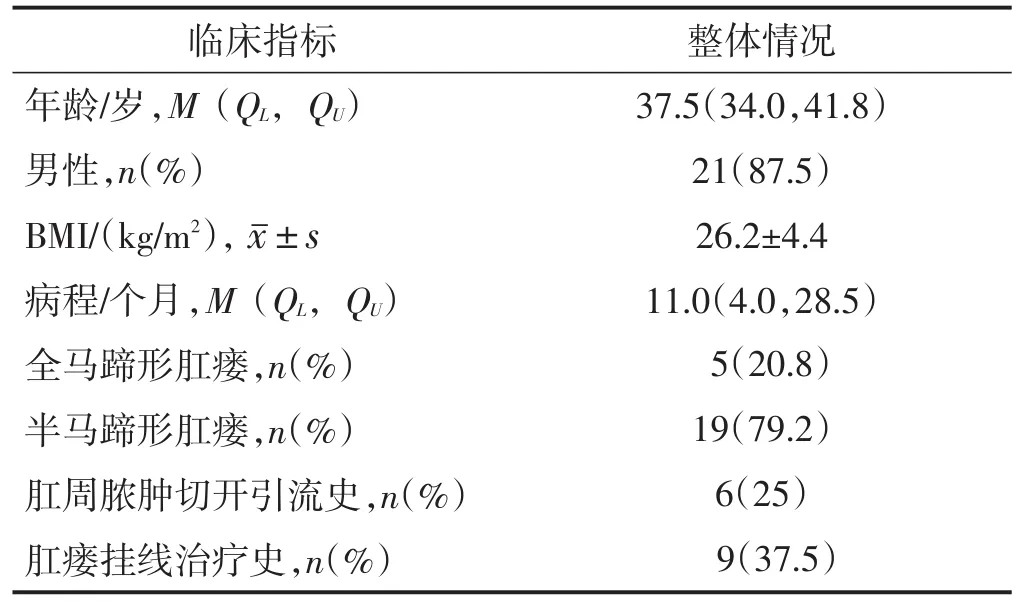
表1 患者一般情况资料
1.2 纳入与排除标准
纳入标准:(1)符合高位马蹄形肛瘘的诊断,即内口位于后侧的瘘管主管道穿过肛管外括约肌深部以上并向肛门一侧或两侧延伸分支,形成马蹄形肛瘘;(2)年龄18~65岁,男女不限。排除标准:(1)合并有消化道感染性疾病、糖尿病、严重心脑血管疾病、特异性体质、凝血功能障碍;(2)直肠阴道瘘以及因特异性疾病(如结核、克罗恩病、溃疡性结肠炎等),或因直肠肛管恶性肿瘤破溃而形成的肛瘘;(3)妊娠期女性。
1.3 伦理审查与注册
本研究已通过上海中医药大学附属曙光医院伦理委员会伦理审查(审查批号:2018-636-67-01),并完成中国临床试验注册中心注册(注册号:ChiCTR1800020206)。
1.4 手术方式
1.4.1 术前准备 术前排除手术禁忌,电子结肠镜检查排除因特异性疾病或直肠肛管恶性肿瘤等引起的肛瘘,行肛门指诊及肛周MRI检查,明确肛瘘的类型,对内口位置及走行进行定位,探明有无分支瘘管及脓腔。术前灌肠清肛,静脉滴注广谱抗生素。
1.4.2 手术操作步骤 患者取侧卧位,常规消毒铺巾,静脉麻醉+会阴阻滞麻醉/局部麻醉起效后,于肛门截石位5点位及7点位外括约肌外缘处各作一长2 cm的放射状切口,经两个切口使用组织钳做肛门裸化钝性分离,沿肛门外括约肌外缘向上钝性分离至肛管后深间隙或肛提肌下间隙,到达并充分暴露受感染间隙,分别从截石位5点位及7点位向前侧分离受感染间隙至截石位1点位(左侧马蹄)和(或)11点位(右侧马蹄)并做外括约肌外缘的放射状切口,以双氧水及碘伏纱条清理腐败管壁组织,将截石位1、5、7、11点位切口之间的受感染间隙用引流管(UROCARE 5.3 cm 16Ch/Fr)挂线引流(截石位1点位和11点位的切口根据患者炎症波及的范围所决定,若患者为单侧马蹄,无需做另一侧的切口)。挂线完成后,由肛门括约肌间入路,沿内、外括约肌间沟做约1/4象限的弧形切口,逐渐分离至受感染间隙,充分游离内外括约肌,将充分游离的直肠黏膜及内括约肌瓣向远端无张力推移,同时将游离的外括约肌向上推移,使受感染间隙与内口在此处错位分离。予2-0可吸收线(VICRYL 26 mm 1/2c 3Ph.Eur.)将内外括约肌沿切口间断缝合固定。如图1。
1.4.3 术后处理 所有患者术后均使用碘伏棉条清洁创面,引流口均置碘伏棉条做进一步引流,每天1~2次,直至创面愈合。根据患者切口愈合情况,逐个移除引流管,移除标准为括约肌外瘘管切口内肉芽组织填满。
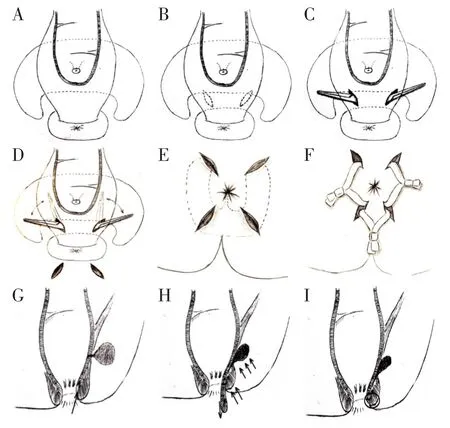
图1 解剖区段挂线术手术示意图(图片均为笔者团队原创绘制)
1.5 观察指标
1.5.1 疗效评价指标 (1)住院时间:患者入院至出院的时间,不足1 d按1 d计算。(2)术中情况:手术时间为术前消毒至创面纱布包扎完毕所需时间;术中出血量根据术中使用的纱布数量计算,以一块干纱布蘸满血计为20 mL出血量估算。(3)术后并发症情况:包括术后疼痛、出血及切口感染等情况。术后疼痛情况采用视觉模拟评分法(VAS)对患者术后第1、2、3、5、7、14天疼痛情况进行评价;术后出血指术后创面出血,经纱布加压包扎仍不能止血;切口感染定义为切开创面红肿、流脓或伴有全身发热症状。(4)肛门功能情况:采用Wexner肛门失禁评分对患者术后肛门失禁情况进行评价,评价时间为术前及术后1个月、3个月。(5)愈合以肛瘘症状体征完全消失,括约肌间及外口创面愈合,无切口感染或肛周脓肿形成为准。若出现以下情况之一,则视为复发[8]:①愈合的创面再次出现皮肤红肿、疼痛、破溃、流脓等症状;②愈合的瘘管处触诊有压痛或肿块;③肛瘘术后3个月手术伤口仍未愈合并再次入院行手术治疗。
1.5.2 随访 出院患者术后1个月内每周1次于门诊随访,后每两周1次门诊随访,评估术后创面愈合状况及术后并发症情况,直至创面完全愈合。初次随访终点为术后3个月,通过门诊就诊及问卷调查方式进行随访;第2次随访终点时间为2020年1月,通过问卷调查或电话方式随访,分析评价患者肛门功能及肛瘘复发情况。
1.6 统计学分析
采用SPSS 22.0统计软件进行数据处理。符合正态分布的计量资料采用()表示;符合偏态分布的计量资料采用M(QL,QU)表示,并采用FreidmanM检验进行分析。计数资料采用[n(%)]表示。以P<0.05为差异有统计学意义。
2 结果
2.1 住院时间及术中情况
所有患者平均住院时间为(5.7±2.9)d,平均手术时间为(26.8±7.0)min,平均术中出血量为(19.4±7.3)mL。
2.2 术后并发症及肛门功能情况
患者术后第1、2、3、5、7和14天的VAS疼痛分值分别为 5.0(3.0,6.8),4.5(3.0,6.0),3.5(2.0,5.0),3(2,5),2.5(1.3,4.0),1(0,2)。所有患者均未发生创面出血、切口感染等术后并发症情况。术前、术后1个月及术后3个月的Wexner肛门失禁评分分别为0(0,0)分,0(0,1)分和0(0,0)分,三个时间点的Wexner评分比较差异无统计学意义(P=0.091),截至2020年1月,所有患者无肛门失禁表现。
2.3 愈合与复发情况
随访3~10个月,中位随访时间为6个月,其中20例患者完全治愈未再行手术治疗,总治愈率为83.3%。2例患者术后3个月括约肌间创面未愈,再次入院行经肛内括约肌切开联合切开扩创治疗后愈合;2例患者愈合后复发,复发患者分别于术后4个月和术后7个月愈合的创面再次出现肛瘘临床症状,予以肛周MRI检查加以辅助诊断,均诊断为低位经括约肌肛瘘,再次入院行改良括约肌间瘘管结扎术(改良LIFT术)治疗。
3 讨论
肛周感染是马蹄形肛瘘的主要病因,同时马蹄形肛瘘的形成还与导致感染扩散的解剖因素密切相关。肛管后深间隙在马蹄形肛瘘的发病和播散中起到关键作用[9],经典Hanley术通过切开内括约肌和部分外括约肌以开放引流肛管后深间隙,一直以来是马蹄形肛瘘手术治疗的经典术式[10],在此基础上发展而来的改良Hanley术取得了令人满意的疗效[11],但因其切开肛门内外括约肌及肛尾韧带,对括约肌的损伤也较大,因此在国内高位马蹄形肛瘘治疗中应用较少。
保护肛门功能的同时提高临床治疗的有效率一直是我们努力的方向。我们在近年来的肛瘘治疗中发现,肛瘘术后复发最主要的原因是位于深部间隙的感染性病灶未得到彻底的清除,未能得到充分的引流,亦或是内口处理失败;彻底清除感染性病灶并保证充分引流是保证创面愈合与防止术后复发的关键,单纯封闭内口可能导致肛瘘复发[12],这也是肛瘘栓、肛瘘夹等手术远期治愈率低而复发率高的原因。Garg[4]报道的一项临床研究显示,肛瘘栓治疗肛瘘的成功率为71.4%,而其在伴有分支瘘管的肛瘘中的治愈率仅50%。另外有研究显示,肛瘘栓治疗复杂性肛瘘的成功率低至41%[13]。LIFT手术虽然根除了括约肌间感染病灶但其并未保证创面的持续开放引流,因此对马蹄形肛瘘的治愈率也较低。一项近期研究表明[14],括约肌间瘘管结扎术治疗肛瘘的成功率和并发症发生率分别为76%和14%。而马蹄形肛瘘、克罗恩病和既往手术治疗史是括约肌间瘘管结扎术后失败的决定因素。
在长期的临床实践中,我们对高位马蹄形肛瘘的治疗方式不断进行改进创新,解剖区段挂线术通过截石位1、5、7、11点位的切口,把高位马蹄形肛瘘的受感染间隙分为多个直线区段,形成对口引流使受累间隙内的脓液更加易于引流。每个区段放置引流管,防止瘘管过早闭合,同时由于引流管的弹力作用,钝性扩开肛门周围的切口,在不损伤肛周正常组织的情况下使创面达到最大程度的引流。同时,本术式以内、外括约肌间为手术入路,以内、外括约肌间沟为界限将肛瘘组织分成内括约肌段和外括约肌段,将内括约肌段肛瘘切开并将黏膜带肌瓣下拉,外括约肌段上提,使两个区段的受感染间隙错位分离,分段治疗,使复杂的肛瘘简单化治疗,提高了高位马蹄形肛瘘的治愈率。此外,因其未切断任何括约肌,最大程度避免了对肛门括约肌的损伤,保护了肛门功能,本研究中未见术后出现严重肛门失禁及严重并发症,患者Wexner肛门失禁评分也提示患者手术前后肛门功能差异无统计学意义。
在24位患者中,有4例患者复发,其中2例患者括约肌间手术创面未愈,究其原因考虑为位于深部间隙的脓肿在术中未能及时发现,未得到完全清除,或术后换药不规范,致使引流不畅,影响创面的愈合。解剖区段挂线术虽然能够起到很好的引流作用,但如果术前没有明确病灶范围,术中未充分处理间隔及分支瘘管,位于深部间隙脓肿未得到完全清除,将导致术后创面难以愈合,因此我们建议在术前做肛周MRI以明确病灶范围,同时规范术后换药过程,保证创面的充分引流,以提高临床治愈率。另外2例复发患者为低位经括约肌肛瘘,复发原因可能与未充分处理内口有关。解剖区段挂线术通过黏膜及内括约肌瓣推移,高位肛瘘“降级”为低位肛瘘,使复发性肛瘘的治疗简单化。但在治疗的过程中应更加充分地处理内口,或结合经肛门内括约肌切开术、直肠黏膜瓣推移等手术方式,进一步降低术后复发的风险,这也是我们未来研究的一个方向。
解剖区段挂线术治疗马蹄形肛瘘可充分暴露受感染间隙,根据解剖结构分段治疗,保证充分引流,且手术操作简便,对肛周组织破坏小,患者术后痛苦轻,现有资料提示该术式治愈率较高,是一种安全有效的括约肌保护术式,术前明确病灶范围、术中充分处理内口应有助于减少术后复发,长期疗效尚需要更大样本量的临床随机对照研究证实。
