垂体瘤质地对术后激素水平的影响
2020-11-12期俊辉余泽然刘正峤戴成国
期俊辉,余泽然,刘正峤,戴成国,倪 炜
(1) 云南省第二人民医院神经外科,云南昆明 650021;2) 云南省肿瘤医院神经外科,云南昆明 650018)
垂体瘤源于鞍区垂体窝内,与垂体组织、鞍隔、垂体柄、下丘脑关系密切。除少数高功能腺瘤(泌乳激素腺瘤、生长激素腺瘤外),手术是大部分垂体瘤治疗的首选。手术的效果由肿瘤形状、血供、大小、侵袭生长方向及质地等因素决定,其中肿瘤质地是非常重要的影响因素。质地较硬的肿瘤,与周围组织黏连较紧,术中对周围组织的牵拉、损伤破坏较重,甚至为了全切肿瘤,需要切除部分周围组织,这样势必对周围组织的功能造成影响。下面就本文作者所在医院在2014 年1 月至2019 年6 月经手术治疗、术中证实肿瘤质地软硬、术后病理诊断为垂体腺瘤的172 病例,分析不同质地的垂体瘤术后激素的变化作一分析报告。
1 一般资料
1.1 临床资料
入选病例2014 年1 月至2019 年6 月在云南省第二人民医院神经外科和云南省肿瘤医院神经外科治疗的病例,纳入标准:肿瘤大于1.0 cm 以上,术前激素紊乱者经激素替代治疗纠正,经鼻蝶内镜、显微镜手术,由资历、经验、技术水平相当的高年资医师手术,无其他可导致垂体激素异常的疾病,有完整的病历资料。排除标准:肿瘤小于1.0 cm、开颅手术者。根据质地的不同分为两组。质地偏硬组(A 组) 86 例,男性42 例,女性44 例,年龄21~72 岁,平均(46.21±12.36)岁;肿瘤大小1.6~4.1 cm,平均(2.36±0.83)cm。肿瘤质地偏软、卒中、囊性变(B 组) 86 例,男性44 例,女性42 例,年龄22~69 岁,(47.35±15.52) 岁;肿瘤大小2.4~3.9 cm,平均(2.17±0.71) cm,见表1。
表1 A、B 两组临床资料()Tab.1 Clinical data of group A and group B ()

表1 A、B 两组临床资料()Tab.1 Clinical data of group A and group B ()
1.2 手术方法
术前行核磁垂体平扫+增强了解肿瘤大小、侵袭生长方向、血供、质地,蝶鞍CT 平扫+冠矢位重建了解蝶鞍、蝶窦结构、骨质破坏情况,有的病例行CTA 检查排除海绵窦区动脉瘤。术前3~6 d 常规抽空腹静脉血查性激素6 项,甲功、皮质醇、促肾上腺皮质激素。皮质醇、促肾上腺皮质激素需在上午7:00~8:00 抽血。术前垂体功能低下者补充强的松、左旋甲状腺素纠正。全身麻醉,显微镜或内镜下经鼻-蝶手术,术后3 d、14 d、1 月、3 月复查上述激素,激素低者用强的松、左旋甲状腺素替代治疗,根据复查激素调整替代激素用量。
1.3 随访及激素评价指标
随访6~12 个月以上,选取对机体代谢较为重要的几项指标:抗利尿激素(ADH)、甲功(TSH、FT3、FT4)、皮质醇(COR)、促肾上腺皮质激素(ACTH),比较两组术后激素的紊乱程度、激素恢复两方面分析。轻度紊乱:抗利尿激素(ADH) 分泌不足,中度紊乱:抗利尿激素(ADH) 不足+甲功(TSH、FT3、FT4) 或皮质醇(COR、ACTH) 低,重度紊乱:抗利尿激素(ADH)+甲 功(TSH、FT3、FT4)+皮 质 醇(COR) 低或伴促肾上腺皮质激素(ADH) 低。以术后第3 天检测值为术后激素紊乱评定[1-2]。以术后2 周、4 周、12 周激素变化评判恢复情况。抗利尿激素分泌不足的评判:烦渴、多饮、多尿,每小时尿量超过300 mL,持续3 小时以上,尿量超过4 000 mL/24 h。长期激素替代:3 个月以上仍需激素治疗。甲状腺功能减退的标准:FT4 低于正常,TSH 正常或降低,肾上腺功能减退标准:早晨8:00,COR 水平降低或COR、ACTH 均低于正常值,垂体-肾上腺轴的评估以皮质醇代替促肾上腺皮质激素[3]。
1.4 统计学处理
分析两组术后激素紊乱情况,不同时段激素变化,以及激素在不同时段恢复情况,用SPSS 21.0 统计软件进行组间变量分析,率的比较采用χ2检验,P<0.05 为差异有统计学意义。
2 结果
肿瘤质地较硬的A 组86 例,术后抗利尿激素(ADH) 分泌不足(轻度紊乱) 86 例(100%),ADH+TSH、FT3、FT4 或COR 分泌不足(中度紊乱) 38 例(44.2%),ADH+TSH、FT3、FT4+COR或伴ACTH 分泌不足(重度紊乱) 的有17 例(19.9%);而肿瘤质地较软、卒中、囊变的B 组86例,术后激素轻、中、重度紊乱的分别为57 例(66.3%),18 例(20.8%),9 例(10.5%)。两组对应的各项值卡方检验,轻、中度紊乱P<0.05,差异有显著性,重度紊乱P>0.05,无显著差异(表2)。抗利尿激素、甲功、皮质醇术后紊乱在A、B两组间分析,P值<0.05,差异显著(表3),质地较硬的肿瘤术后更易出现激素紊乱。在激素替代方面,抗利尿激素在A、B 两组差异显著,P<0.05,甲功、皮质醇无显著差异,P>0.05(如表4)。在激素恢复方面,抗利尿激素在A 组86 例中术后均出现紊乱,术后2 周、4 周、12 周恢复分别为36 例(41.9%)、28 例(32.6%)、12 例(14.0%),长期替代4 例(4.7%)。甲功在A 组中术后紊乱30 例(34.9%),术后2 周、4 周、12 周恢复分别为5 例(16.7%)、10 例(33.3%)、8 例(26.7%),长期替代7 例(23.3%)。术后皮质醇在A 组中紊乱25 例(29.1%),术后2 周、4 周、12周恢复分别为3 例(12.0%)、5 例(20.0%)、11例(44.0%),长期替代6 例(24.0%)。抗利尿激素在B 组86 例中术后出现紊乱57 例(66.2%),术后2 周、4 周、12 周恢复分别为38 例(66.7%)、15 例(17.5%)、4 例(4.7%),无长期替代病例。甲功在B 组中术后紊乱15 例(17.4%),术后2 周、4 周、12 周恢复分别为3 例(20.0%)、4 例(26.7%)、7 例(46.7%),长期替代1 例(6.7%);术后皮质醇在B 组中紊乱13 例(15.1%),术后2 周、4 周、12 周恢复分别为2 例(15.4%)、6 例(46.2%)、3 例(23.1%),长期替代2 例(15.4%) (表5)。无论A 组、B 组,ADH在1 月内多数能恢复,B 组在2 周内恢复达66.2%;而皮质醇、甲功多在3 个月内逐渐恢复。
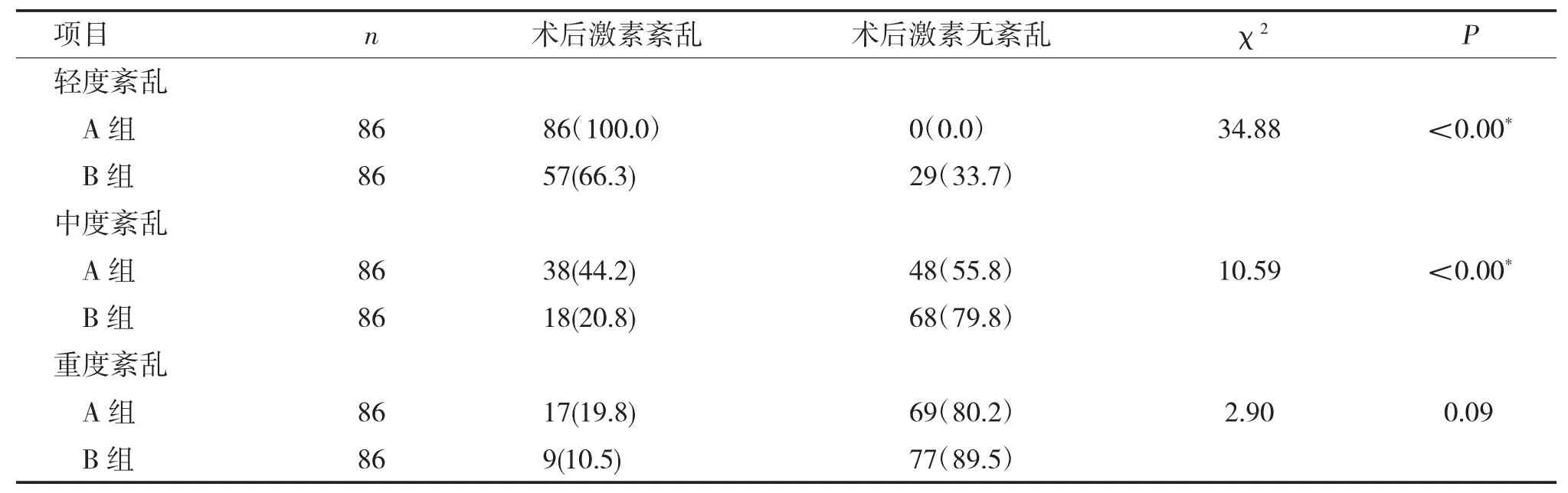
表2 A、B 两组术后激素紊乱比较分析[n(%)]Tab.2 Post-operative hormone changes of group A and group B [n(%)]
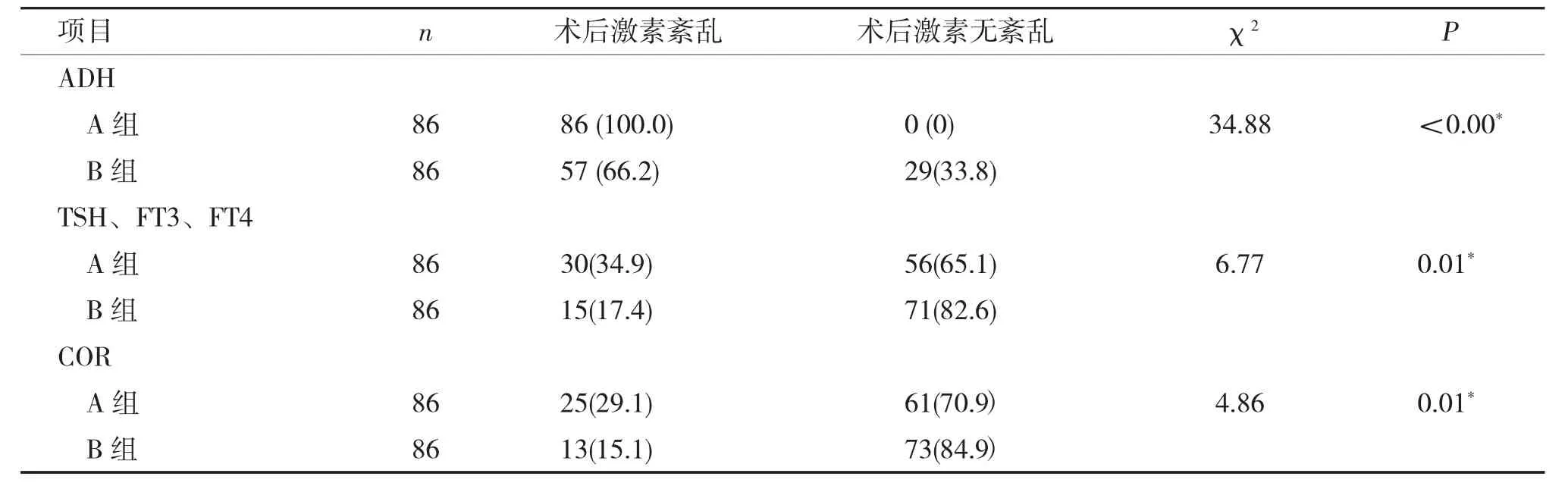
表3 A、B 两组术后激素紊乱情况[n(%)]Tab.3 Post-operative hormone changes of group A and group B [n(%)]
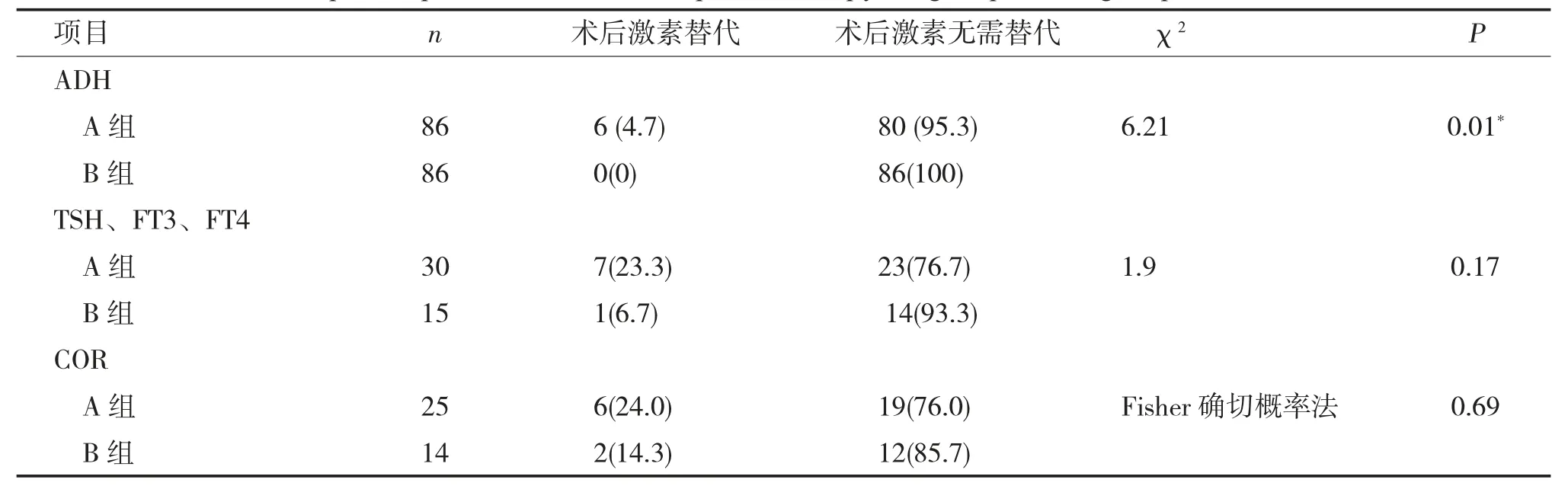
表4 A、B 两组术后激素替代情况[n(%)]Tab.4 post-operative hormone replace therapy of group A and group B [n(%)]
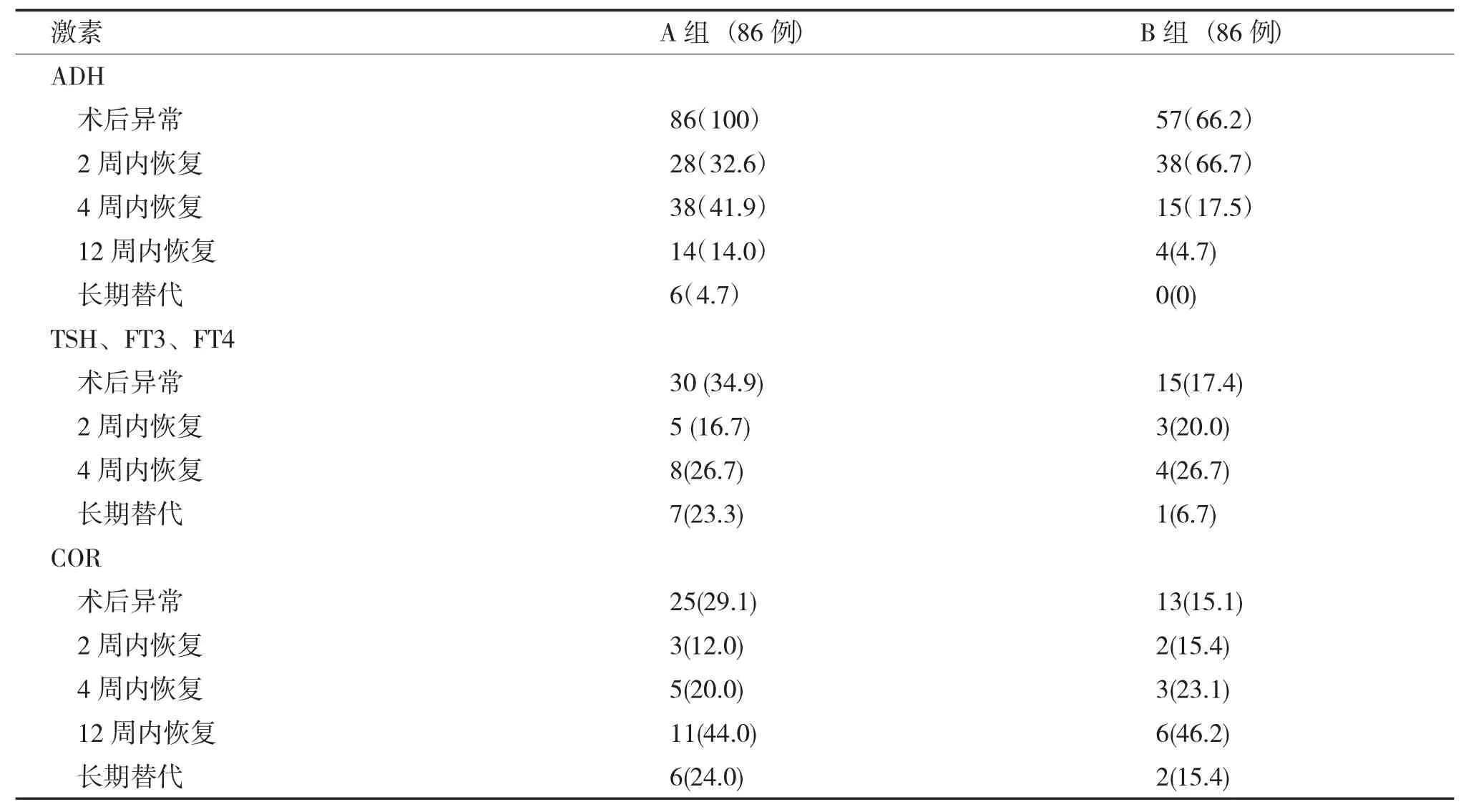
表5 A、B 两组术后激素恢复情况[n(%)]Tab.5 Post-operative hormone recovery of group A and group B [n(%)]
3 讨论
垂体位于蝶鞍的垂体窝内,其周围分布有颈内动脉、视神经、垂体柄、下丘脑等重要结构。垂体瘤是在致瘤因子的作用下发生于垂体前后叶的神经内分泌肿瘤,肿瘤分泌过量的垂体激素引起代谢紊乱并对应靶器官造成损害外,对正常的垂体组织及血管造成压迫而继发垂体功能低下,并导致相应的靶腺受累。除垂体泌乳素瘤及部分生长激素腺瘤可选择药物治疗外,其它类型垂体腺瘤仍以手术治疗为主。影响手术及预后的因素有多种,如肿瘤大小、侵袭及生长方向、血供、质地等,其中肿瘤质地是重要的影响因素。术前肿瘤质地的判断对于手术方式的选择、预测肿瘤的切除范围以及预后的判断至关重要。肿瘤质地在影像上有一定的特征,临床医师试图通过术前影像学检查来发现垂体瘤的质地,以评估手术的难易及术后并发症。张彧等[4]报道,垂体瘤硬度与增强扫描明显强化部分的体积所占的比例及中度强化部分的表面积与整体表面积的比值正相关。王玲[5]报道磁共振成像T2 加权像信号低的患者垂体瘤质地大多较硬,T2 加权像信号高和中等的患者垂体瘤质地大多较软。强化对于判断垂体瘤质地无作用。武春雪等[6]报道垂体瘤T2W1 肿瘤/脑白质信号的比值与肿瘤质地密切相关。而质地韧的肿瘤组织含有较多的间质,胶原含量较高,组织间黏附性大[7-8]。研究A 组病例,术中见瘤组织纤维成分多,血供丰富,质地韧,与周围组织黏连较重,术中肿瘤与腺体组织不易分离,对周围组织的牵拉、吸引较重,损伤或破坏腺体组织、血管网,影响激素的分泌、运输、释放,这是质韧肿瘤术后容易出现激素紊乱的重要原因。付晓红等[9]报告高龄患者术后更容易发生激素功能低下,而且垂体功能恢复较低龄患者缓慢,与高龄患者脑血管硬化及微循环障碍等而致正常垂体供血不足有关。吴飞海[10]报告垂体瘤患者在术后垂体功能低下可能与在手术时对正常垂体的机械性干扰有关。垂体功能低下临床表现为性腺轴、甲状腺轴、肾上腺轴等1 个或多个腺体继发性分泌不足所出现的一组临床综合征。包括垂体后叶病变,垂体功能减退患病率45/100 000,而人群中年发病率大约4/100 000,约50%患者有3~5 个垂体激素分泌缺乏[11],其病因包括垂体肿瘤以及手术或放疗。术后出现垂体功能低下多因损伤腺垂体所致,术中切除或损伤正常腺垂体过多,可致长期垂体功能低下[12]。激素替代治疗是纠正激素分泌不足的有效方法。甲状腺激素分泌不足用左旋甲状腺素治疗,肾上腺激素分泌不足用强的松或氢化可的松治疗。黄星等[13]报道一组21 例垂体瘤卒中术后垂体功能低下及尿崩各3 例,占14.3%。本文质地韧硬组2 种及以上激素分泌不足占比为44.2%,19.8%,而质地较软组为20.8%,10.5%。
脑垂体瘤术后出现尿崩症,是由于垂体手术时损伤下丘脑视上核、室旁核、垂体柄或者神经垂体,引起抗利尿激素分泌、运输、储存功能,导致严重缺乏或者部分缺乏所致,可以是暂时性的,也可以是永久性的。如果手术只是轻微损伤垂体柄在蝶鞍内的部分,尿崩症只是表现为暂时性的,常在术后1~4 d 内发生,可持续数天后恢复正常。如果手术区域较大,严重损伤下丘脑视上核和垂体柄在鞍上的部分,甚至垂体柄离断,常表现为三相性尿崩症,即早期多尿期,常持续4~5 d;中间期可恢复至正常或者出现少尿,历时数天或者更久;晚期出现持久性尿崩症,需要长期药物治疗。尿崩症为本术式最常见的并发症,Nemergut E C 等报道平均发生率18.3%,永久性尿崩症发生率为1.4%~2%。本文质地韧硬组术后均出现不同程度尿崩,质地较软组发生率66.2%,前组大部分在术后1 月逐渐恢复,3 个月后需激素替代治疗占4.7%,后组术后2 周内能较快恢复,3 个月后无激素替代病例。谢军等[14]报道一组43 例垂体瘤卒中术后尿崩29 例占67.4%,其中21 例为一过性。尿崩症发生后应记录出入量,适量补充水与电解质,应用垂体后叶素、弥凝等药物对症处理,多数在2~4 周内控制。预防术后尿崩症的关键在于术中避免损伤垂体后叶组织及垂体柄和垂体后叶的血供。从我们的病例分析,抗利尿激素分泌容易受手术的影响,在质地韧硬组由于术中对垂体、垂体柄、鞍隔、鞍上结构的牵拉较重,术后均出现不同程度的尿崩,质地较软组也出现66.2%的尿崩,但恢复速度较甲状腺激素、肾上腺激素快,多在2~4 周内恢复,后两种激素缓慢恢复,多在3 个月后逐渐稳定,而且后两种激素恢复速度两组间无明显差异。这可能是因为抗利尿激素是在下丘脑的视上核、室旁核分泌,通过垂体柄运输到垂体后叶储存并释放。术中对上述任一结构的机械骚扰、破坏、垂体血管网的破坏均引起血清抗利尿激素不足。甲状腺激素、肾上腺激素分别通过下丘脑-垂体-甲状腺轴、下垂脑-垂体-肾上腺轴反馈机制产生、调节,对手术机械骚扰有一定的耐受力,残存腺体有一定的代偿功能,而一旦这些反馈机制受到破坏或腺体破坏严重,重新建立正常反馈通路需要较长时间,甚至难以恢复。为避免术后垂体前叶功能不足,术前必须仔细分析磁共振检查结果,残留的正常垂体前叶在T1 加权像上可以识别,为一薄层强化组织覆盖在肿瘤周围,多在其上极,术中应尽可能保护残存的正常垂体前叶组织。李彪等[15]报道TSH 浓度到术后4 个月基本达到术前水平。李昊昱等[16]报道ACTH 水平在术后4 个月可达到术前水平。孙书光等报道在术后6 个月,TT4、TSH、COR、FT4 和ACTH 水平逐渐恢复至正常水平。本文病例分析显示,大部分病人甲状腺激素、肾上腺激素在3个月逐渐稳定,少部分仍在恢复。这说明多数患者的垂体功能会随着时间的推移逐渐恢复。付晓红等报道术后3 个月强的松及左旋甲状腺素的替代剂量可达到相对稳定。下丘脑位于丘脑腹侧,构成第3 脑室底及部分侧壁,其表面包括视交叉、漏斗、灰结节、乳头体和垂体柄,如果肿瘤与其关系紧密,术中分离该部分肿瘤将非常困难,对这类肿瘤行技术性残留[17],避免术后出现严重下丘脑反应。本文质地韧硬病例多为瘤体较大,与鞍上结构黏连明显,术后下丘脑反应较重。
经鼻蝶窦行垂体瘤切除后可以解除肿瘤的压迫效应并有效改善术前的高激素水平状态[18],远期疗效较好。但术后会出现垂体功能减退,尤其质地韧硬肿瘤发生率较高。术前根据影像分析肿瘤质地有助于评估手术风险及预后。
