无痛胃镜电凝切除术与内镜下电凝切除术治疗增生性胃息肉效果对比观察
2020-11-09丁家浩
丁家浩,刘 慧
(中信惠州医院消化内科,广东 惠州 516006)
胃息肉(Gastric Polyps)是一种良性上皮性息肉,常发生于胃黏膜或黏膜下层,表现为良性的隆起性病变,部分可有潜在恶变的风险。对于胃息肉的发病原因尚未明确,多数学者认为与黏膜损伤、反流性食管炎、Hp感染密切相关。早期胃息肉患者无显著性临床症状,后表现为腹胀、腹痛等。息肉是胃癌的前兆风险之一,可分为增生性和腺瘤性息肉,其中又以增生性胃息肉较为多见[1-2]。目前治疗该疾病临床上主要采取内镜下手术治疗,其中高频电凝切除术应用广泛,是目前较为先进的治疗方法,但是是否采用无痛手术上存在一定的争议[3],本文旨在对比分析无痛胃镜电凝切除术与内镜下电凝切除术治疗增生性胃息肉效果,报告如下。
1对象与方法
1.1对象 选取2018年1月至2020年5月收治的98例增生性胃息肉患者作为研究对象。纳入标准:经胃镜术后病理证实为增生性胃息肉,患者表现为腹胀、腹痛、嗳气、黑便等临床症状,均签署知情同意书,选择手术切除息肉。排除标准:恶性肿瘤,家族性息肉,凝血功能障碍,严重肝肾功能异常,心脑血管疾病,精神障碍,妊娠和哺乳期患者。按照就诊顺序分为观察组和对照组,偶数日就诊的患者为观察组,奇数日就诊的患者为对照组,各49例。观察组:男28例,女21例,共计息肉92枚;年龄23~68岁,平均年龄(49.25±11.56)岁;体重指数18~30 kg/m2,平均体重指数(24.89±6.23)kg/m2;息肉位置:胃体32枚、胃底28枚、胃窦32枚,息肉形态:平坦12枚、隆起无蒂36枚、亚蒂29枚、有蒂15枚,息肉直径1~22mm,平均(8.96±3.26)mm。对照组:男29例,女20例,共计息肉95枚;年龄22~64岁,平均年龄(49.18±11.44)岁;体重指数18~30 kg/m2,平均体重指数(24.72±6.18)kg/m2;息肉位置:胃体34枚、胃底25枚、胃窦36枚,息肉形态:平坦11枚、隆起无蒂39枚、亚蒂33枚、有蒂12枚,息肉直径1~25 mm,平均(8.78±3.57)mm。经统计学分析两组基本信息无显著性差异(P>0.05),具有可比性。
1.2治疗方法
1.2.1准备 (1)设备与药品:奥林巴斯CV-170 电子胃肠镜系统,PSD-30 高频电发射系统,及相关手术器械;达克罗宁胶浆(生产厂家:扬子江药业集团有限公司,批准文号:国药准字H20041523,规格:0.1 g∶10 mL),芬太尼(宜昌人福药业有限责任公司,批准文号:国药准字H42022076,规格:2 mL∶0.1 mg),丙泊酚(生产厂家:四川国瑞药业有限责任公司,批准文号:国药准字H20030114,规格:50 mL∶0.5 g)。(2)术前准备:两组术前10 min均给予一支达克罗宁胶浆口服。
1.2.2治疗 (1)观察组:无痛胃镜电凝切除术,开通静脉通道(0.2 μg/kg芬太尼、2 mg/kg丙泊酚)无痛麻醉,麻醉起效、呼吸平稳后置入胃镜,仔细观察息肉的位置、范围,对其进行冲洗,抽取黏液,使其充分暴露,选择合适的电切套圈器置入胃腔内,套住息肉,缓慢收紧套圈器,设置参数:电凝功率45 W,电切功率50 W,间断通电1~2 s,切除息肉并电凝止血,观察有无溃疡、活动性出血,将息肉取出,病理检查,退镜,术毕。(2)对照组:常规内镜下电凝切除术,手术方法与观察组一致。
1.3观察指标 (1)手术指标:比较手术时间、术中出血量。(2)术后恢复指标:比较术后1 d VAS评分、首次排气时间、首次排便时间、住院时间。(3)并发症发生情况:比较溃疡、出血等并发症情况。(4)复发率: 随访1年比较两组复发情况。

2 结果
2.1手术指标比较 观察组手术时间、术中出血量均低于对照组,差异具有统计学意义(P<0.05)。见表1。
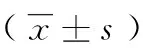
表1 手术指标比较
2.2术后指标比较 观察组术后1 d VAS评分较对照组显著降低,首次排气时间、首次排便时间、住院时间均低于对照组,差异有统计学意义(P<0.05)。见表2。
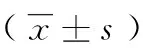
表2 术后指标比较
2.3术后并发症比较 观察组术后并发症显著低于对照组,差异有统计学意义(P<0.05)。见表3。
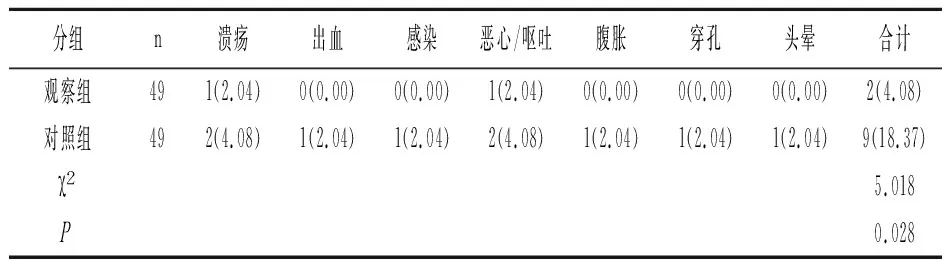
表3 术后并发症情况比较[n(%)]
2.4复发率比较 随访1年,观察组复发2例,复发率为4.08 %,对照组的5例,复发率10.20 %,观察组复发率显著低于对照组,差异具有统计学意义(χ2=3.546,P=0.042)。
3 讨论
胃息肉是临床上消化内科的常见疾病,好发于胃部、食道上皮黏膜及黏膜下层,是指突出于胃黏膜的良性隆起性病变,表面光滑,病理分为腺瘤性、炎症性、增生性胃息肉,其中临床上多数病例为增生性胃息肉,发病原因尚未明确,早期临床症状不显著,但是伴随着疾病的发展会出现腹部胀痛、黑便等表现,若不能及时的诊断和治疗,增加胃癌发生的风险[4-6],因此,及时发现和治疗胃息肉,对于防止胃恶性肿瘤的发生具有重要的临床实践意义。
伴随着内镜治疗技术的不断发展,其在临床胃部疾病治疗方面具有操作方便、创伤小、安全性高、出血少,并发症发生率低等有点,受到医生和患者的青睐。与传统开腹手术相比,内镜下手术切除息肉出血更少,手术时间更短,减轻对患者的创伤,促进患者术后的康复,缩短住院的时间[7]。内镜下高频电凝切除术主要是利用电灼热效应,局部温度升高,使组织内的水分蒸发、蛋白质凝固变性,方面息肉的完全切除[8],但是常规内镜下高频电凝切除息肉极易产生咽喉部的刺激反应,影响术者操作,延长手术的时间。
而无痛胃镜下手术可以有效缓解患者紧张的心理情绪,患者不会出现呕吐、恶心等不良反应刺激,避免对手术的影响,手术可顺利的完成,切除息肉[9]。本研究显示:无痛胃镜电凝手术切除的患者手术时间显著缩短,术中出血量显著减少,1d VAS评分较对照组显著降低,首次排气时间、首次排便时间、住院时间较对照组显著缩短,并且并发症发生率和复发率显著降低,说明无痛胃镜下电凝切除胃息肉可确保手术的顺利进行,减少创伤及术后疼痛,促进恢复,减少术后并发症,降低复发率。无痛胃镜电凝切除术是消化内科的新术式,创伤小,并发症少,术后恢复时间短,也可以避免药物治疗带来的不良反应,受到患者的青睐,满意度较高,为胃息肉的治疗提供新的可能[10],其次,无痛胃镜作为内窥镜检查的新方式,对于息肉的位置、病灶形态可以做出准确的判断,指导息肉的切除,可以避免对周围神经、纤维组织的破坏和损伤,治疗的准确性显著提高[11-12],最后,高频电凝切除破坏病变的组织,蛋白质变性,无痛感,无疤痕等,治疗应用广泛。
总结多年临床经验,笔者认为在无痛胃镜电凝切除术治疗胃息肉还应该注意以下几点:(1)术前完善相关实验室检查,并且与患者进行充分的健康宣教,缓解其负性心理情绪,电切系统的参数设定要准确掌握,一方面确保手术的顺利完成,另一方面降低并发症的发生;(2)对于直径较大,尤其是直径20 mm以上的胃息肉应分次切除,注意避免出现胃穿孔;(3)手术操作要轻缓、细心,切记减少对周围黏膜的损伤,尤其是电流灼伤。
综上所述,无痛胃镜下电凝切除胃息肉可确保手术的顺利进行,减少创伤及术后疼痛,促进恢复,促进患者术后恢复,减少术后并发症,降低复发率,值得推广。
