核酸阴性COVID-19病例临床特征分析*
2020-11-03李玉红胡学元潘红伟汪元浚吕荣华艾绍正侯芬莲谭晓斌樊海宁沈有录
李玉红,胡学元,潘红伟,汪元浚,吕荣华,艾绍正, 焦 峥,侯芬莲,谭晓斌,侯 明,樊海宁,沈有录※
(1.青海大学附属医院;2.武汉市新洲区中医院;3.西宁市第二医疗集团;4.西宁市第一医疗集团)
实时荧光聚合酶链反应(Real-time fluorescence polymerase chain reaction,RT-PCR)核酸检测是目前确诊新型冠状病毒肺炎(Corona Virus Disease 2019,COVID-19)的主要方法[1-2],但部分COVID-19患者的核酸检测呈阴性。本研究通过比较研究,分析新型冠状病毒鼻咽拭子核酸检测多次阴性后被临床确诊为COVID-19患者的临床特征。
1.资料与方法
1.1 研究对象
为2020年1月29日至3月17日在湖北省武汉市新洲区中医院住院治疗的COVID-19患者。共纳入核酸阴性者58例,男30(51.7%)例,女28(48.3%)例,平均年龄(48.4±12.6)岁,33例为普通型,25例为重型和危重型,好转后IgG抗体呈阳性;核酸阳性者73例,男35(46.7%)例,女38(53.3%)例,平均年龄(50.6±10.8)岁,58例为普通型,15例为重型。两组之间年龄和性别无显著性差异(P>0.05)。
1.2 研究方法
1.2.1 诊断方法及临床分型依据
诊断方法及临床分型依据国家卫生健康委员会办公厅制定的《新型冠状病毒感染的肺炎诊疗方案(第五版)》[3]。
1.2.2 实验室检测内容及方法
核酸检测采用RT-PCR检测法,检测试剂盒均由上海捷诺生物公司提供。结果判读:cut-off值为40,Ct值<37者为阳性,Ct值>40者为阴性,介于37~40者需复测。
入院时采集患者外周血检测血常规和降钙素原(procalcitonin,PCT)、C反应蛋白(C-reactive protein,CRP)、血沉(Erythrocyte sedimentation rate,ESR)、D二聚体、心肌损伤标记物及其他相关生化指标。所有指标的正常范围参照新洲区中医院实验室标准。
1.2.3 出院标准
同时具备下列3个条件者:① 体温恢复正常3天以上,呼吸道症状明显好转;②肺部影像学显示炎症明显吸收;③连续两次SARS-CoV-2核酸检测呈阴性,采样时间间隔至少1天。
1.2.4 统计学方法
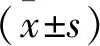
2.结果
2.1 两组患者住院时间及重型患者比例比较
核酸阴性组患者从发病到住院的时间为9.1±4.7天,明显多于核酸阳性组[6.9±3.3天(t=3.143,P=0.002)]。核酸阴性组重型及危重型所占比例为43.1%,明显高于核酸阳性者[20.5%(χ2=7.752,P=0.005)]。
2.2 两组患者临床症状比较
患者最主要症状是发热,其次为干咳和乏力,少有咳痰、肌痛、头晕和腹泻症状,两组比较,核酸阳性患者更多见的症状是乏力,核酸阴性患者更多见的症状为咳痰和胸痛、头痛、头晕(P<0.05)。详细数据见表 1。
2.3 两组患者血细胞和感染标记物比较
患者白细胞计数下降、淋巴细胞计数减少、血沉均升高,少部分患者血小板减少、炎症标记物C反应蛋白和降钙素原升高。两组比较,核酸阳性患者淋巴细胞与中性粒细胞比值明显高于核酸阴性患者(P<0.05)。详细数据见表2。

表1 两组患者临床症状统计表(例,%)
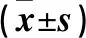
表2 两组患者血常规和感染标记物数值
2.4 两组患者肌酶和凝血功能比较
两组患者乳酸脱氢酶和纤维蛋白原普遍升高,重症及危重症患者肌酸激酶、肌酸激酶同工酶和D二聚体升高。两组比较,核酸阴性患者乳酸脱氢酶和D二聚体明显高于阳性患者(P<0.05)。详细数据见表3。

表3 两组患者肌酶和凝血功能数据
2.5 两组患者生化指标比较
两组比较,核酸阴性组患者碱性磷酸酶明显高于核酸阳性组患者(P<0.05),肝肾功能、血脂水平比较无显著性差异(P>0.05)。详细数据见表 4。

表4 两组患者生化指标
2.6 两组患者胸部影像学比较
胸部CT的分期分为早期、进展期和恢复期。核酸阴性组以进展期为主,其中25例患者为重症期改变,而核酸阳性患者中早期和恢复期患者的比例明显高于核酸阴性组(P<0.05)。详细数据见表5。

表5 两组患者胸部影像情况统计表(%)
2.7 两组患者治疗与转归比较
所有患者均使用中药联合利巴韦林抗病毒治疗。其中,核酸阴性组患者使用抗生素、激素及丙种球蛋白的病例数明显多于核酸阳性者,差异显著(P<0.05)。详细数据见表 6。经过治疗后核酸阳性者全都好转出院,而核酸阴性组有1例死亡。核酸阴性组患者的住院天数(22.4±10.3天)明显多于核酸阳性组[18.1±6.4天(t=2.927,P=0.004)]。

表6 两组患者治疗药品与转归数据(%)
3.讨论
基于已经发现没有明确流行病学史的确诊病例,故将“无明确流行病学史的,符合临床表现中的3条(发热和/或呼吸道症状;具有上述早期呈现多发小斑片影及间质改变,以肺外带明显,进而发展为双肺多发磨玻璃影、浸润影,严重者可出现肺实变,胸腔积液少见的肺炎影像学特征;发病早期白细胞总数正常或降低,或淋巴细胞计数减少)”者纳入疑似病例进行排查。疑似病例具有肺炎影像学特征者,为临床诊断病例[3]。随着临床诊断病例指南的更新,临床阴性患者增加。本研究主要通过分析、总结新型冠状病毒鼻咽拭子核酸检测多次阴性后临床确诊为COVID-19患者的临床特征,拓展COVID-19的诊断思路,提高诊断的准确性。
本研究发现,核酸阴性患者从发病到住院的时间多于核酸阳性组;核酸阴性组患者中重型及危重型所占比例明显高于核酸阳性者。原因为初期核酸检测始终阴性致患者治疗延误。
本研究发现,核酸阴性患者更多见的症状为咳痰、胸痛和头痛、头晕,与殷静[4]团队的报道不一致。早期症状中,阳性组咽痛的比例明显高于阴性组。
本研究发现,核酸阴性患者淋巴细胞与中性粒细胞比值明显低于核酸阳性患者,可能是细胞免疫过度激活消耗大量的免疫细胞导致淋巴细胞下降[5],并且核酸阴性组患者以重症及危重症患者为主,Yang 等[6]研究表明重症及危重患者更容易出现淋巴细胞下降情况。
本研究发现,新冠肺炎患者普遍出现乳酸脱氢酶和纤维蛋白原升高情况,在重症及危重症患者中出现肌酸激酶、肌酸激酶同工酶和D二聚体升高情况。原因是病情越重的患者全身缺氧反应越突出,心肌无氧代谢增加,更容易出现心肌损害和凝血功能紊乱[7]。
本研究发现,核酸阴性组胸部CT分期以进展期为主,其中25例患者为重症期改变。说明核酸阴性组患者存在诊断延误情况。
阴性组患者使用抗生素、激素及丙种球蛋白的病例数明显多于阳性者。分析原因为阴性患者入院后仍不能明确诊断使病情趋于严重所致。糖皮质激素可以在一定程度上减轻重症患者的全身炎症程度[8-9],故阴性组患者使用糖皮质激素较多。因长期使用糖皮质激素可致免疫力下降,易继发二重感染,使病情反复,故阴性组住院天数明显多于阳性组。
综上所述,核酸阴性COVID-19患者与阳性患者临床特征存在差异。
