早期多点切开引流治疗坏死性筋膜炎并链球菌中毒性休克综合征1例
2020-10-27林育林陈为坚黄伍良陈健聪
林育林,陈为坚,黄伍良,王 婷,陈健聪
A群链球菌(group A streptococcal,GAS)可产生多种致病因子,诱发包括猩红热、坏死性筋膜炎(necrotizing fasciitis,NF)和链球菌中毒性休克综合征(streptococcal toxic shock syndrome,STSS)在内的多种侵袭性感染。STSS早期表现可无特异性,但可迅速出现休克、多脏器功能衰竭,病死率高,需引起临床医师的高度重视。现报道1例NF合并STSS患者,早期采用多点切开引流治疗,效果良好。
1 病例摘要
患者女性,66岁,广州黄埔人,因右足背红肿热痛2 d于2018年6月21日入院。患者于入院前3天海边游玩时,不慎碰伤致右足第四趾背侧轻度皮损,无明显渗血,伤后1 d出现右前足背轻度红肿热痛,外用中草药后症状无好转,有轻度发热(37.8℃)。入院诊断:右足挫擦伤并感染。入院后予头孢硫脒静脉滴注(2.0 g/次,bid,2 d),病情持续进展,右足背部红肿热痛症状及水疱等逐渐向近心端蔓延。24日上午9时测量体温升至38.2℃,血压降至83/52 mmHg,脉搏107次/min,右足背皮肤发紫并出现周围花斑,右踝关节小腿下段呈微蓝色紧张性水肿,轻度红热,薄壁张力性水疱,自发性渗出淡黄色液体,尼氏征阳性(图1A~1B),实验室检查结果见表1,皮肤水疱渗出液细菌涂片检查示革兰氏阳性球菌2+,应用万古霉素联合奥硝唑静脉滴注,症状进一步加重,出现嗜睡,血压继续降至75/50 mmHg,脉搏108次/min,右大腿下段、小腿上段出现散在水疱并逐步加重。
当日下午在腰硬联合麻醉下行右小腿、右足清创手术,去除坏死及无明确血运的苍白失活组织,采取足背及小腿多点贯通性切开,同时对已肿胀及出现水疱、但未有组织坏死的近病变正常组织预防性切开的方式,形成网格状减压,通畅引流,放置磺胺嘧啶银(silver sulfadiazine,SSD)脂质水胶引流条,敷料覆盖包扎(图1C),转ICU进一步监护治疗。创面组织细菌培养结果为化脓性链球菌(图2),结合临床表现及实验室检查结果,符合2010年STSS诊断标准[1],诊断为STSS和右足、右小腿NF。
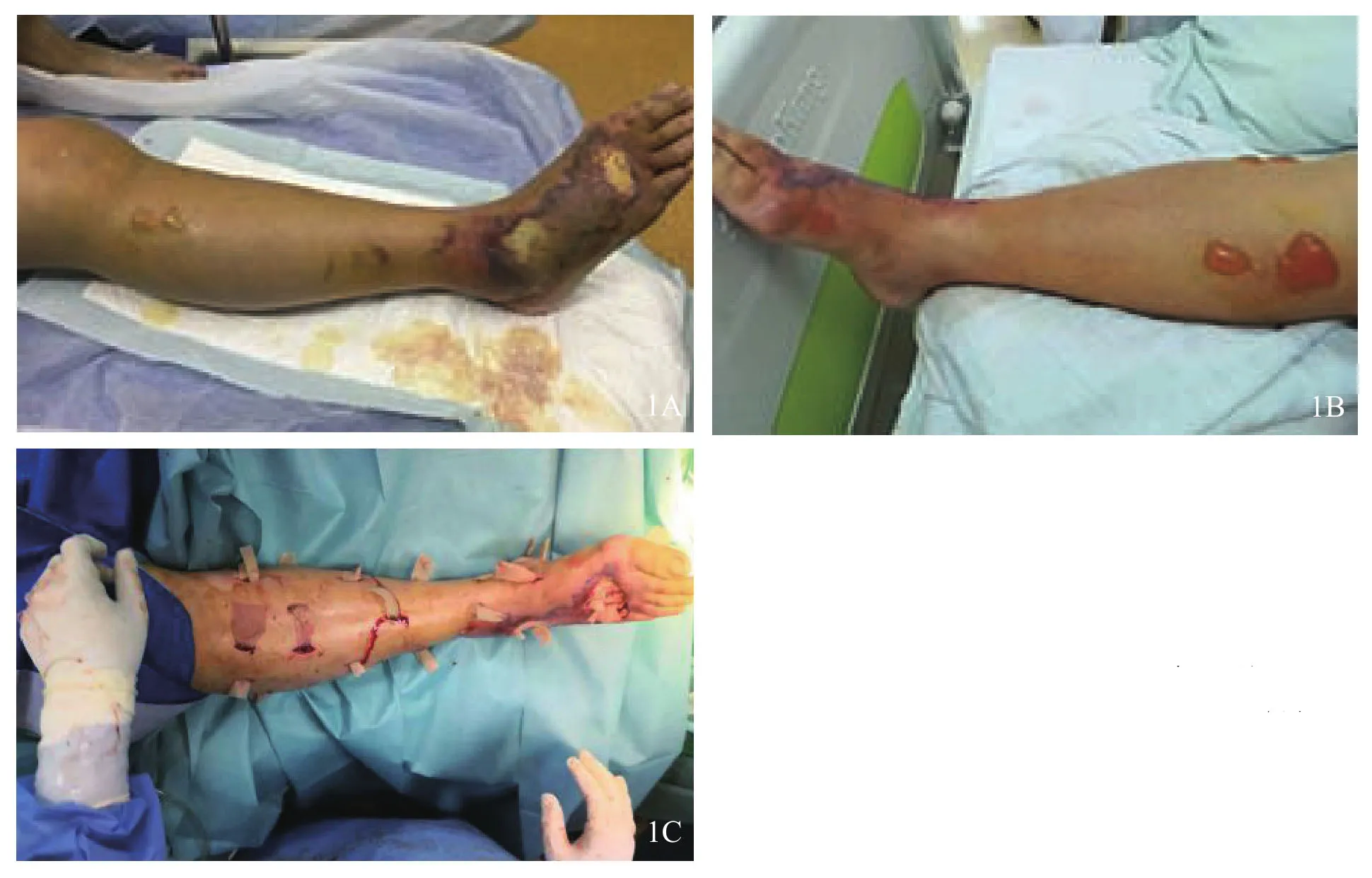
图1 早期多点切开引流、有限清创 1A~1B术前患肢外侧观及内侧观,可见右足背皮肤肿胀坏死,小腿及膝散在大小不等水疱,疱壁薄,渗出清亮淡黄色分泌物 1C有限清创后足背足底、右小腿及膝关节周围筋膜贯穿切开减压引流

表1 实验室检查结果
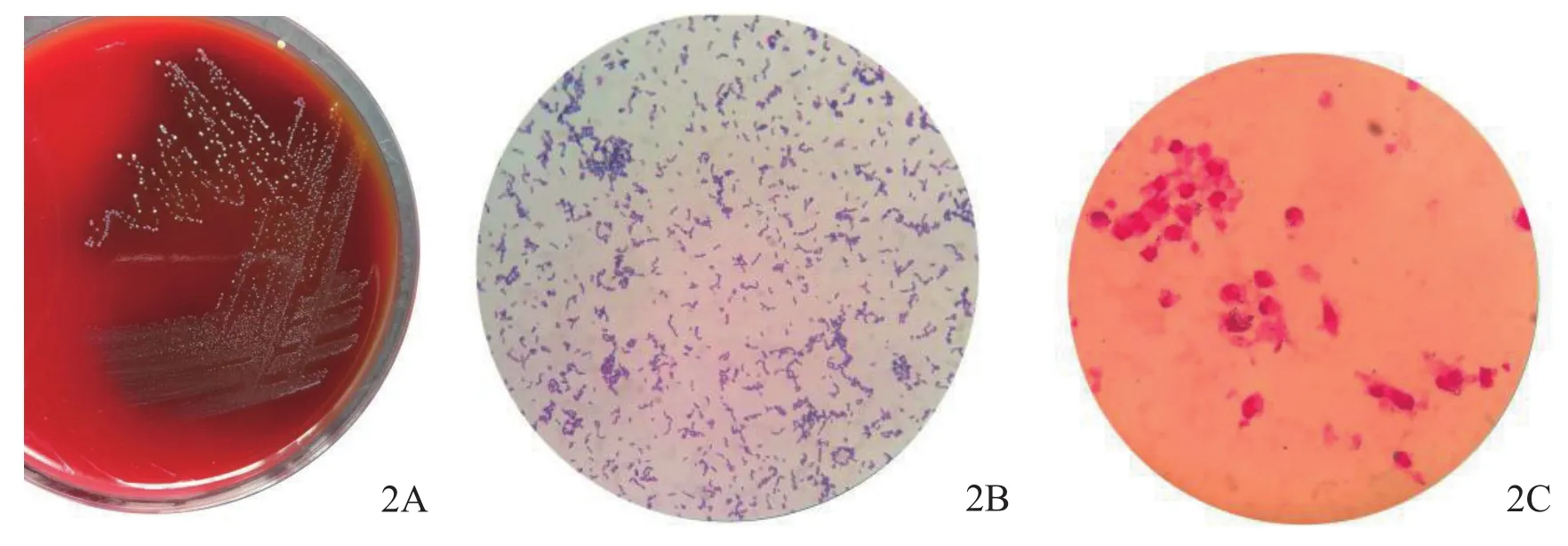
图2 伤口分泌物微生物检查结果 2A 血平板培养24 h菌落分布 2B 分泌物培养后挑取单菌落镜检结果(革兰氏染色,1 000×)2C 分泌物直接涂片镜检结果(革兰氏染色,1 000×)
根据药物敏感试验结果,应用抗生素左氧氟沙星(可乐必妥,0.5 g,qd,7 d)+万古霉素静脉滴注(1.0 g,bid,7 d)。经多次换药,患者生命体征逐渐恢复正常,右小腿渗出液体分泌物逐步减少,肿胀消退,坏死组织与正常组织界限清晰,于术后5 d再次手术,彻底清除坏死组织,更换SSD引流条,右小腿创面以敷料覆盖,封闭负压吸引,以后每周更换一次创面负压敷料及SSD引流条,清除创面部分无活力肉芽组织,然后逐步拔除SSD引流条,缝合早期切开的引流口(图3)。
首次清创术后1个半月,右足小腿创面肉芽组织生长良好,右足存留8 cm×16 cm皮肤缺损,行股前外侧游离皮瓣移植术。全身麻醉后取平卧位,根据右足皮肤创面大小及形状,于股外侧中段取带血管蒂皮瓣,将血管与右踝胫前动脉吻合,术后皮瓣存活,创面愈合,血运良好,随访1年患肢功能正常(图4)。
2 讨论
GAS引发的NF是一种快速播散发展的软组织感染,可导致筋膜、皮下脂肪和皮肤坏死,其预后与年龄、免疫缺陷、是否合并STSS等因素相关[2],其中30%~50%发展为STSS,死亡率可达70%[3]。STSS是由超级抗原毒力所激发的一种强烈的炎症联级反应,可继发于身体任何部位的感染,常与皮肤破损相关,部分感染途径目前尚未明确[4]。STSS临床表现复杂多样,多数合并低血压、休克及多脏器衰竭,具有潜伏期短、发展迅速、感染症状重、病死率高等特点[5-7]。
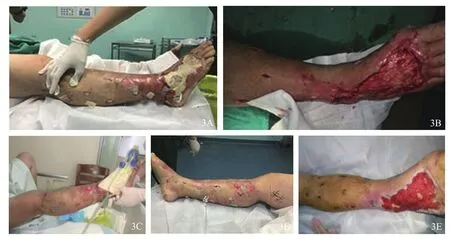
图3 再次清创手术 3A,3B首次清创术后5 d坏死组织与正常组织界限清晰,再次彻底清除坏死组织 3C更换引流条,右小腿创面以敷料覆盖,封闭负压吸引 3D 再次清创术后1周小腿无明显渗液,逐步拔除引流条 3E再次清创术后3周右足小腿创面肉芽组织生长良好
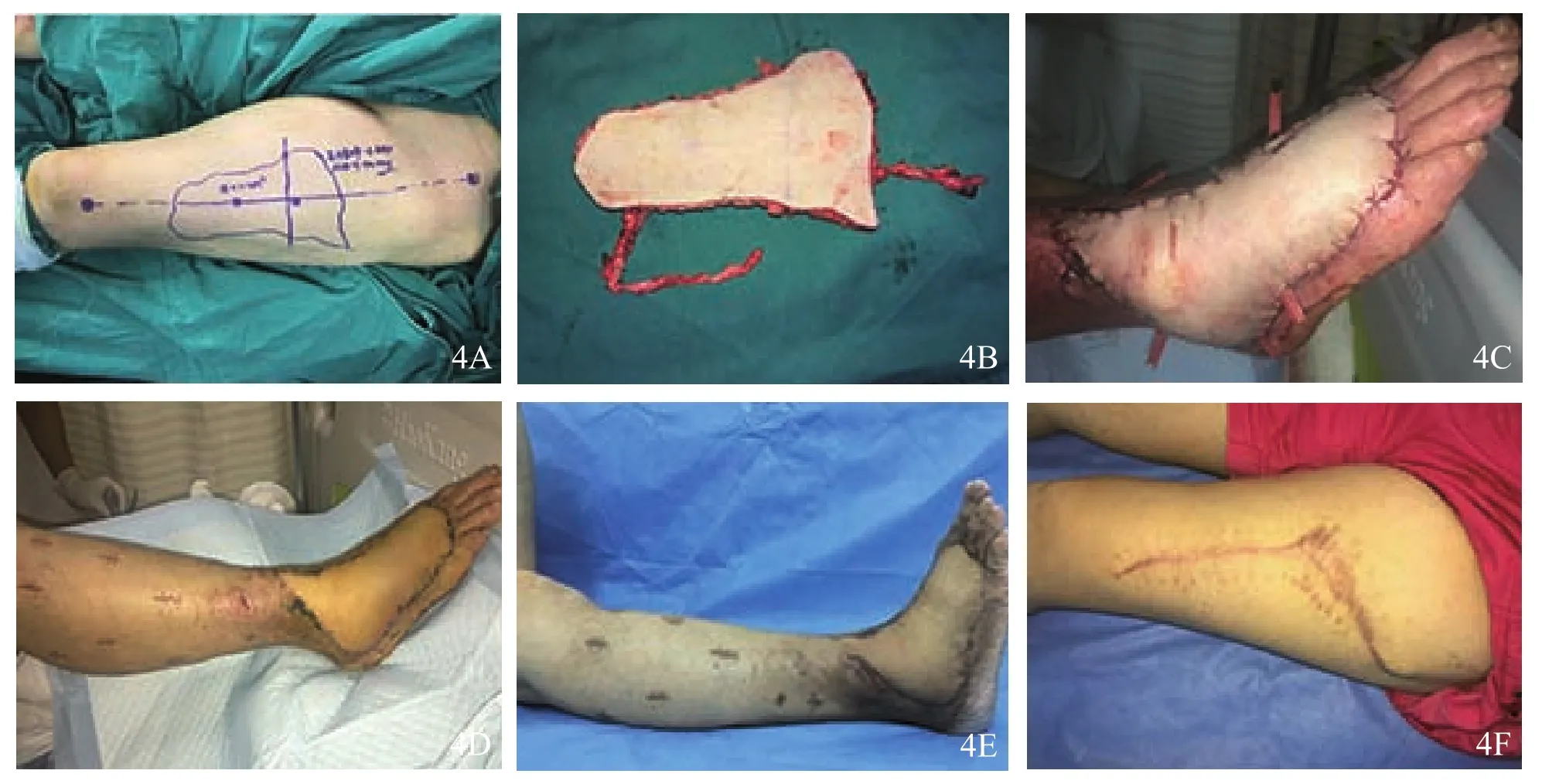
图4 股前外侧游离皮瓣转移修复创面 4A设计对侧股外侧穿支皮瓣 4B对侧股外侧穿支皮瓣 4C游离皮瓣血管吻合后血运良好 4D术后3周皮瓣成活 4E,4F术后1年随访患肢功能正常,左大腿取皮区恢复良好
早期NF患者往往只有轻微症状,难以与早期蜂窝组织炎区别,与体格检查结果不相称的严重疼痛和敏感是区别于一般浅表感染的有价值信号。随着病变加重,微蓝色紧张性水肿和大疱是有意义的指标,常常标志着严重的软组织坏死,据报道,上述症状出现24 h内的死亡率为25%,24 h内手术患者生存率明显高于24 h后手术者[8],提示外科手术干预越早越好[9-10],及早明确诊断非常重要。
本例患者起病隐匿,仅为足趾浅表外伤,随后病情迅速发展,出现足背及小腿向心性肿胀、红热、水疱、渗液、组织坏死等NF表现,同时伴有全身性症状、休克、肾功能损害等STSS表现。诊治上应及早怀疑本病,抽取泡液直接进行细菌涂片检查,同时送细菌培养+药敏试验。早期可根据涂片结果采用抗革兰氏阳性菌抗生素,目前对于侵袭性链球菌感染,静脉应用青霉素仍是首选[11];之后根据药敏试验结果调整抗生素。
因体位影响及组织特点,足部感染时组织间渗液易向近侧坠积,导致组织肿胀、感染蔓延、局部血运破坏,造成恶性循环,应及早进行外科干预。目前大多数学者认为,早期彻底清创可以明显降低死亡率[12]。但也有学者认为,需要及早去除的是感染的坏死组织,部分组织坏死属于微血栓形成发展所致的无菌性血管性坏死,可待坏死组织液化或与正常组织形成界限后再作切除,因此采取积极的药物疗法联合相对保守的清创手段,也可取得良好效果[13]。
本例早期清创只切除感染的坏死组织,边缘坏死界限不清晰的组织不予切除,采取足背及小腿及早多点贯通性切开联合近病变部位正常组织预防性贯通性切开方式,同时放置抗菌引流条,充分进行对口引流和组织减压。该术式的优点在于引流充分,能够及早减轻组织筋膜室内压力,并使近心端正常组织与病变组织间形成“防火隔离带”,避免细菌及毒素向近心端蔓延扩散,中断渗液-水肿-坏死的恶性循环,阻止坏死范围进一步扩展,避免大面积清创所致二次创伤,无菌性坏死组织还可临时覆盖创面、肌腱,避免神经血管、骨骼外露,减少感染机会,待身体内环境稳定后再作切除。创面采用封闭负压吸引的目的在于尽量避免创面与外界接触,减少污染机会和换药次数[14-15]。
NF合并STSS是少见病,国内外报道较少,加强对本病的认识,及早警惕本病的发生,尽快进行细菌培养,在合理应用抗生素及全身支持治疗的基础上,早期选择积极稳妥的手术策略,是治疗本病的关键[16-17]。本例患者及早采用多点切开充分引流,效果良好。
需要强调的是,术中贯通切开应熟悉重要血管神经的走行,尽可能以血管钳作钝性分开,切开方向应与肌腱及血管神经平行,进行肢体全层贯通切开;切开后组织内以SSD引流条折叠留置,有利于保持引流腔的通畅,避免组织闭合引流口,减轻炎症渗出及细菌向近端扩散引起的恶性循环;每次清创均需更换引流条,通畅引流口,逐步去除坏死组织,待感染控制、创面进入修复阶段,再根据创面处理原则进行创面保护及必要的封闭负压吸引;游离皮瓣转移术也是一种修复创面的有益手段。
