新型冠状病毒肺炎患者继发感染的危险因素分析
2020-10-23韩晶史丽霞谢祎黄淑萍李建国刘玲梅邵世峰
韩晶 ,史丽霞,谢祎 ,黄淑萍,李建国,刘玲梅 ,邵世峰
新型冠状病毒肺炎(COVID-19)是一种以肺部病变为主、累及多脏器功能的新型传染病,截至2020年3月25日,全国COVID-19重症率在31.29%[1]。继发细菌感染的肺炎使病情复杂化,延长病程,治疗效果不佳。本研究通过回顾COVID-19病例资料,描述其流行病学、临床特征,旨在分析COVID-19患者肺部细菌感染的影响因素,为临床制定防治措施、改善患者预后提供依据与参考。
1 对象与方法
1.1研究对象 选取2020年1月21日—2020年3月25日天津市确诊新型冠状病毒肺炎出院患者136例,其中男73例,女63例,平均年龄(48.72±16.79)岁,轻型2例,普通型73例,重型50例,危重型11例。从天津市定点收治医院信息系统查询数据,收集患者临床特征、基础性疾病、合并症、住院信息、治疗、疾病转归等信息。其中,基础疾病包括高血压、糖尿病、冠心病、慢性肺部疾病、肿瘤。本研究经我院伦理委员会批准,所有受试者签署知情同意书。
1.2诊断标准 按照国家卫生健康委员会办公厅发布的《新型冠状病毒感染的肺炎诊疗方案(试行第七版)》的确诊标准[2],收治患者均为新型冠状病毒核酸检测阳性,并按患者临床症状分为轻型、普通型、重型及危重型。本文将轻型和普通型患者合并为轻症组,重症和危重症患者合并为重症组。继发细菌感染诊断标准:合格的下呼吸道分泌物、灌洗液、肺组织或无菌体液培养结果证实为肺部细菌感染,或微生物培养结果阴性但经抗生素治疗有效,影像学诊断结合实验室检查结果、临床症状符合肺部感染表现,最终临床诊断为肺部细菌感染[3]。其中44例(32.35%)患者继发细菌性肺炎(继发感染组),92例为非继发感染组。
1.3统计学方法 釆用Excel整理数据,SPSS 22.0软件进行分析。符合正态分布的计量资料以均数±标准差(±s)表示,组间比较采用2独立样本t检验,非正态分布的计量资料以中位数和四分位数[M(P25,P75)]表示,组间比较采用Mann-WhitneyU检验,计数资料以例(%)表示,组间比较采用χ2检验或确切概率法。多因素Logistic回归分析COVID-19患者继发细菌感染的危险因素。以P<0.05为差异有统计学意义。
2 结果
2.1 继发感染患者细菌培养结果 44例继发感染患者标本共培养分离出5株致病菌,包括3株鲍曼不动杆菌(经药敏鉴定结果显示,3株鲍曼为非同源菌),1株嗜麦芽窄食单胞菌,1株肺炎克雷伯菌;21株为非致病菌(草绿色链球菌等),其余18例患者标本微生物培养未检出。
2.2 2组临床特征比较 继发感染组年龄、合并基础疾病比例高于非继发感染组(P<0.01);住院情况方面,继发感染组患者入院氧合指数(OI)<400mmHg(1 mmHg=0.133 kPa)、高热(体温>39 ℃)、重症、合并急性呼吸窘迫综合征(ARDS)、低蛋白血症、心功能不全比例均高于非继发感染组(P<0.05)。治疗方面,继发感染组接受机械通气治疗、有创操作以及激素治疗比例均显著高于非继发感染组(P<0.05)。转归方面,3例死亡患者均合并细菌感染,继发感染组住院时间长于非继发感染组(P<0.05)。见表1。
2.3 继发细菌感染影响因素分析 以是否继发细菌感染为因变量(是=1,否=0),结合单因素分析结果中有统计学意义的结果及临床关注指标,将入院OI(<400 mmHg=1,≥400 mmHg=0)、合并基础疾病(是=1,否=0)、低蛋白血症(是=1,否=0)、高热(是=1,否=0)、激素治疗(是=1,否=0)为自变量进行Logistic回归分析。结果显示,基础疾病、激素治疗、入院OI<400 mmHg、低蛋白血症是继发细菌感染的独立危险因素,见表2。
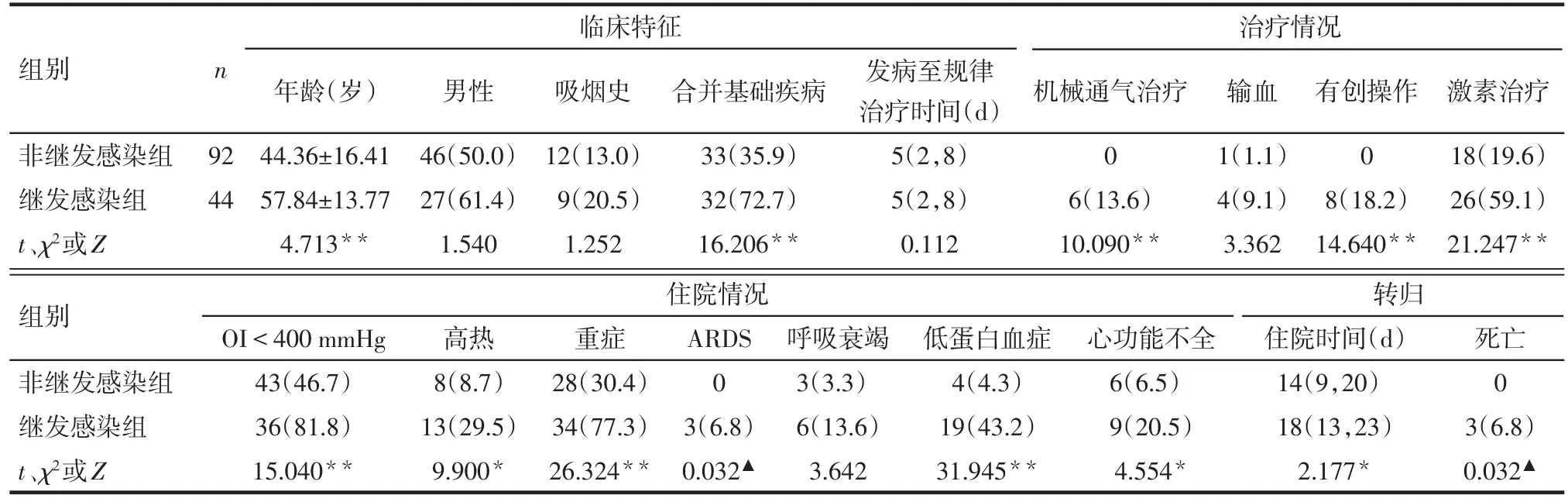
Tab.1 Univariate analysis of the epidemiological characteristics of secondary bacterial infection in patients with COVID-19表1 2组COVID-19患者的流行病学特征单因素分析

Tab.2 Multivariate Logistic regression analysis of secondary bacterial infection in patients with COVID-19表2 COVID-19患者继发细菌感染的多因素Logistic回归分析
3 讨论
Chen等[4]通过分析武汉市99例COVID-19患者的流行病学特征指出,重症患者更易合并细菌感染。梁珀铭等[5]发现在武汉金银潭医院的139例COVID-19患者中有51.9%合并细菌感染。本研究纳入的136患者中有32.35%合并细菌感染,同时继发感染组患者重症率高达77.3%,显著高于非继发感染组。而在邹小静等[6]的研究中危重症COVID-19患者的继发感染率为66.7%(10/15),与本研究结果一致。分析其原因,可能是由于新型冠状病毒(SARS-CoV-2)破坏了机体的防御机制和患者免疫功能,加之抗病毒药物、抗生素的使用改变了机体正常菌群结构,导致继发细菌感染的发生。
本研究结果显示,合并基础疾病、激素治疗、低蛋白血症、入院OI<400 mmHg是继发细菌感染的独立危险因素。有基础疾病的患者常存在免疫功能低下、菌群失调、肠道功能障碍等。有研究认为糖尿病[7]、高血压[8]、慢性肺部疾病[9]是导致COVID-19进展和恶化的影响因素。本研究纳入的患者中有47.79%合并基础疾病,多为高血压、糖尿病。体内代谢和血管异常可能会影响机体对病原体的反应[10]。高血脂和胰岛素抵抗会促进晚期糖基化终末产物(AGEs)和促炎细胞因子生成,导致氧化应激活跃,这种炎性过程可能导致感染概率增高[11]。研究显示,SARS-CoV-2感染人体的关键靶点为血管紧张素转化酶(ACE)2[12],病毒进入机体后下调ACE2的水平,使肺内的ACE和ACE2失衡,导致肺部的血管通透性增加,引发肺损伤[13-14],增加患者细菌感染的风险。因此,在接诊COVID-19合并基础疾病患者时,应提早干预治疗,预防患者继发细菌感染。
COVID-19治疗过程中激素应用比例在19%~22%[15-16]。激素治疗可有效降低患者的炎症反应、缓解呼吸困难、减轻肺损伤。在治疗严重急性呼吸综合征(SARS)或中东呼吸综合征(MERS)肺炎患者时通常静脉注射激素,但疗效仍存在争议,对于治疗SARS-CoV-2 感染也存在争议[15,17]。本研究发现,使用激素治疗的患者,其继发细菌感染的风险是未进行激素治疗患者的2.403倍。这可能是由于激素的应用导致吞噬细胞的功能抑制,机体免疫力降低[18],因此COVID-19患者应慎重使用激素,应用时注意激素剂量及时长。
低蛋白血症可引起微循环障碍,导致重要器官灌注不足和多器官功能障碍。此外,血清白蛋白的减少可导致与抗体合成相关的各种酶减少,酶活性降低,导致免疫力下降和感染概率增高[19]。低蛋白血症一般提示患者营养状况较差,能量消耗增加,免疫力下降,容易造成细菌感染。在第七版诊疗方案中提及,COVID-19患者肺损伤的病理表现为不同程度的实变,病毒感染使肺部黏液分泌增多,阻塞气道,出现缺氧[2]。缺氧会引起机体微生物紊乱,器官免疫功能降低,从而导致继发感染概率增加。因此,对于入院OI<400 mmHg的患者应积极化痰,及时氧疗,纠正机体缺氧状态,降低因继发感染造成的死亡风险。
综上所述,基础疾病、激素治疗、低蛋白血症、入院OI<400 mmHg是COVID-19患者继发细菌感染的重要危险因素,临床应对这些危险因素予以重视。对于收治的COVID-19患者,应加强营养,提高免疫力,预防细菌感染。对于感染风险高的患者及时干预,以改善患者预后。由于本研究是单中心小样本研究,结果可能存在一定的偏差。
