腹腔镜与开腹子宫内膜癌根治术治疗早期子宫内膜癌患者临床效果对比观察
2020-10-22吴俊鸿詹雪梅张悦娇
吴俊鸿,詹雪梅,张悦娇
(江门市中心医院,广东江门 529030)
子宫内膜癌是临床上较为多见的妇科恶性肿瘤,致死率极高,据统计每年全世界新发的子宫内膜癌患者死亡率达到20 %以上,而中国的子宫内膜癌发病率、死亡率均较高,超过全球平均水平的30 %[1]。目前,伴随着宫颈癌和乳腺癌筛查项目的开展及宫颈细胞学筛查技术的发展,子宫内膜癌的早期检出率呈逐年上升趋势,及早治疗可提高患者的生存率[2]。临床上对于早期子宫内膜癌以手术治疗为主,传统开腹手术视野清晰,可充分切除病变组织,但创伤较大,术后并发症发生率较高,影响患者的康复。腹腔镜下子宫内膜癌根治术是近年来发展较快的治疗方式,本文旨在对比分析腹腔镜与开腹子宫内膜癌根治术治疗早期子宫内膜癌患者临床效果,现报告如下。
1 资料与方法
1.1临床资料 本研究经医院医学伦理委员会审核批准,患者知情同意。选取2014年1月至2017年1月收治的96例早期子宫内膜癌患者作为研究对象。纳入标准:经手术病理、妇科专科检查确诊为早期子宫内膜癌,临床分期为早期[3],符合手术指征。排除标准:合并其他恶性肿瘤,严重高血压、糖尿病等内科疾病,已接受过放疗化疗治疗,精神障碍,凝血功能障碍,已发生转移的患者。将患者随机分为A、B组,各48例。A组年龄45~76岁,平均年龄55.2岁;体重53~79 kg,平均体重64.12 kg;病程1~4年,平均病程2.81年。病理类型:均为腺癌。临床分期:Ⅰa期14例、Ⅰb期23例、Ⅰc期11例。B组年龄42~77岁,平均年龄55.4岁;体重53~75 kg,平均体重64.10 kg;病程1~4年,平均病程2.69年。病理类型:均为腺癌。临床分期:Ⅰa期15例、Ⅰb期20例、Ⅰc期13例。经统计学分析两组基本信息差异无统计学意义(P>0.05),有可比性。
1.2手术方法 A组给予腹腔镜手术治疗。患者气管插管全身麻醉,仰卧于手术台上,头向下低,膀胱截石位,脐部上1 cm的位置放入套管针,建立气腹,压力维持在15 mmHg;在右下腹麦氏点及左下腹对称麦氏点且距离脐部3 cm的位置作切口作为操作孔;腹腔镜下探查盆腔,切断双侧的子宫圆韧带,剪开阔韧带和膀胱子宫反折腹膜,将膀胱向下推至阴道的下方3 cm的位置,剪断膀胱宫颈韧带,主韧带、宫骶韧带外3 cm切断,充分分离阴道周围组织,凝切阴道前壁2 cm,沿此切口将阴道环形切断,并将子宫、附件、盆腔淋巴结及腹主动脉旁淋巴结取出,腹腔镜下缝合阴道残端,留置T型引流管1根[4-6]。B组给予传统开腹手术治疗。患者气管插管全身麻醉,平卧于手术床上,下腹部正中线位置纵行切开5 cm,病变切除范围和手术步骤与A组基本一致。
1.3观察指标 比较两组手术时间、术中出血量、淋巴结清扫数目;比较两组术后切口感染、尿潴留、肠梗阻、淋巴囊肿、肺栓塞等并发症发生率;比较两组术后下床时间、肠道功能恢复时间、拔除尿管时间、住院时间;比较两组1年、2年、3年生存率;术前、术后1年采用子宫内膜癌量表(functional assessment of cancer therapy-cervix,FACT-Cx)对患者的生活质量进行评估,包含情感、社会、支持、功能等内容,得分越高,提示患者生活质量越高[7]。
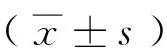
2 结果
2.1手术指标比较 A组手术时间为(232.49±25.91)min,长于B组的(156.87±26.02)min(t=8.756,P=0.002);A组术中出血量为(167.61±30.06)mL,少于B组的(235.58±29.81)mL(t=12.549,P=0.001);A组淋巴结清扫数目分别为(18.11±2.09)个、(17.89±1.96)个,差异无统计学意义(t=0.624,P=0.376)。
2.2术后并发症发生情况比较 A组术后并发症发生率低于B组(χ2=4.360,P=0.037),见表1。
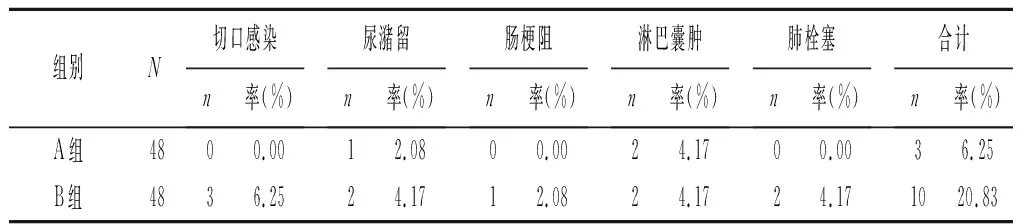
表1 术后并发症发生情况比较
2.3术后恢复指标比较 A组术后下床时间、肠道功能恢复时间、拔除尿管时间、住院时间均较B组缩短(P<0.05)。见表2。
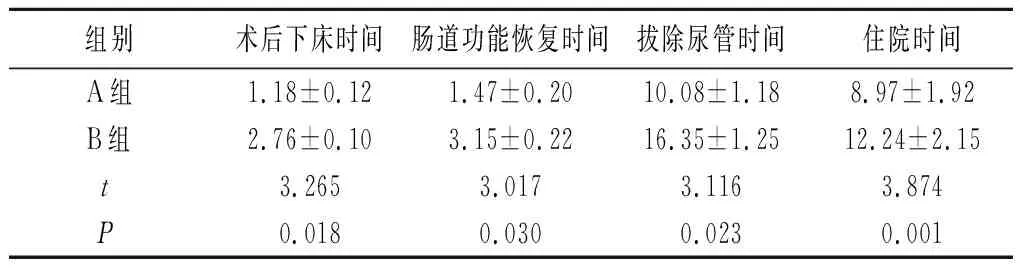
表2 术后恢复指标比较(d)
2.4生存率比较 A组与B组的1年、2年、3年生存率相比,差异均无统计学意义(P>0.05)。见表3。
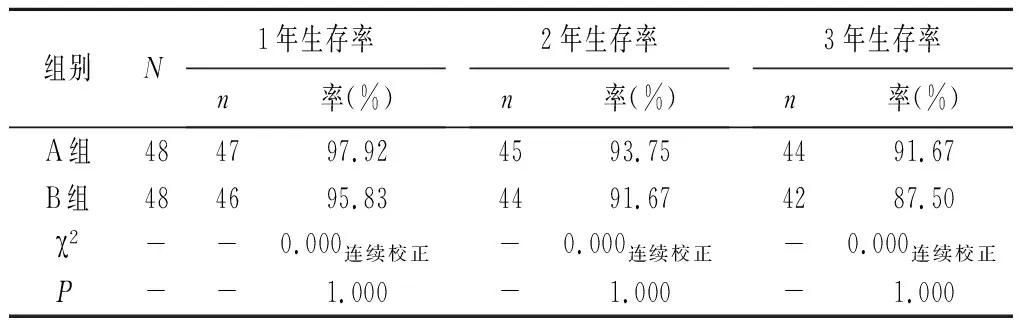
表3 生存率比较
2.5术前及术后1年生活质量比较 术前A、B组FACT-Cx评分分别为(54.48±8.21)分、(54.62±8.36)分,差异无统计学意义(t=0.173,P=0.817);术后1年A组、B组FACT-Cx评分分别为(83.05±10.00)分、(70.14±10.12)分,均高于术前(tA组=3.702、P=0.001,tB组=3.483、P=0.009),且A组FACT-Cx评分高于B组(t=3.295,P=0.026)。
3 讨论
子宫内膜癌是临床上常见的妇科恶性肿瘤,其发病机制尚未明确。伴随着生活压力的增大、性观念的开放,近年来子宫内膜癌的发病人群呈现年轻化趋势。随着两癌筛查力度的加大,子宫内膜癌早期的检出率提高,此时给予有效治疗,可提高患者的生存率。
以往临床上多采用开腹子宫内膜癌根治术治疗早期子宫内膜癌,疗效确切,延长患者的生存年限,但术式弊端显著。尤其是肥胖、盆腔粘连、视野暴露不充分时,严重影响手术的彻底性、术后创口的恢复[8],且开腹手术的创伤大,短期内难以恢复,对患者的生活质量造成严重的影响。
与传统开腹子宫内膜癌根治术相比,腹腔镜下子宫内膜癌根治术优势显著。腹腔镜手术属于微创手术,可减少术中的出血量,尤其是视野放大后,可及时对破裂出血的小血管止血,进一步减少出血量;腹腔镜下手术,利用气腹的作用可减少挤压周围组织及血管,减轻对周围组织的创伤,促进术后的恢复;腹腔镜手术的切口极小,引流时间短等可降低术后并发症的发生。本研究显示,腹腔镜下子宫内膜癌根治术治疗的患者手术时间延长,术中出血量减少,术后并发症发生率降低,术后下床时间、肠道功能恢复时间、拔除尿管时间、住院时间均缩短,术后1年FACT-Cx评分提高,生存率与传统开腹子宫内膜癌根治术相比差异无统计学意义(P>0.05),说明腹腔镜下子宫内膜癌根治术治疗早期子宫内膜癌患者可减轻手术创伤,减少术中出血量,降低术后并发症,缩短术后恢复时间,提高生活质量。手术时间的延长可能是因为医生的操作技术还不够熟练,伴随着医生的不断实践,手术时间会逐渐缩短。人工气腹形成后手术的视野清晰,有利于观察组织结构,可仔细辨别盆腔、腹腔脏器及肿瘤的发展情况,对于特殊的部位可利用放大技术进行放大,既可及时电凝止血,也有利于淋巴结的清扫[9-10]。另外,通过调整患者体位能够扩大手术视野,不需要排垫肠管,缩短术后胃肠道功能的恢复时间,降低并发症的发生。
综上所述,腹腔镜下子宫内膜癌根治术治疗早期子宫内膜癌患者可减轻手术创伤,减少术中出血量,降低术后并发症,术后恢复时间缩短,提高生活质量,值得在临床上推广。
