超声测量颈前软组织厚度和舌体积预测喉镜暴露困难分析*
2020-10-22李玥颖李敬业钟丽萍曾志文
李玥颖,李敬业,钟丽萍,曾志文
(梅州市人民医院麻醉科,广东梅州 514031)
围术期保证病人呼吸道通畅和有效通气至关重要。气管插管是麻醉气道管理的重要手段,为患者术中气道通畅、通气供氧、呼吸道吸引和防止误吸提供了最佳条件。困难气道(difficult airway)的管理与麻醉安全和质量密切相关,超过30 %严重麻醉相关并发症(脑损伤、呼吸心跳骤停、不必要的气管切开以及气道损伤等)是由气道管理不当引起的。在困难气道的各种发生率中,困难喉镜显露为1 %~18 %,困难气管内插管为1 %~4 %,气管内插管失败为0.05 %~0.35 %[1]。对患者术前进行充分的气道评估,可以避免发生严重的麻醉并发症甚至引起患者死亡。因此,对于术前气道评估方法的选择,对于有效的气道管理尤为重要[2]。在困难气道的预测方法中,超声的应用在近年来取得了较大的进展[3]。颈前软组织厚度及舌体积的测量已被证实具有预测困难气道的价值[4-6]。因此,本研究通过超声测量患者的颈前软组织厚度和舌体积,并与传统的困难气道评估指标进行对比,以探讨更为有效的气道评估方法。
1 对象与方法
1.1一般资料 本研究已获得本院伦理委员会批准和患者知情同意。选取2019年12月于本院拟行气管插管全麻下择期手术患者80例,性别不限,年龄≥18岁,BMI(body mass index)16~39 kg/m2,ASA Ⅰ-Ⅲ级。排除标准:(1)头面部严重外伤;(2)口腔肿瘤及颈部肿块压迫气道或致气道移位;(3)上呼吸道或邻近部位肿瘤;(4)头面部有明显疤痕或畸形;(5)张口受限;(6)颈椎活动受限;(7)合并强制性脊柱炎;(8)家属拒绝行气管插管术或手术治疗;(9)其他已预料的困难气道。根据是否喉镜暴露困难将病例分为两组:非喉镜暴露困难组(N组)和喉镜暴露困难组(D组)。
1.2方法 术前一天进行麻醉术前访视,于病房对患者进行临床气道评估,包括张口度、甲颏距离、改良Mallampati分级。张口度是指张最大口时上下门齿距离。甲颏距离,指颈部完全伸展时甲状软骨切迹至颏突的距离。改良 Mallampti 分级,取正坐位,头居正中位,检查者视线与张口处齐平,嘱患者用力张口伸舌至最大限度且不发音,根据所能看到的口咽部结构进行分级:Ⅰ级,可见软腭,咽腭弓、悬雍垂;Ⅱ级,可见软腭、咽腭弓、部分悬雍垂;Ⅲ级,仅见软腭;Ⅳ级,看不见软腭。
手术当天,患者进入手术室后,常规建立外周静脉通道、吸氧,监测SPO2、血压、心率、脉搏。由掌握气道超声检查的麻醉医生对其进行超声测量颈前软组织厚度、舌纵截面积与舌横径,以舌纵截面积与舌横径的乘积作为舌体积指标[7]。
患者去枕平卧位,头部居中后伸,保持嘴部紧闭。探头沿人体水平位横置于颈前部甲状软骨下缘处,获得清晰声带水平横截面图像,以声带为标记,测量两侧声带交点处至皮肤的距离。使用探头置于患者颏下,获取横断面和正中矢状面图像,横断面测量舌中央部位最远的两点间距离作为舌体的宽度,即舌横径;正中矢状位通过描绘轨迹法测量正中矢状位的舌纵截面积;以舌纵截面积与舌横径的乘积作为舌体积指标[8]。
超声测量结束后,利用软枕使患者头垫高10 cm。采用舒芬太尼0.3~0.5 μg/kg、阿曲库铵0.4~0.6 mg/kg、依托咪酯0.15~0.3 mg/kg静脉注射进行麻醉诱导。常规准备吸引器,插管期间备口咽和鼻咽通气道、管芯、喉罩、带钩喉镜和纤维支气管镜等设备用于保障困难气道患者的插管成功。由具有5年经验以上的麻醉医师进行面罩辅助通气,待肌松药起效后,将患者头部置于“嗅物位”并使寰枕关节部处于后伸位,使用Macintosh弯型喉镜并采用明视经口插管法进行气管插管,记录Cormach-Lehane分级(I级:完全显露声门;II级:看到杓状软骨和后半部分的声门;III级:仅看到会厌;IV级:看不到会厌)。Cormach-Lehane分级Ⅰ~Ⅱ级者纳入非喉镜暴露困难组(N组);Cormach-Lehane分级III~IV级,纳入喉镜暴露困难组(D组)。经过三次插管尝试或插管时间超过10分钟则进入困难气道处理流程[9],以维持患者通气和保障患者围术期安全。
2 结果
纳入80例患者,其中男性38例,女性42例,年龄(53.64±13.22)岁,身高(1.613 ±0.077)m,体重(59.73±9.09)kg。80例患者中,Cormach-Lehane分级Ⅲ~Ⅳ级的有22例(27.5 %),两组患者的一般资料及测量指标对比见表1。其中,两组间BMI指数(P=0.0194)、舌体积(P= 0.0267)、改良Mallampati分级、颈前软组织厚度及舌横径比较,差异具有统计学意义(P<0.05)。
不同指标预测喉镜暴露困难的比较的ROC曲线(图1)下的最佳临界值、AUC值、灵敏度、特异度、PPV、NPV和准确度见表2。根据ROC曲线的特性,在AUC>0.5的情况下,AUC越接近1,说明诊断效果越好。AUC在0.5-0.7时有较低的诊断性,AUC在0.7-0.9时有一定的诊断性,AUC在0.9以上时有较高的准确性。改良Mallampati分级(AUC=0.739)、舌体积(AUC=0.722)、舌纵截面积(AUC=0.697)、BMI(AUC=0.679)及舌横径(AUC=0.661),都具有一定诊断价值。
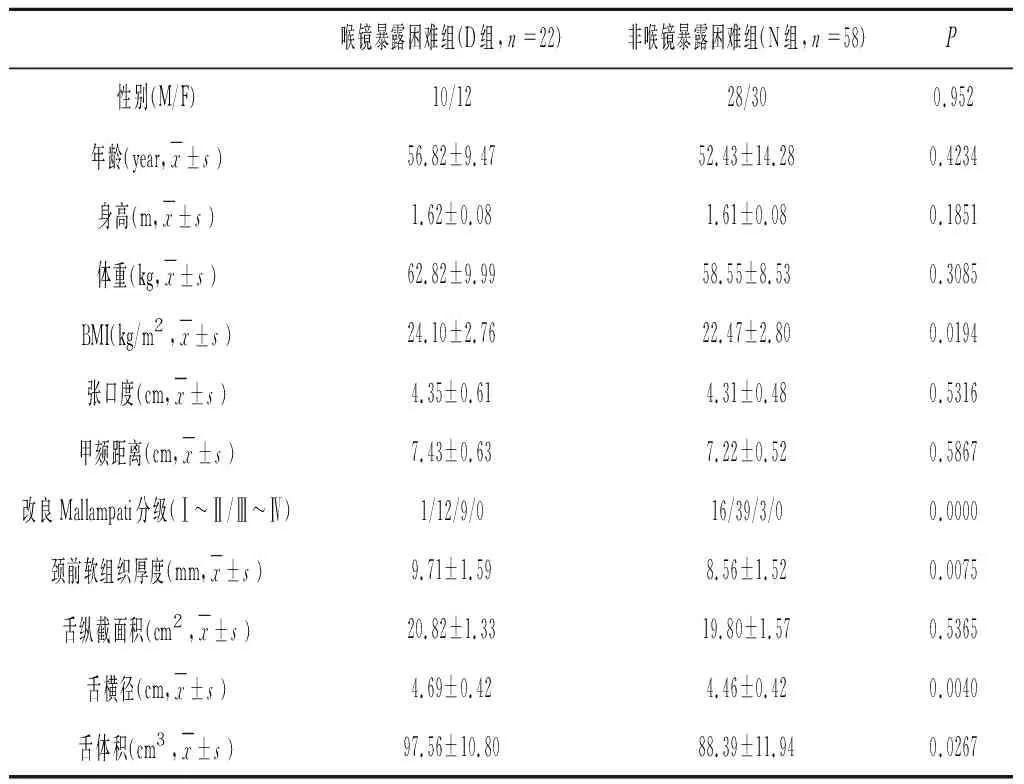
表1 两组患者一般资料及测量指标比较
PPV愈大,提示阳性结果的正确率愈高;NPV愈小,提示阴性结果的正确率愈高。由表2可以看出改良Mallampati气道分级具有更高的敏感度和特异度,对困难喉镜暴露具有最有更高的诊断价值。此外,舌横径及舌体积在预测喉镜暴露困难的NPV都接近90 %,显示这两个指标正确预测非困难气道的能力较强。
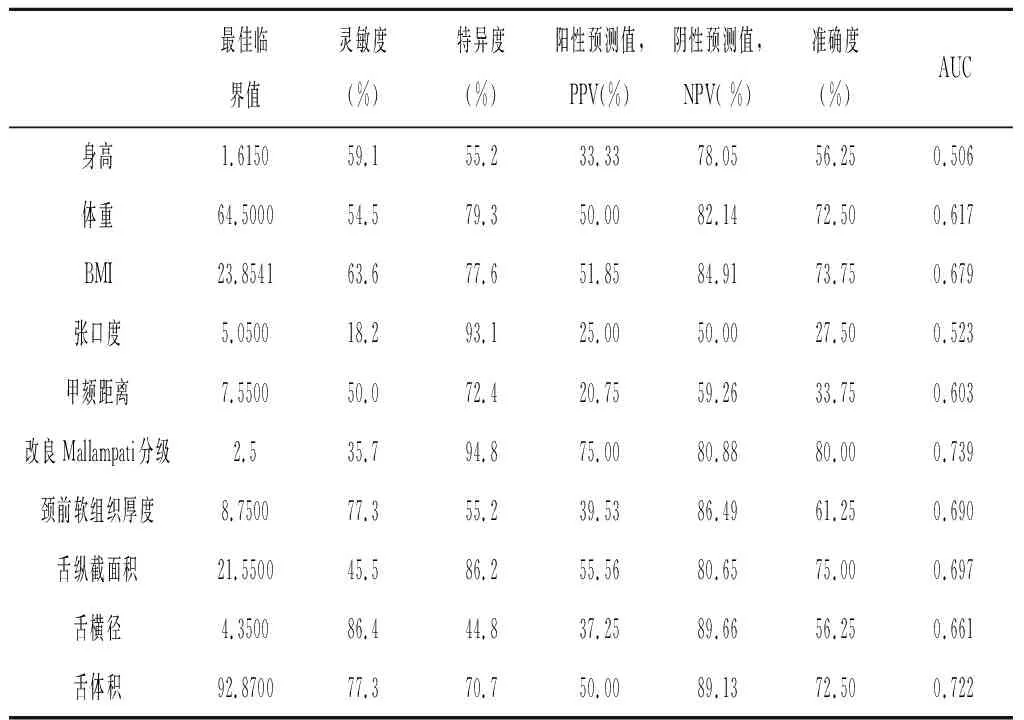
表2 不同指标预测喉镜暴露困难的比较
3 讨论
喉镜暴露困难是困难气管插管的一个直接的因素,均为困难气道的一种表现。现有不少传统的困难气道评估指标已得到广泛应用。随着超声在围术期应用的普及,为气道评估新增了更多评估手段。近年来,超声在困难气道评估方面取得了较大的进展,颈前软组织的厚度、舌体积、皮肤到舌背面的距离、舌骨的可见度、颏舌骨肌长度等指标均被发现可用于困难气道评估[10-11]。
本研究探讨了超声测量颈前软组织的厚度、舌纵截面积、舌横径和舌体积对困难气道评估的价值。利用两组独立样本的t检验或卡方检验进行了喉镜暴露困难组(D组)及非喉镜暴露困难组(N组)的差异性比较,筛选出有统计学差异的指标(P<0.05),包括改良Mallampati分级、颈前软组织厚度、舌横径、BMI指数及舌体积。为了进一步得到最佳临界值并获取灵敏度、特异度、阳性预测值、阴性预测值、准确度及AUC值,我们进行了ROC曲线的计算及绘制,得到了具有一定诊断价值的指标,包括改良Mallampati分级、舌体积、舌纵截面积、BMI及舌横径。其中,改良Mallampati气道分级具有更高的灵敏度和特异度。舌横径及舌体积在预测喉镜暴露困难的NPV都接近90 %,显示这两个指标正确预测非困难气道的能力较强。本研究统计分析发现超声舌体积>92.87 cm3,舌纵截面积>21.55 cm2,舌横径>4.35 cm可用于预测喉镜暴露困难,这与郑镇伟等[4]研究的舌体积>82.1 cm3,舌纵截面积>19.2 cm2,舌横径>4.8 cm可用于预测喉镜暴露困难的结果存在差异,可能是由于地域性差异,需扩大样本量进一步验证。
本研究由于样本量较小,因此可能存在相关因素因样本量的限制无法更为全面准确体现的情况。同样,由于样本量不足,本研究的最佳临界值可能不够精确,需要获得更大样本量进行统计分析。本研究的颈前软组织厚度仅选取了声带水平为测量点,而不包括舌骨平面、甲状软骨膜平面、甲状腺峡部平面及胸骨上凹平面,对于颈前软组织厚度的预测分析不够全面。
综上所述,改良Mallampati分级因具有更高的灵敏度和特异度,且操作更为便捷,仍被认为是麻醉前困难气道评估的首选,而舌横径及舌体积更推荐用于筛选非困难气道。超声作为安全无创的检查手段,可作为困难气道评估的辅助检查手段。
