大量输血患者凝血功能和纤溶系统指标变化及临床意义*
2020-10-21闫晓琴王秋艳
薛 乐,闫晓琴,王秋艳
陕西省延安市人民医院检验科(延安716000)
严重创伤或大手术常引起患者大量失血,需要在短时间内补充大量血容量以维持稳定血压及生命体征,故大量输血在临床常见[1]。大量输血不仅能维持血容量、改善微循环,还能提供带氧能力的红细胞,解决急性缺氧症,在救治危重患者中发挥重要作用[2]。然而,大量输血时,机体血小板稀释、凝血因子减少,易继发凝血功能障碍,低体温、酸中毒也是大量输血常见并发症,与凝血障碍合称为“死亡三联征”,导致预后不良[3]。因此,评估大量输血患者输血前后凝血功能和纤溶系统指标变化情况非常重要。基于此,本研究回顾性分析我院89例急性创伤大量输血患者及31例同期健康体检者临床资料,以评估大量输血前后患者外周血凝血酶原时间(Prothrombin time,PT)、活化部分凝血活酶时间(Activated partial thromboplastin time,APTT)、凝血酶时间(Thrombin time,TT)、纤维蛋白原(Fibrinogen,FIB)、血小板计数(Platelet count,PLT)变化情况及与预后的关系,为改善大量输血患者预后提供新思路。
资料与方法
1 一般资料 回顾性分析2017年2月至2019年2月延安市人民医院89例急性创伤大量输血患者(观察组)临床资料。病例纳入标准:创伤性失血且入院24 h内输血;符合《大量输血指导方案》[4]中大量输血标准,24 h内输注红细胞悬液≥18 U或24 h内输注红细胞悬液≥0.3 U/kg;年龄≥18岁;临床资料完整。排除标准:入院24 h内死亡;孕产妇;伴严重肝脏疾病影响凝血功能;先天性凝血功能障碍;入院前1周内使用抗凝药物。观察组男54例,女35例;年龄29~61(45.49±8.31)岁;车祸伤51例,高空坠落27例,钝器伤11例;入院时创伤严重程度评分(ISS)20~41(30.36±6.74)分。并纳入31例同期健康体检者作为健康对照组。健康对照组男16例,女15例;年龄27~59(43.82±8.05)岁。两组男女比、年龄分布等基线资料比较,差异无统计学意义(P>0.05)。
2 研究方法 89例观察组患者入院后行急诊手术,手术早期以人工血浆代用品补充血容量,在失血量>1000 ml时输注浓红(浓缩红细胞)及血浆(新鲜冰冻血浆),术中监测血红蛋白(Hemoglobin,Hb),使Hb维持在80~100 g/L以上;当失血量达到100%,输注血小板(1.5~2 U/10 kg)及冷沉淀(5~10 U),术中维持中心静脉压15 cmH2O;术后患者带气管导管送入监护病房。于观察组输血前及输血1 d后,采集外周静脉血,健康对照组则收集体检时空腹外周静脉血;使用全自动凝血分析仪(西班牙沃芬,型号:Acl-Top700)检测PT、APTT、TT、FIB;采用全自动血细胞分析仪(日本Sysmex,型号XW-10[B3]XN-10[B4])检测PLT。

结 果
1 健康对照组与观察组输血前、输血1 d后凝血功能和纤溶系统指标比较 输血1 d后,观察组外周血PT、APTT、TT均较输血前升高(P<0.05),FIB、PLT则较输血前降低(P<0.05);且观察组输血前、输血1 d后外周血PT、APTT、TT均高于健康对照组(P<0.05),FIB、PLT则较健康对照组低(P<0.05)。见表1。

表1 健康对照组与观察组输血前、输血1 d后凝血功能和纤溶系统指标比较
2 观察组不同预后情况基线资料比较 入院7 d内,89例观察组患者生存68例(76.40%),纳入预后良好组;死亡21例(23.60%),纳入预后不良组;两组性别、年龄、致伤原因及输血前外周血PT、APTT、TT、FIB、PLT比较,差异无统计学意义(P>0.05);预后不良组入院时ISS评分显著高于预后良好组(P<0.05)。见表2。
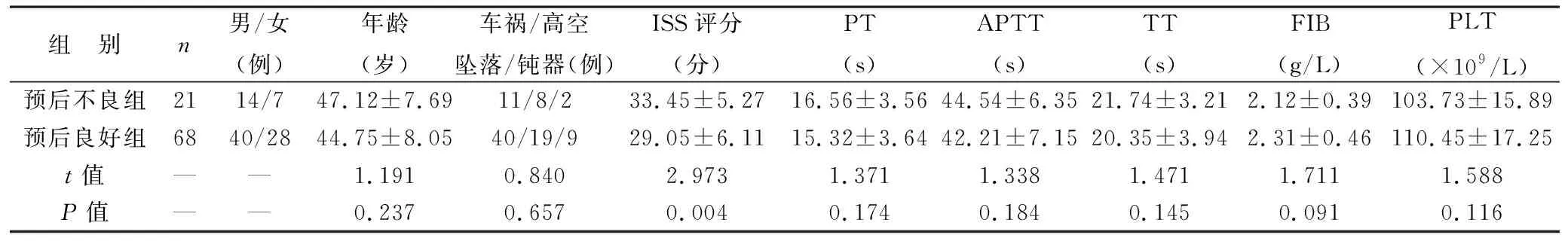
表2 观察组不同预后情况基线资料比较
3 观察组不同预后情况输血1 d后凝血功能和纤溶系统指标比较 预后不良组输血1 d后外周血PT、APTT、TT高于预后良好组(P<0.05),FIB、PLT则低于预后良好组(P<0.05),见表3。

表3 观察组不同预后情况输血1 d后外周血PT、APTT、TT、FIB、PLT比较
4 输血1 d后外周血PT、APTT、TT、FIB、PLT对大量输血不良预后的预测价值 经ROC曲线分析,发现输血1d后外周血PT、APTT、TT、FIB、PLT均对大量输血不良预后具有较高预测价值(P<0.05),其cut-off值分别为21.900 s、53.550 s、28.450 s、1.395 g/L、64.500×109/L,见表4。
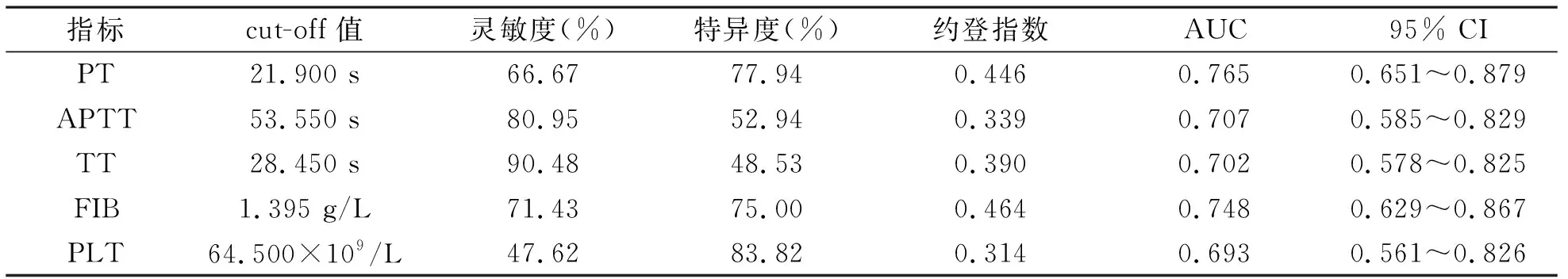
表4 输血1 d后外周血PT、APTT、TT、FIB、PLT对大量输血不良预后的预测价值
讨 论
输血作为创伤大量失血临床治疗的主要手段,能补充血容量、减少缺氧损伤,但大量出血患者血小板及凝血因子流失,止血过程中也消耗大量凝血因子,造成大量输血后血小板及凝血因子水平稀释性降低[5]。另外,贮存血液储存时间较长时,凝血因子急剧减少,而快速、大量输注低于体温的库存血液,使患者体温降低,引起机体凝血级联反应抑制和血小板功能、血管内皮及纤溶异常,加剧凝血障碍[6]。故大量输血后凝血纤溶系统状况也是临床研究的重点。也有学者[7]指出,大量失血患者凝血功能变化情况与其预后关系紧密,积极监测患者凝血纤溶指标对预测预后有利。对此,本研究就大量输血患者输血前后外周血PT、APTT、TT、FIB、PLT变化情况展开分析,并评估输血后凝血纤溶指标与近期预后的关系,以明确监测PT、APTT、TT、FIB、PLT等凝血纤溶指标的重要性,取得一定成果。
本研究结果显示,输血1 d后,观察组外周血PT、APTT、TT均较输血前升高,FIB、PLT则较输血前降低。提示,大量输血后患者血小板稀释性减少,凝血因子不足,造成凝血障碍,与国内外学者[8-9]研究结果一致。且观察组输血前、输血1 d后外周血PT、APTT、TT均高于健康对照组,FIB、PLT均低于健康对照组。这也说明,本组患者输血前即存在一定凝血功能障碍。分析其原因可能与创伤性失血患者随着失血凝血因子丢失,能刺激机体内凝血系统序贯激活,血小板、凝血因子持续消耗,形成血管内微血栓,引起继发性纤溶增强,FIB大量消耗,造成PT、APTT、TT延长、FIB、PLT水平降低有关[10]。
此外,89例观察组患者入院7 d内死亡者占比23.60%,陈凤等[11]学者报道的26.4%相近。大量输血患者较高的院内病死率仍是临床待以解决的难题。大量失血引起组织灌注不足,无氧代谢产生大量乳酸,及库存血中的枸橼酸盐均能造成大量输血患者酸中毒发生风险升高,且低体温、凝血障碍与酸中毒也能相互促进,形成恶性循环,增加患者病死率[12]。故积极监测凝血纤溶指标,及时调整输血方案,有其必要性。不仅如此,预后不良组入院时ISS评分高于预后良好组。即创伤越严重者,在大量输血后,死亡风险也较高,与刘威等[13]研究结果一致。这也提示,创伤严重者,应加强输血期间凝血纤溶指标监测,完善凝血纤溶功能评估,以及时予以干预措施,降低病死率。
除上述结论外,本研究还发现,预后不良组输血1 d后外周血PT、APTT、TT高于预后良好组,FIB、PLT则低于预后良好组。说明,大量输血后凝血纤溶功能障碍状况与患者预后情况密切相关[14]。究其原因可能与创伤、大量失血、大量输血造成的稀释性变化、病理生理改变等综合性内环境干扰,使患者凝血纤溶系统紊乱加强,凝血纤溶功能障碍更严重者,继发弥散性血管内凝血、大出血等并发症发生风险高,死亡率更高[15]。且输血1 d后外周血PT、APTT、TT、FIB、PLT均对大量输血不良预后具有较高预测价值,也证实,积极监测外周血PT、APTT、TT、FIB、PLT水平,对大量输血患者临床诊疗非常重要[16]。本研究还发现,上述指标预测大量输血不良预后的cut-off值分别为21.900 s、53.550 s、28.450 s、1.395 g/L、64.500 ×109/L。也可供临床参考,在发现患者凝血纤溶指标异常变化时,警惕死亡三联征、弥散性血管内凝血等严重事件,及时予以对策,使患者预后得到改善。然而,本研究纳入样本量有限,检验效能可能较低,上述预测不良预后的cut-off值仅供参考,为保证结果的准确性,还需后续大样本量的前瞻性研究加以论证。
综上所述,大量输血能影响患者凝血纤溶指标,且外周血PT、APTT、TT、FIB、PLT能辅助预测患者不良预后情况,于大量输血诊疗有利。
