最适宜下腔静脉宽度指导脓毒症休克患者个体化液体管理的应用价值
2020-10-14孟华东周树生曹晓光胡葭鑫
孟华东,周树生,查 渝,曹晓光,胡葭鑫
脓毒症以及脓毒症休克是急诊及重症医学科常见的危重症之一,也是重要的致死因素之一,严重脓毒症病死率可达30%,而合并有休克的患者病死率高达50%[1]。自从由Rivers et al[2]在2001年证明了早期目标导向治疗(early goal directed therapy,EGDT)可以提高脓毒症休克患者的生存率,液体复苏已经成为治疗严重脓毒症休克的重要手段。但是近年来,这个固定的程序式的方法受到3个多中心随机对照研究[3-5]的挑战,这些研究显示,早期目标导向治疗在改善患者死亡率上并无更多获益,对EGDT的疗效提出了质疑。随着研究的不断深入,近来有专家针对脓毒症休克患者提出了个体化液体治疗的理念,试图找到更为合理有效的液体管理策略,力求既可以达到治疗的效果,又可以尽可能减少甚至避免过量液体治疗的并发症。但目前此方面的研究较少,临床证据也不充分。该研究通过结合多项指标,动态观察不同脓毒症休克患者的下腔静脉,应用最适宜下腔静脉宽度(optimal width of inferior vena cava,OWIVC)概念指导个体化液体管理,并与常规治疗方式相比较,探究其是否可以改善脓毒症休克患者的预后。
1 材料与方法
1.1 病例选择纳入标准:① 符合脓毒症休克诊断标准;② 年龄≥18岁。排除标准为:① 超声不能清晰显示下腔静脉;② 三尖瓣反流伴或不伴右心功能衰竭,右心功能不全;③ 近 3 个月曾参加其他临床试验;④ 活动性失血、下腔静脉回流障碍、补液禁忌;⑤ 下腔静脉受限、受压、血栓形成、静脉滤器植入、ECMO通道建立。
1.2 研究方法
1.2.1脓毒症诊断标准 根据2016年美国重症医学会(Society of Critical Care Medicine,SCCM)与欧洲重症医学会(European Society Intensive Care Medicine,ESICM)联合发布脓毒症3.0定义以及诊断标准:对于感染或者疑似感染的患者,当脓毒症相关序贯器官衰竭[sequential(sepsis-related) organ failure assessment,SOFA]评分较基线上升≥2分,即可诊断为脓毒症[6]。
1.2.2脓毒症休克诊断标准 在脓毒症的基础上,出现持续性低血压,在充分容量复苏后仍需血管活性药来维持平均动脉压≥8.645 kPa以及血乳酸浓度>2 mmol/L[6]。
1.2.3脓毒症及脓毒症休克的液体治疗具体目标 ① 尽快恢复血管容积和容量的平衡:平均动脉压≥8.645 kPa;尿量>0.5 ml/(h·kg);血乳酸<2.0 mmol/L。② 保证电解质平衡和内环境稳定。③ qSOFA<2[7]。
1.2.4下腔静脉的测量 由一位熟练超声技能的超声主治医师进行测量,使用IU22 xMATRIX床边飞利浦超声系统(皇家飞利浦电子,荷兰)和标准心脏相控阵式探头(S5~3,3~5 Hz)测量,患者取仰卧位,超声探头置于剑突下,探头标记点指向患者头部,使超声束与下腔静脉走行平行,在下腔静脉进入右心房2 cm处探查,此处下腔静脉较平直,前后壁可显示清晰,注意探查时不要用力加压,在M超模式下记录下腔静脉内径。
1.2.5最适宜下腔静脉内径 通过动态监测患者血压、心率、尿量、心脏超声以及肺部超声等,结合上述指标,在经液体治疗后患者达到液体治疗目标且尚未出现肺部B线增多(8个定位点)、右心房压力上升的时间区间内,将此时该患者的下腔静脉最大直径定义为OWIVC。
1.2.6研究设计与分组 按照上述纳入与排除标准,收集2017年7月~2019年11月收治安徽省立医院重症医学科的脓毒症休克患者,共90例。本研究采用单中心、随机对照的临床试验。采用简单随机化方法,将上述患者随机分为两组,其中一组为对照组,即按照常规ICU处理治疗方法进行液体管理。另一组为干预组,以定义的最适宜下腔静脉宽度为基准值,对患者进行个体化液体管理,测量数据由专人记录并进行统计分析。因死亡、自动出院或退出研究而未达到临床观察终期8例,82例纳入最终数据分析,对照组44例,干预组38例。其中,男性51例,女性31例,年龄为18~92岁,中位数年龄为69.5岁。本研究符合医学伦理学标准,经安徽省立医院伦理委员会批准(012201500128),并获得患者或患者家属知情同意。
1.2.7资料收集 收集患者姓名、性别、年龄、基础疾病、感染部位等基本资料,记录患者急性生理与慢性健康状况(acute physiology and chronic health evaluation,APACHE Ⅱ)评分和SOFA评分、机械通气情况、ICU存活情况、液体出入量[入量定义为静脉补液量、口入或鼻饲总量;出量定义为引流液量(胃引流、伤口引流等)、尿量、经消化道丢失量及液体超滤总量)]以及是否发生如心力衰竭、急性肾损伤、ARDS等相关并发症的情况。
1.3 统计学处理所有的数据统计分析由SPSS 24软件完成,连续性变量经统计学分析呈非正态性分布,使用中位数(下四分位数,上四分位数)表示。对于分类变量采用频数(百分比)表示。组间数据的比较使用秩和检验或卡方检验,用以推断是否存在差异。P<0.05为差异有统计学意义。
2 结果
2.1 基本情况比较对两组患者在年龄、性别、APACHE-II评分、SOFA评分、基础疾病、感染来源、机械通气率等方面进行比较,结果显示两组差异无统计学意义(P>0.05),具有可比性。见表1。
2.2 两组间液体出入量与液体净平衡之间的比较对两组间前3 d和前5 d的累计入量、累计出量以及净平衡量之间进行比较,结果表明,干预组前3 d及前5 d的累计入量明显少于对照组(P<0.05),干预组前3 d以及前5 d的净平衡量明显少于对照组(P<0.05)。干预组前3 d以及前5 d的累计出量比较差异无统计学意义(P>0.05)。见表2。
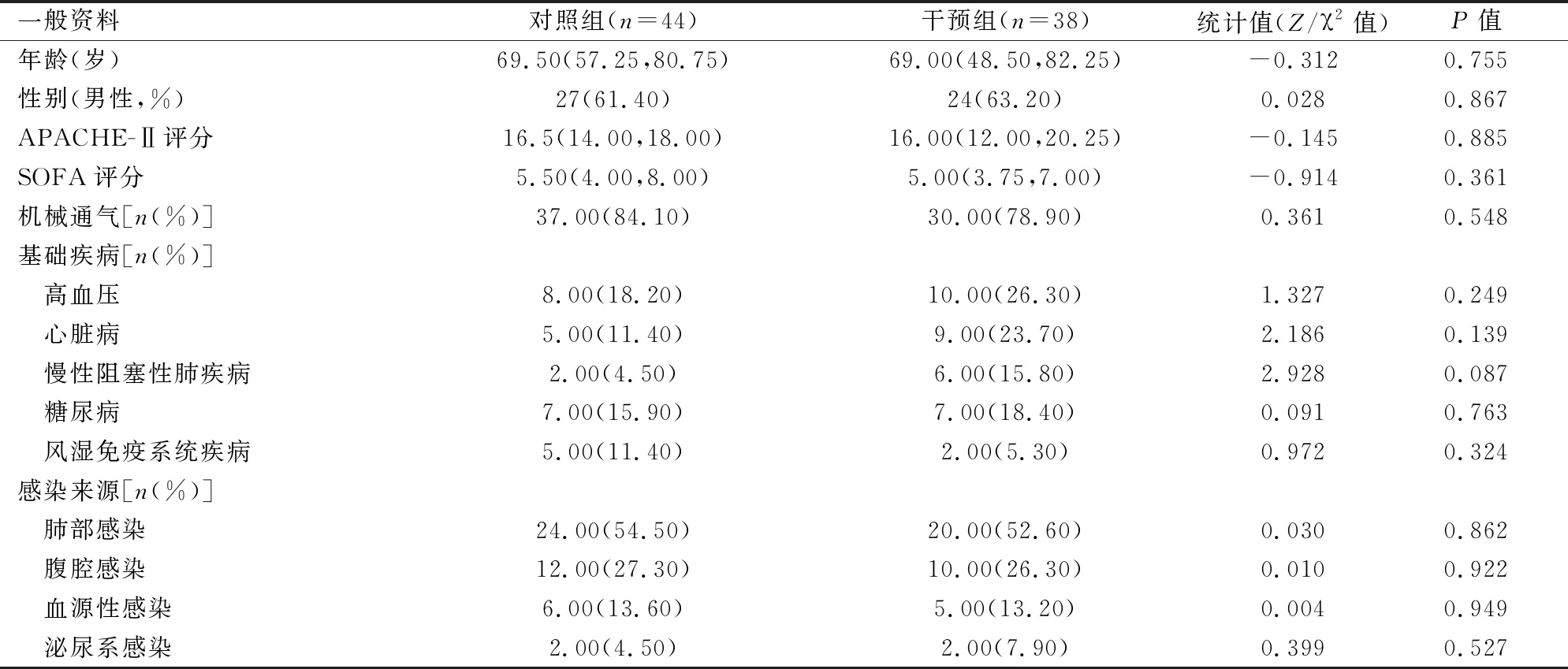
表1 82例患者基本信息[M(Q25,Q75)]
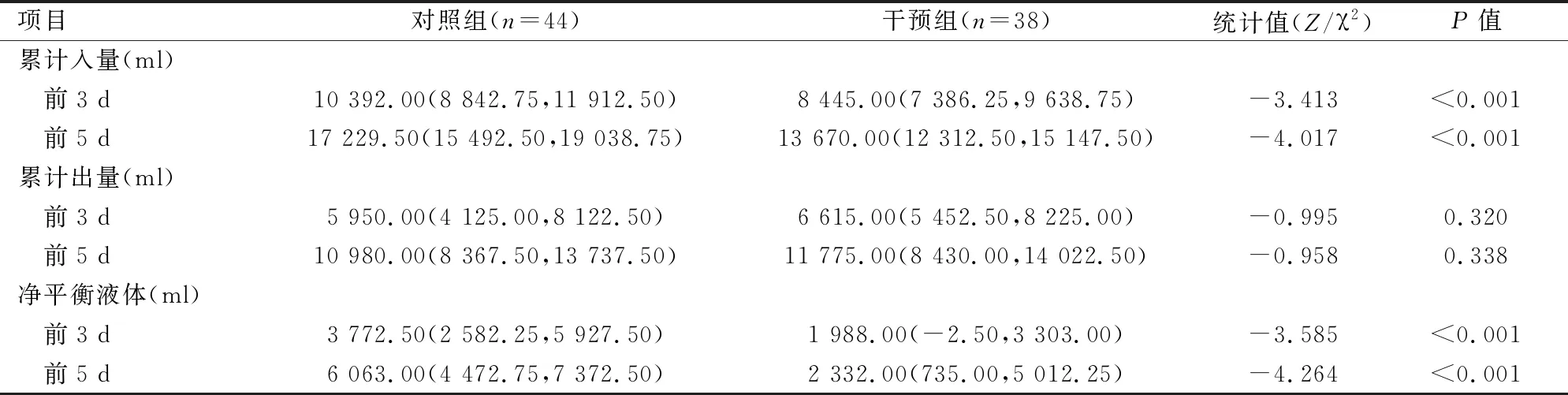
表2 对照组与干预组液体出入量以及平衡量间的比较[M(Q25,Q75)]

表3 对照组与干预组的死亡率、机械通气时间、住院时间、相关并发症的比较[M(Q25,Q75)]
2.3 两组间死亡率、机械通气时间、相关并发症发生率、ICU住院时间的比较将对照组与干预组之间的患者死亡率、机械通气时间、ICU住院时间以及液体负荷过重所引起新发的相关并发症如心力衰竭、急性肾损伤、低氧血症的发生率进行比较。结果表明,对照组的死亡率较干预组明显增高(P<0.05)。而在并发症的发生率上,对照组新发心力衰竭及低氧血症的发生率明显高于干预组(P<0.05)。两组间的机械通气时间、ICU住院时间、新发急性肾损伤发生率之间相比较,差异无统计学意义(P>0.05)。见表3。
3 讨论
早期、及时的液体治疗或复苏和必要的血管活性药物使用是脓毒症和脓毒症休克积极治疗的基本措施。但由于危重患者具有更显著的差异性,有学者提出了个体化医疗的观念[8]。欧盟卫生部长在2015年发表的关于患者个体化医疗的理事会的结论中曾描述了个体化医学的定义[9]。
为了个体化的液体治疗,一些学者利用多种指标动态评估患者有无液体反应性以指导脓毒症休克患者的液体治疗和血管活性药物的使用,这种方式主要通过补液,直到患者不再出现液体反应,但这时的液体容量是“最大化”,而不是“最优化”或者“最小化”[10]。本研究所采用个体化液体治疗,指的是根据在对脓毒症患者早期液体治疗过程中,动态观察患者的下腔静脉宽度,结合患者的临床表现即意识状态、尿量、皮肤花斑等,相关生理指标如血压、乳酸以及肺部超声等情况,在液体治疗有效时,即完成复苏目标且尚未出现液体治疗副作用的时间区间内,记录下患者的下腔静脉宽度作为基本参数,即“OWIVC”,以此为个体化标准,通过实时动态评估患者容量状态,进行后续液体管理,相比前者单纯使用预测容量反应性指导下的液体管理策略,更加合理、安全。
多项研究[11-12]已经证实,床旁超声测量下腔静脉内径以及下腔静脉变异度对评估患者容量状态以及预测患者容量反应性具有应用价值。本研究中使用了“OWIVC”作为指导个体化液体治疗的指标。在研究的过程中,发现不同患者的最适宜下腔静脉存在差异,通过实时动态对不同患者的容量状态进行评估,对患者个体本身的治疗效果进行纵向比较,可以尽可能减少不同的病理生理条件对下腔静脉的影响。根据本研究的结果可以看出,动态指导下的个体化液体治疗与常规疗法相比,液体的入量及净平衡量明显减少,患者的死亡率更低,发生急性心力衰竭、低氧血症的概率更小,证明合理的液体管理策略对于患者预后存在积极影响。
本研究通过动态评估,根据相应的个体参数进行液体管理,尽可能控制好其他的非处理因素。尽管如此,本研究仍然存在一定的局限性,如本研究为单中心、小样本量的临床研究,不能避免研究执行者的主观因素所致的偏倚,易造成试验组和对照组的处理不均衡。目前国内这方面的研究较少,且缺少多中心、大样本的研究,希望未来能有更加全面的大规模试验来进行更深入的研究。
综上所述,对于诊断为脓毒症休克的患者,通过床旁超声实时动态观察,综合多种指标,制定出个体化的“最适宜下腔静脉宽度”,以此为基准,动态指导脓毒症休克患者的液体管理可以使患者获益,改善患者预后。
