飞行员脑白质高信号影像学特点及临床应用价值
2020-10-13张军鹏刘卫平
张军鹏,刘卫平
(1.铜川市耀州区医院影像科,陕西 铜川 727100;2.民航西安医院放射科,陕西 西安 720000)
飞行人员在时空多变的环境下工作,他们的健康状况直接影响到飞行安全。近年来航空医学体检鉴定时,对持有1级体检合格40岁、60岁首次体检鉴定需进行颅脑磁共振扫描(Magnetic Resonance,MR)及颅脑磁共振血管成像[1]。在对飞行员的体检中,脑白质高信号(White Matter Hyperintensities,WMHs)时有出现[2],表现为皮层下白质或侧脑室周围的斑点或斑片状异常信号影,在磁共振T2加权和/或T2液体衰减反转恢复脉冲序列(fluid attenuated inversion recovery,FLAIR)上表现为高信号影[3]。我们就脑白质高信号是否会影响到飞行员的飞行安全的问题,回顾性分析2016年3月至2019年12月在民航西安医院体检行颅脑MR扫描的飞行员119例,了解脑白质高信号的发生情况,探讨其临床价值。
1 资料与方法
1.1 一般资料
本组2016年3月至2019年12月来民航西安医院体检进行颅脑MR扫描的民航飞行员119例,均为男性,年龄40~58岁,均行T1Flair、T2WI、T2Flair、扩散加权成像(Diffusion-weighted imaging,DWI)、MRA序列。为在职飞行员,累计飞行时间均大于11000 h。
1.2 纳入及排除标准
纳入脑白质内斑点状、小斑片状及侧脑室周围线样或斑片状异常信号,T2WI及T2Flair高信号,T1WI等或稍低信号,排除脑梗塞、糖尿病、心脏病以及神经系统疾病者,无已知导致WMHs的病因。排除临床资料不完整,序列不全,图像质量差者。入选14例民航飞行人员均知情同意。
1.3 方法
14例飞行员均行MR检查,MR为GE公司1.5 T超导扫描仪,8通道相控阵头颈联合线圈,层厚7 mm无间距扫描,视野(FOV)240 mm×240 mm,除常规轴位T1Flair、T2WI,矢状位T2WI外,均行T2Flair、扩散加权成像(Diffusion-weighted imaging,DWI)、MRA。扫描参数:T1Flair序列TR=1741 ms,TE=20.4 ms,矩阵=320×224;T2WI序列TR=4408 ms,TE=114.7 ms,矩阵=352×352;T2Flair序列TR=8400 ms,TE=158.5 ms,矩阵=256×192;扩散加权成像(DWI)序列TR=4029 ms,TE=90.4 ms,矩阵=128×128,并计算ADC值。MRA参数:FOV=22 cm,TR=19 ms,TE=2.7 ms,矩阵=320×192,层厚1.2 mm。
1.4 观察指标
根据Fazekas量表[4]深部白质高信号分级:0级正常;1级斑点状;2级病灶开始融合;3级病灶融合呈大片状。脑室周围白质高信号分级:0级正常;l级病灶为线状和(或)光滑帽状;2级病灶为晕状;3级病灶呈不规则状延伸至深部白质内[5]。观察脑实质内异常信号的分布、位置、形态、大小、数目、信号特点、有无融合、弥散是否受限。脑室系统有无受压及扩大,脑沟、裂有无增宽,脑血管有无变窄及扩张。
2 结果
2.1 脑白质高信号检出情况及其信号分布特点
本组119例体检飞行人员,检出脑白质高信号着14例,均为男性,年龄40~58岁,平均(47.79±5.76)岁。上述14例均为健康体检进行颅脑磁共振检查的在职飞行员,累计飞行时间均大于11000 h,其中1例飞行员除为单发病灶,余13例均为多发病灶,共计检出94个病灶;直径均不超过10 mm,边界较清晰,T2WI及FLAIR序列均呈高信号,T1WI序列呈等或稍低信号,DWI序列呈等信号;WMHs累及额叶9例(占比64.2%)、放射冠5例(占比35.7%)、半卵圆中心7例(占比50%);14例中脑室周围高信号呈帽状2例,呈线样12例。14例WMHs均为Fazekas1级,本组病例中脑室系统未见异常,脑沟裂均未见增宽或变窄,双侧颈内动脉、大脑前、中动脉、基底动脉及双侧大脑后动脉均未见明显异常。14例WMHs的MR表现见表1。
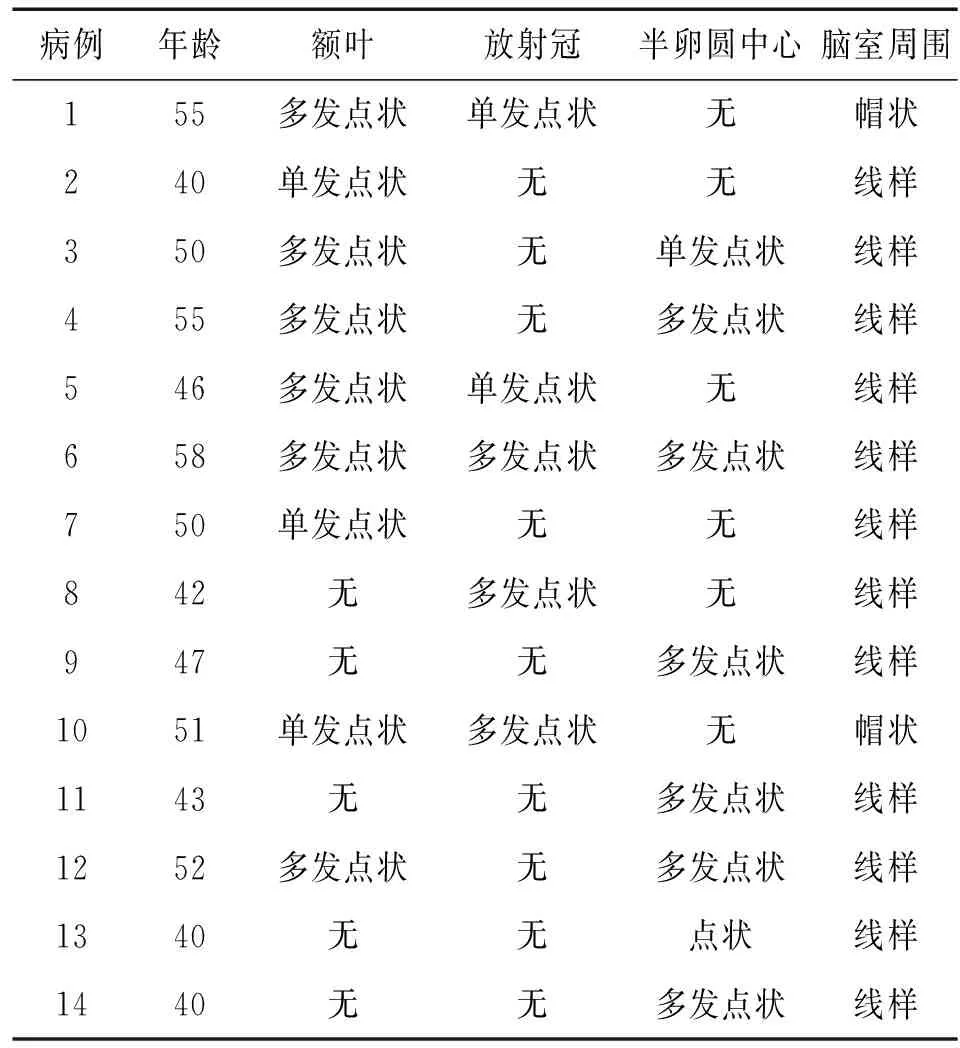
表1 14例WMHs的MR表现
2.2 典型病例影像学特征
2.2.1 病例1 男50岁(与表1相对应为病例3)双侧额叶深部多发斑点状异常信号,T2WI序列表现为高信号影,T1WI序列表现为等或稍低信号影,T2FLAIR序列表现为高信号影,DWI序列表现为等信号影。双侧侧脑室前角旁T2WI、T2FLAIR序列可见平滑帽状高信号影(见图1)。
2.2.2 病例2 男58岁(与表1相对应为病例6)左额叶及双侧顶深部可见多发大小不等点状异常信号,T2WI序列表现为高信号影,T1WI序列表现为等或稍低信号影,T2FLAIR序列表现为高信号影,DWI序列表现为等信号影。双侧侧脑室体部旁T2WI、T2FLAIR序列可见线状高信号影(见图2)。
3 讨论
脑白质高信号WMHs影像征象在临床工作中常见,影像学表现可分为双侧侧脑室周围白质高信号(Periventricular white matterhyperintensities,PWMH)和深部白质高信号 (Deep White Matter Hyperintensities,DWMH)。PWMH一般表现为侧脑室前后角周围的帽状、线样以及月晕状环绕侧脑室;DWMH一般表现为小点状、斑片状以及融合灶。病理上表现为髓鞘脱失、胶质细胞增生、微小动脉壁增厚[6]。普通人群WMHs的致病因素多种多样,包括低灌注、血管内皮功能障碍等[7]。飞行员WMHs的发生是由于在低压环境下,血管内游离氮气形成微气泡,堵塞微动脉形成微小梗死,或者血管直接受压,或者与血液蛋白结合等方式导致损伤组织;此外,氮气的增加导致形成血小板血栓[8];为了提高减压应力,导致诱导嗜中性粒细胞活化及血管损伤[9]。有研究表明飞行员WMHs的检出数量及体积与普通人群比较明显增加[3],且WMHs是认知障碍发生发展的重要因素[10]。目前鲜有飞行员WMHs文献报道。
本研究表明,年龄50岁以上WMHs检出率明显增多,可能与飞行时间长有关。本研究所有DWMH均呈小灶状,未见融合,T2FLAIR序列较其他常规序列显示WMHs更敏感,14例中9例累及额叶,可能与额叶的高代谢需求有关;本研究14例飞行员通过测试认知功能未见异常,其鉴定结果不受影响。国内孟彩丽,等[11]的研究表明,飞行员WMHs的检出率明显高于普通人,而且WMHs的体积会随着飞行时间增加而进一步增大,WMHs呈点状的深部白质高信号和平滑帽状侧脑室周围白质高信号可以没有临床表现,而且相对良性,进展也相对较慢[12],这与本研究结果相似。早期趋于融合的WMHs和融合的WMHs会随时间而迅速进展,不规则的月晕状侧脑室周围白质高信号和融合的深部白质高信号则会引起明显的组织损伤表现,主要损害执行功能[13],可能影响飞行安全,因此MRI检查发现早期病变对控制WMHs进展及保障飞行安全有重要有意义。
通过文献学习,提示飞行员WMHs的发生机制以及影像学表现与普通人群有显著差异。民航飞行员进行体检鉴定时除常规进行MRA序列,可以鉴别脑血管病因素所致WMHs,还应常规加做DWI序列用于与急性腔隙性脑梗塞。由于磁共振检查无创和无辐射损伤,早期融合的WMHs和融合的WMHs出现后,应当使用磁共振密切追踪观察,定期复查颅脑MR,并测试判断认知功能,动态了解其发展变化,必要时予以干预,阻止其快速进展。
目前民航飞行员航空医学鉴定标准中未对WMHs单独提出评判标准。本组研究显示飞行员WMHs Fazekas1级可给予合格结论,FazekasII级及III级,结合其认知测试,如认知测试合格,给予合格结论,MR动态观察;如认知测试不合格,应及时停飞。本研究尚存在如下不足:①样本量较小,有待后续扩大样本,减小误差;②未进行与普通人的WMHs的比较。随着磁共振在飞行员体检中的广泛应用,航空医师应增强对飞行员WMHs的认识,做出科学合理的航空医学鉴定。
