老年住院患者营养不良辅助诊断指标
2020-10-12龙艳红孙敏杨晓琳孙威王越晖
龙艳红 孙敏 杨晓琳 孙威 王越晖
(1吉林大学第一医院老年病科,吉林 长春 130021;2天门市第一人民医院肾病内科)
老龄化与营养状况密切相关,尤其是老年住院患者营养不良发生率高,导致一系列不良事件,如住院时间延长、医院获得性感染及死亡风险的增加,严重影响疾病预后及生活质量。但目前临床上针对老年营养相关研究较少,营养筛查未充分开展,对于营养不良危险因素认识和重视程度不够,且诊疗不规范。本文应用微营养评定法简表(MNA-SF)对老年住院患者营养状况进行筛查,以期明确目前老年住院患者营养现状,进一步探索其危险因素以辅助诊断。
1 资料及方法
1.1研究对象 回顾性分析2018年12月至2019年11月就诊于吉林大学第一医院老年病科患者的临床资料,最终入组311例,平均年龄(73.6±8.27)岁,其中男132例,女179例。入组标准:①意识神志清楚;②病例资料完整;③同意入组并签署知情同意书。排除标准:①昏迷或意识障碍;②恶性肿瘤晚期、严重肝功能不全、严重肾功能不全。本研究获得吉林大学第一医院伦理委员会审批。
1.2研究分组 根据MNA-SF〔1〕,满分14分,其中12~14分为正常营养状态;8~11分存在营养不良风险;≤7分即具有营养不良。由于考虑营养不良风险和营养不良的病人均需要积极进行营养支持,所以本研究将其分成营养正常组148例(≥12分)和非营养正常组163例(<12分)。其中营养不良风险128例(41.16%),营养不良35例(11.25%)。两组年龄差异有统计学意义(P<0.05)。见表1。
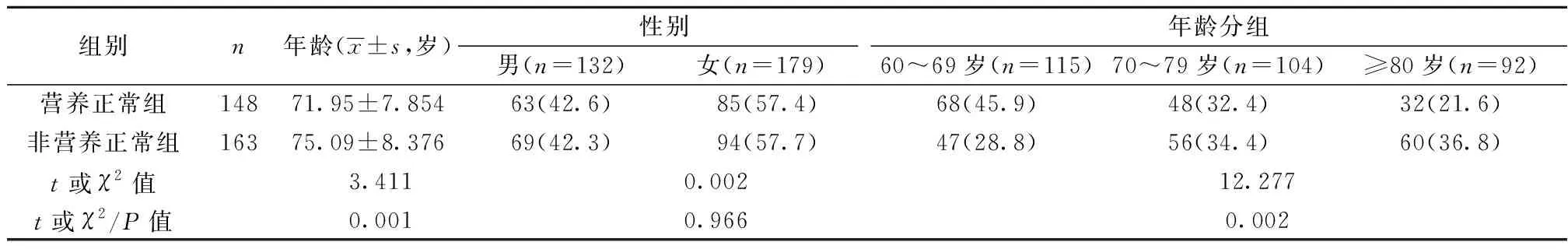
表1 营养正常组与非营养正常组人口学资料比较〔n(%)〕
1.3数据收集及整理 (1)基线资料:性别、年龄及健康状况(高血压、糖尿病、胃肠道手术、慢性阻塞性肺疾病、抑郁、肿瘤);(2)实验室检查资料:白细胞(WBC)、血红蛋白(HGB)、淋巴细胞绝对值(LYM)、中性粒细胞绝对值(NEU)、血小板(PLT)、谷草转氨酶(AST)、谷丙转氨酶(ALT)、γ-谷氨酰转肽酶(γ-GT)、胆碱酯酶(CHE)、总蛋白(TP)、白蛋白(ALB)、白球比值(A/G)、前白蛋白(PAB)、视黄醇结合蛋白(RPB)、C反应蛋白(CRP)、总胆固醇(TC)、三酰甘油(TG)、高密度脂蛋白胆固醇(HDL-C)、低密度脂蛋白胆固醇(LDL-C)、肌酐(CREA)、尿素氮(BUN)、尿酸(UA)、空腹血糖(FBG)、钾离子(K+)、钠离子(Na+)、钙离子(Ca2+);(3)人体指标测量:身高、体重、上臂围(MAC)和腓肠肌围(CC)及肱三头肌皮褶厚度(TSF)。
1.4统计学分析 运用SPSS24.0统计软件进行分析。Kolmogorov-Smirnov验证计量资料是否正态分布,组间比较采用t检验或Mann-WhitneyU检验,计数资料采用χ2检验、连续校正后χ2检验或Fisher确切概率法。并采用二元Logistic回归分析,GraphPad Prism7.0软件绘制受试者工作特征(ROC)曲线。
2 结 果
2.1两组健康状况比较 两组高血压、胃肠道手术、慢性阻塞性肺疾病、抑郁、肿瘤病史,差异无统计学意义(P>0.05),糖尿病差异有统计学意义(P<0.05),见表2。
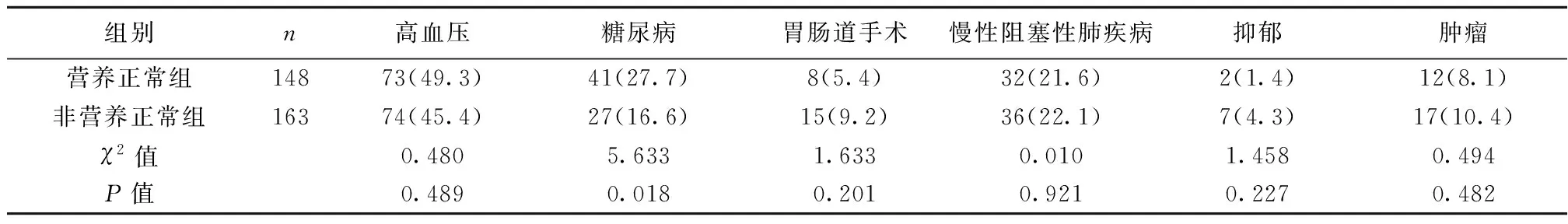
表2 营养正常组与非营养正常组疾病资料比较〔n(%)〕
2.2两组实验室检查比较 两组HGB、LYM、CHE、ALB、TC、TG、LDL-C、FBG水平差异有统计学意义(P<0.05)。见表3。

表3 营养正常组与非营养正常组实验室检查比较〔M(P25~P75〕
2.3两组人体测量指标比较 两组MAC、CC、TSF差异均有统计学意义(均P<0.001),见表4。
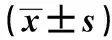
表4 两组人体测量指标比较
2.4Logistic回归分析 HGB、TG、MAC、CC、TSF是营养不良风险及营养不良的独立危险因素,见表5。
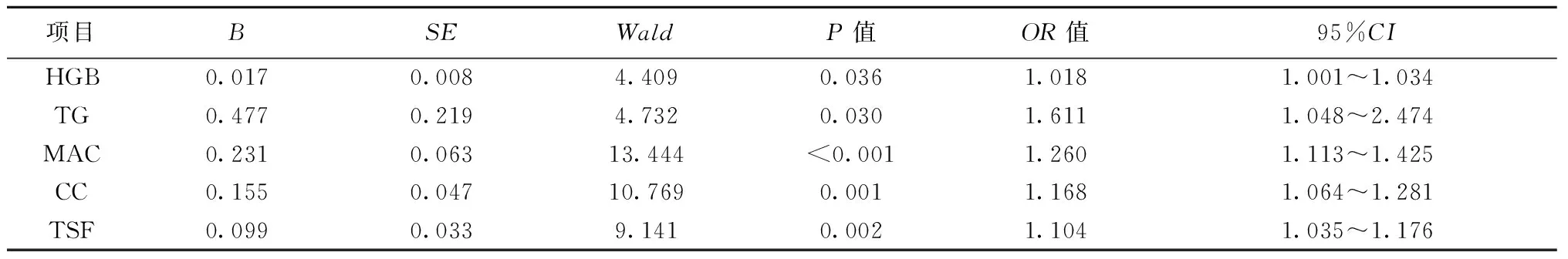
表5 营养正常组与非营养正常组相关因素的Logistic回归分析
2.5ROC曲线 MAC曲线下面积(AUC)为0.776,95%CI:0.725~0.827,P<0.001,理想阈值24.25 cm,敏感性为85.8%,特异性为58.9%;CC的AUC为0.742,95%CI:0.687~0.796,P<0.001,理想阈值29.75 cm,敏感性为83.8%,特异性54.6%;TSF的AUC为0.683,95%CI:0.624~0.742,P<0.001,理想阈值8.75 mm,敏感性为79.1%,特异性49.1%,见图1。



图1 MAC、CC、TSF ROC曲线
3 讨 论
营养不良是指因营养摄入不足、过量或营养比例异常,与机体的营养需求不协调,因而导致身体状况和精神状态下降的临床综合征,包括营养不足和营养过剩两方面〔2〕。高龄老年人和住院老年患者中,营养不良多以营养不足为主,表现为能量-蛋白质缺乏或微量营养素缺乏。老年营养不良在老年人中发病率越来越高,尤其是老年住院患者,在住院期间,许多老年患者的营养摄入量远远低于其维持能量需求,增加营养不良甚至是死亡风险〔3,4〕。由于营养不良诊断标准及营养筛查工具不同,得到的营养不良发病率也各异。因此,探讨MNA-SF与患者临床检验指标及人体测量指标关系,分析影响老年营养状况的可能危险因素及具有诊断价值的指标,对老年患者的早期诊断和辅助临床治疗具有重要意义。
目前营养筛查工具很多,MNA-SF是2001年由Rubenstein等〔1〕修订,将原本用于初筛的6项问题,作为可以独立运用的营养评估工具,是EPSPN推荐营养筛查工具之一〔5〕。Kaiser等〔6〕在2009年对12个国家的医院、社区、养老机构的4 507名老年人营养状况进行分析,得出营养不良风险高达46.2%,营养不良率高达22.8%。Skipper等〔7〕采用循证方法分析,认为MNA-SF更适用于老年患者的评估,具有较高的灵敏度及特异度,预测营养不良的诊断准确率可达98.7%〔1〕。本研究结果与国内大部分研究结果一致〔8~10〕,该筛查方法在我院老年住院患者的适用性较好。MNA-SF营养筛查法具有操作简单、无创伤、耗时较短、较高灵敏度及特异度等优点,为患者营养状况等级评分提供了标准,也为针对性支持治疗提供了依据,可以被广泛用于临床工作中。
营养不良风险因素较多,本研究显示,营养不良及营养不良风险受HGB、TG、MAC、CC及TSF等多种因素影响。贫血在老年人中常见,且随着年龄的增长而增加〔11〕。国外研究发现,贫血可增加老年人发病率及死亡率,是死亡的预警信号〔12,13〕,是反映老年营养不良和老年营养不良风险的良好指标〔14〕。本研究结果显示,HGB是营养不良的危险因素,可用于早期识别营养不良及营养不良风险,与Demir等〔3〕研究一致。因此,对于老年住院患者应重视对贫血的筛查,积极查找贫血原因,早期进行营养干预时应加强铁、维生素B12、叶酸补充,改善患者营养状况,降低并发症及死亡率〔15〕。传统临床营养分析显示较高的TG是多种疾病的危险因素,但本研究结果提示营养正常组较非营养正常组TG高,考虑TG降低可能提示营养不良及营养不良风险的增加,因此在老年患者使用贝特类药物治疗时应避免TG下降过低,同时应密切监测TG水平。
TSF是体内脂肪储备较为客观的指标,MAC是反映皮下脂肪含量及肌肉质量的重要指标〔16〕,CC也是全身肌肉质量的一个很好的预测指标,尤其对老年人或长期疾病的评估和监测特别有用〔6〕。全球营养领导人发起的营养不良推荐将男性CC≤30 cm,女性≤29 cm定义为营养不良的标准〔17〕。在目前没有公认的营养不良诊断指标情况下,这些参数已被广泛用于评价营养状况〔18〕。Machado等〔19〕研究发现,MAC具有良好的敏感度,CC的特异度较高,他们对于营养不良预测各具优势。本研究与上述研究结果基本一致,但是CC的特异度较低,与以上研究结果存在差异。Allard等〔20〕认为,MAC也是患者死亡预测的最佳人体测量学指标。本研究结果提示MAC、CC理想阈值分别在24.25 cm、29.75 cm时对营养不良风险预测较佳,因此对住院的老年患者可以考虑测量MAC、CC对患者的营养状态做出判断。
综上,MNA-SF是老年住院患者营养不良风险的良好筛查工具。MAC、TSF、CC、HGB及TG是老年住院患者营养不良及营养不良风险的危险因素,其中MAC、TSF、CC对营养不良及其风险具有良好的诊断价值。以上3种人体测量指标操作方便,易获取,可较为真实反映老年患者的营养状况,在基层临床工作中可开展相关指标测量。此外,还应加强对老年住院患者营养不良的筛查,为早期发现营养不良和指导临床干预提供依据。国内外大量临床实验也表明,营养干预对于减少并发症、缩短住院时间及再入院事件具有重大意义〔21,22〕。
