2型糖尿病肥胖患者中医证型分布及代谢特点研究*
2020-10-10姚淑红黄武松李茜羽
姚淑红 黄武松 李茜羽
2型糖尿病和肥胖同属异质性疾病,代谢紊乱是其共同表现。近40年来,随着我国城市化进程的加快、老龄化比例的升高及体检意识的不断增强,越来越多的无症状性代谢性疾病被检出。糖尿病由最初的少见病发展为今天的流行病。流行病数据显示,我国2013年糖尿病患病率高达10.4%,一半以上为2型糖尿病,且肥胖人群糖尿病患病率较前升高了2倍,其中BMI≥25 kg/m2的糖尿病患病率占37.6%[1]。中医药治疗糖尿病、肥胖具有接受度高、不良作用小的特点,为进一步规范化临床诊治,我们展开本次课题研究,现将研究过程及结果总结汇报如下。
1 资料与方法
1.1 一般资料选择2018年10月—2019年10月在福建中医药大学附属第三人民医院住院治疗且以2型糖尿病为主要诊断的患者。
1.2 诊断标准2型糖尿病诊断标准:延用WHO糖尿病专家委员会(1999)提出的诊断和分类标准[2]。肥胖诊断标准:以2003年《中国成人超重和肥胖症预防指南(试用)》及中华医学会糖尿病学分会建议为基础,结合本研究对象特点,本研究以BMI≥28 kg/m2者为肥胖(不包括肌肉发达致体质量增加者)。中医辨证标准:综合参考《中医常见证诊断标准(上)》《中医常见证诊断标准(下)》[3,4]和2002年卫生部下发的《中药新药临床研究指导原则》[5]。
1.3 纳入标准①2018年10月—2019年10月在我院住院治疗的且主要诊断为2型糖尿病的患者。②符合诊断标准。③住院期间有完成空腹血糖(fasting plasma glucose,FPG)、空腹胰岛素(fasting insulin,FINS)、糖化血红蛋白(hemoglobin A1c,HbA1c)、血脂4项:总胆固醇(total cholesterol,TC)、三酰甘油(triglycerides,TG)、高密度脂蛋白胆固醇(high-density lipoprotein cholesterol,HDL-C)、低密度脂蛋白胆固醇(low-density lipoprotein cholesterol,LDL-C)、彩超(颈动脉硬化或斑块)等检查。④年龄18~75周岁。
1.4 排除标准①近3个月出现过糖尿病急性并发症者;②合并有肿瘤、重大手术、创伤、肝肾功能不全及药品滥用者;③妊娠、哺乳期女性;④资料不齐全者。
1.5 方法
1.5.1 临床资料及实验室指标收集患者性别、年龄、身高、体质量、糖尿病病程等资料,记录合并高血压、冠心病、脑梗死等情况。①FPG;②HbA1c;③TC、TG、HDL-C、LDL-C;④颈动脉硬化或斑块(彩超);⑤动脉粥样硬化指数(atherosclerosis index,AI),计算公式为AI=nonHDL-C/HDL-C;⑥血浆致动脉粥样硬化指数(atherogenic index of plasma,AIP),AIP=LgTG/HDL-C;⑦胰岛素抵抗指数(homeostasis model assessment-insulin resistance index,HOMA-IR),HOMA-IR=[FPG(mmol/L)×FINS(mIU/L)]/22.5。
1.5.2 资料整理及分析按照是否肥胖把2型糖尿病患者划分成肥胖组及非肥胖组,对中医证型分布进行比较;分析一般资料及客观指标的不同。

2 结果
2.1 2组患者一般资料比较共收集231例2型糖尿病患者,其中糖尿病急性并发症5例,重大感染3例,妊娠2例,合病肿瘤疾病4例,肝肾功能异常者17例,排除后,本次共纳入研究200例。按照分组标准,肥胖组99例,男性58例,女性41例;平均年龄(58.16±1.16)岁。非肥胖组101例,男性48例,女性53例;平均年龄(59.42±0.89)岁。2组年龄、性别构成、身高、糖尿病病程等比较,均无统计学差异(P>0.05);肥胖组体质量及BMI均大于非肥胖组(P<0.05)。
2.2 2组患者实验室指标比较
2.2.1 2组患者FPG、FINS、HOMA-IR、HbA1c比较2组FPG、FINS、HbA1c差异均无统计学意义(P>0.05)。2组HOMA-IR差异有统计学意义(P<0.05),且肥胖组HOMA-IR秩均值大于非肥胖组。见表1。

表1 2组患者FPG、FINS、HOMA-IR、HbA1c比较
2.2.2 2组患者TC、TG、HDL-C、LDL-C及AI、AIP比较2组TC、AI无统计学差异(P>0.05);2组TG、HDL-C、AIP、LDL-C有统计学差异(P<0.05),肥胖组TG、AIP水平明显大于非肥胖组,而肥胖组HDL-C、LDL-C水平明显小于非肥胖组。见表2、表3。
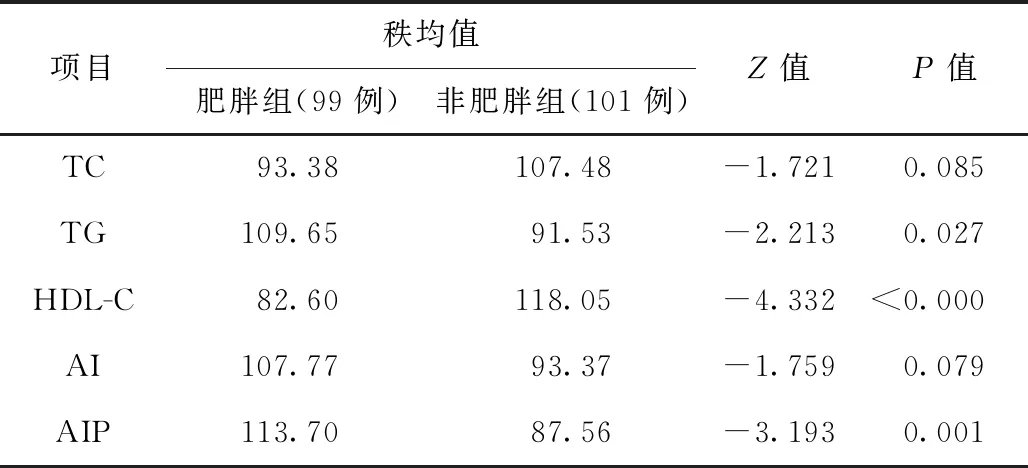
表2 2组患者TC、TG、HDL-C及AI、AIP比较

表3 2组患者LDL-C比较 (例,
2.3 2组患者伴随其他疾病情况比较2组颈动脉硬化或斑块、高血压、冠心病和脑梗死发病率无统计学差异(P>0.05)。见表4。
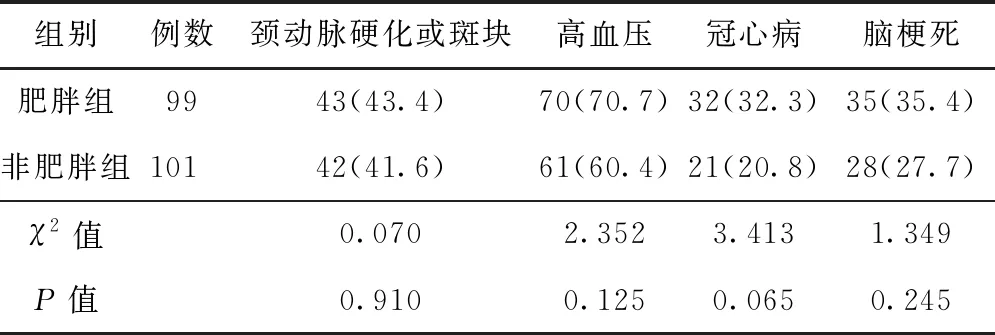
表4 2组患者伴随其他疾病情况比较 (例,%)
2.4 证型分布本次采集到的证型有气阴两虚、脾肾阳虚、气滞血瘀、痰浊阻遏、肝胃郁热共5个证型,肥胖组证型分布百分比由高到低依次为:肝胃郁热、痰浊阻遏、气阴两虚、气滞血瘀、脾肾阳虚;非肥胖组证型分布百分比由高到低依次为:气阴两虚、肝胃郁热、痰浊阻遏、气滞血瘀、脾肾阳虚;经卡方检验,2组证型分布存在统计学差异(P<0.05)。见表5。
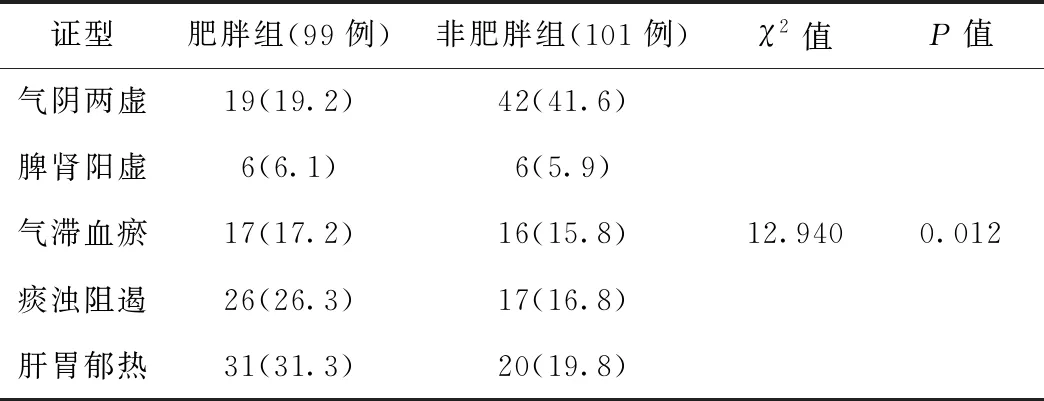
表5 2组患者证型分布特点及百分比比较 (例,%)
3 讨论
2型糖尿病是以胰岛素抵抗(insulin resistance,IR)和胰岛素渐进性分泌不足为病理生理基础的慢性进展性疾病。稳态模型评估胰岛素抵抗指数(HOMA-IR)是由Matthews等提出的一种非侵入性、简单可靠的IR评估方法。尉耘翠等[6]研究中指出:HOMA-IR对超重及肥胖人群的IR评估具有更高的准确性和适合性,所以我们选取HOMA-IR作为IR的评价指标。我们研究发现肥胖组的HOMA-IR明显高于非肥胖组,提示2型糖尿病肥胖患者胰岛素的抵抗程度更加显著。先前已有研究证实2型糖尿病中心性肥胖患者胰岛素抵抗更加显著[7]。IR的主要原因是脂肪异常散布和聚集。肥胖引起IR的机制主要与大量游离脂肪酸(free fatty acid,FFA)刺激脂肪组织分泌炎症因子(INF-a、巨噬细胞趋化蛋白等)过量及脂联素减少相关。脂肪组织分泌的异常将再次影响脂肪的储存、分布及因子释放,并可使机体大部分代谢器官长期处于轻度炎症状态,形成恶性循环,最终形成以IR为主要特点的糖、脂代谢紊乱状态,临床出现糖尿病、肥胖、高脂血症等单独或综合发病。目前中医对于IR的认识缺乏统一性,从“痰、瘀、浊、毒”等病理产物角度出发认识IR并指导临床辨治,尚不失为一种尝试。
AIP是由Dobiasova等[8]提出的血浆致动脉粥样硬化指数,是反映LDL-C直径大小的间接指标[9,10]。因2型糖尿病患者的血脂分布以小而密的LDL-C占优势,故其更适合作为糖尿病患者预测心脑血管风险的风向标。经统计,肥胖组颈动脉硬化或斑块发生率为43.4%,而非肥胖组为41.6%,组间差异无统计学意义,提示2型糖尿病患者无论是否合并肥胖,其都存在较高的颈动脉硬化或斑块形成发生率。本研究中肥胖组的TG、AIP较非肥胖组明显升高,HDL-C、LDL-C较非肥胖组明显降低,2组高血压、冠心病、脑梗死的发病率虽无统计学差异,但2组发病比例仍以肥胖组较高,提示2型糖尿病肥胖患者的心脑血管风险高于非肥胖2型糖尿病者。血脂异常在糖尿病患者身上表现为量和质两方面。量方面:高TG和低HDL-C是糖尿病患者血脂的特征性表现,脂蛋白酯酶(lipoprotein lipase,LPL)是水解TG的关键酶,其活性除受基因表达影响外,还与胰岛素水平呈正相关。肥胖者常伴有高油高脂的饮食特点,从食物中获得的TG超标,以体内脂肪组织含量增加为主要特征,IR更加显著,胰岛素作用减弱使LPL的生物活性降低,水解TG的速度下降表现为高TG,由此HDL-C的生成亦相应减少,同时体内的高胰岛素浓度,激活交感神经系统,使血管紧张、动脉僵硬程度增加,使心脑血管事件的发生率上升[11]。Dansinger等[12]研究显示,随着体质量的上升,HDL-C水平成下降趋势,证实肥胖与HDL-C水平呈负相关。洪玉等[13]研究提出,肥胖者血浆HDL-C 水平较低,心脑血管疾病的患病率高于非肥胖者。目前,肥胖导致 HDL-C 水平下降的原因尚不明确,未来通过提高 HDL-C 水平或可成为心血管疾病发病的干预措施。质方面:糖尿病患者中LDL呈现致动脉粥样硬化性的改变,一方面糖尿病患者胆固醇酯转移蛋白(Cholesteryl ester transfer protein,CETP)活性升高,易生成较多的小而密的易进入单核细胞的LDL颗粒,且易被氧化;一方面LDL中的载脂蛋白出现非酶糖化,其不仅可加强单核细胞中胆固醇酯合成,而且能损伤内皮细胞功能,同时糖化LDL易被氧化,从而被巨噬细胞摄取形成泡沫细胞,故而使其具有更强的致动脉粥样硬化特点。由此,从血脂质的改变角度可更好解释本研究结果。更高心血管风险的肥胖组LDL-C含量却明显低于非肥胖组,同时也从侧面反映出对肥胖患者的血脂管理重视度及干预效果较非肥胖患者理想。另有研究发现2型糖尿病患者HDL存在形态和功能的改变[14-16],改善HDL功能,保持HDL形态可能是未来糖尿病的研究方向之一。由此提示,在未来研究中不应只注重中医药治疗对血脂量的影响,在宏观辨证的基础上,需进一步深入探讨中医药在微观方面对血脂质(形态和结构)的作用。
中医糖尿病称为糖络病,分为脾瘅(肥胖型)和消瘅(消瘦型)两大类型。脾瘅包括大部分2型糖尿病,以过食肥甘、少动为主要发病因素,以内热中满为核心病机。通过比较,发现肥胖组以肝胃郁热型所占百分比最高(31.3%),其次为痰浊阻遏型(26.3%)。此与仝小林团队研究成果相符,即:2型糖尿病肥胖患者的主要证型为肝胃郁热。《素问·奇病论》说:“此肥美之所发也,此人必数食甘美而多肥也,肥者令人内热,甘者令人中满,故其气上溢,转为消渴。”[17]又有《临证指南医案·三消》说:“心境愁郁,内火自燃,乃消症大病。”[18]可见过食肥腻厚味、辛香燥辣,使脾胃运化失司,痰湿内生,久则积热内生,氤氲中焦,气机受阻,肝气郁结,久郁化火,以生内热。非肥胖2型糖尿病证型以虚证为主,气阴两虚型所占比例最高(41.6%),非肥胖2型糖尿病患者体质多为气虚或阴虚,以虚证为本,而肥胖患者平时体质以痰湿为主,故肥胖组以实证居多,随着病情进展及病程演化可出现虚证证候。因此,在临床中应充分考虑患者是否肥胖对中医体质及辨证分型的影响,以提高临床疗效。
不足之处:本研究为回顾性分析,未能进行腰围、臀围等测量,单凭BMI不能准确反映肥胖患者的脂肪分布情况;未考虑患者入院前诊疗方案的差异给比较结果带来的影响。
