单中心上尿路结石患者血生化代谢危险因素分析
2020-10-09张小马张震程宗三古宏兵林长明梁朝朝
张小马,张震,程宗三,古宏兵,林长明,梁朝朝
(1.安徽医科大学第四附属医院 泌尿外科,安徽 合肥 230012;2.安徽医科大学第一附属医院 泌尿外科,安徽 合肥 230022)
上尿路结石病因复杂,近年来的研究提示上尿路结石可能不是一种单一的疾病,与机体代谢异常有密切关系[1]。异常代谢成分与上尿路结石的关系存在地域、种族差异的证据[2]。目前尚未见有关本地区上尿路结石患者血生化代谢水平的文献报道,为了解本地区上尿路结石患者内环境代谢水平的特点,为上尿路结石的精准防治提供参考,本研究回顾性分析本地区上尿路结石患者144 例和同期非结石患者76 例的血生化代谢水平特点,探讨上尿路结石的代谢危险因素,现报道如下。
1 资料与方法
1.1 临床资料
对研究对象、指标测量者及数据分析者采用设盲的单中心、平行对照的随机抽样研究。由病案室第三方归档病历管理人员将安徽医科大学第四附属医院2017年2月—2018年2月住院的上尿路结石和非结石患者进行序列号分配,按照随机数字表法分为结石组和非结石组(≥18 岁),每组200 例。按照纳入和排除标准,最终纳入分析的上尿路结石组患者144 例。其中,男性82 例,女性62 例;年龄21~85 岁,平均(52.67±13.42)岁;肾结石71 例(肾结石伴输尿管结石47 例)。非结石组76 例,其中,男性50 例,女性26 例;年龄18~86 岁,平均(56.89±18.02)岁。排除标准:①可能影响上尿路结石形成的疾病,如肾小管酸中毒、先天性泌尿系梗阻、海绵肾、痛风,以及基因相关性疾病如原发性高草酸尿等;②影响钙调节的疾病,如甲状旁腺功能亢进和有功能的垂体、肾上腺疾病;③消化系统疾病;④恶性肿瘤;⑤长期服用可能影响胰岛素功能、血糖、血脂及尿酸代谢等药物;⑥中度以上肾功能不全,肾小球滤过率(glomerular filtration rate,GFR)<60 ml/(min·1.73 m2)者。研究经本院医学伦理委员会批准(No:SL-YX2019-001),患者家属签署知情同意书。
1.2 方法
1.2.1 资料收集由本科室经过专门培训的医护人员与患者面对面交流完成人口学基本情况、生活方式、既往史、服药史等的采集,测量记录身高、体重,留取清晨空腹静脉血5 ml 和尿液10 ml 检测生化指标。结石组患者行泌尿系B 超、CT 或静脉肾盂造影明确,非结石组患者行泌尿系B 超或CT 证实无结石。
1.2.2 血生化指标检测检测血标本中肝肾功能、血糖、血脂及电解质。检测尿标本中尿红、白细胞量、尿pH 值及比重。GFR 的计算采用2009年版CKD 流行病学合作公式[3]。
1.2.3 诊断标准和指标定义按中华医学会糖尿病学分会《中国2 型糖尿病防治指南(2017年版)》[4]诊断标准:①肥胖:男性体重指数(BMI)≥28 kg/m2或腰围≥90 cm;女性BMI ≥25 kg/m2或腰围≥85 cm;。②高血糖:空腹血糖≥6.1 mmol/L,糖负荷后2 h血糖≥7.8 mmol/L和/或已确诊为糖尿病并治疗者。③高血压:血压≥130/85 mmHg 和/或已确诊为高血压并治疗者。④空腹甘油三酯(TG)≥1.7 mmol/L。⑤空腹HDL-C<1.04 mmol/L。代谢综合征为具备以上3 项或更多项者。按《中国成人血脂异常防治指南2016年修订版》[5]:LDL-C<3.4 mmol/L为正常,LDL-C ≥3.4 mmol/L 为升高。
1.3 统计学方法
数据分析采用SPSS 18.0 统计软件,计量资料以均数±标准差(±s)表示,比较用t检验;计数资料以构成比或例(%)表示,比较用χ2检验;影响因素的分析用逐步多因素Logistic 回归模型。P<0.05为差异有统计学意义。
2 结果
2.1 两组一般情况及生化代谢指标的比较
两组在性别、地域、职业、文化程度、吸烟、饮酒、代谢综合征、BMI、空腹血糖患者比例比较,差异无统计学意义(P>0.05)。两组舒张压、血肌酐、血尿酸水平、GFR、TG、LDL-C、HDL-C 及GFR 比较,差异有统计学意义(P<0.05),结石组舒张压、血肌酐、血尿酸水平、TG、LDL-C 较非结石组高;结石组血HDL-C 及GFR 较非结石组低。结石组高TG、低HDL-C 及>39~49 岁患者构成比与非结石组比较,差异有统计学意义(P<0.05),结石组高于非结石组;其他年龄段患者构成比与非结石组比较,差异无统计学意义(P>0.05)。见表1、2。
2.2 影响上尿路结石的血生化代谢危险因素分析
在单因素分析结果基础上,以引入变量的检验水准α入=0.05,剔除变量的检验水准α出=0.10 进行逐步向前法的二项多因素Logistic 分析。分类变量的赋值说明:1=结石,0=非结石;1=男性,0=女性;(职业)1=农民,0=非农民;年龄1=(>39~49 岁),0=(≤39岁),2=(>49~59)岁,3=(>59 岁);文化程度1=初中至高中,0=初中以下,2=大专以上;1=高TG,0=正常TG;1=低HDL-C,0=正常HDL-C;1=高血压,0=正常血压;1=肥胖(超重),0=非肥胖(超重);1=代谢综合征,0=非代谢综合征。年龄分层、文化程度按分类变量设置哑变量。由表3所示,多因素Logistic分析显示低HDL-C(=3.747,95% CI:1.865,7.529)、血肌酐(=1.028,95% CI:1.013,1.044)或降低的GFR(=0.962,95% CI:0.944,0.980)是上尿路结石的代谢危险因素(P<0.05)。低HDL-C、血肌酐是上尿路结石形成共同的独立代谢危险因素(P<0.05)。
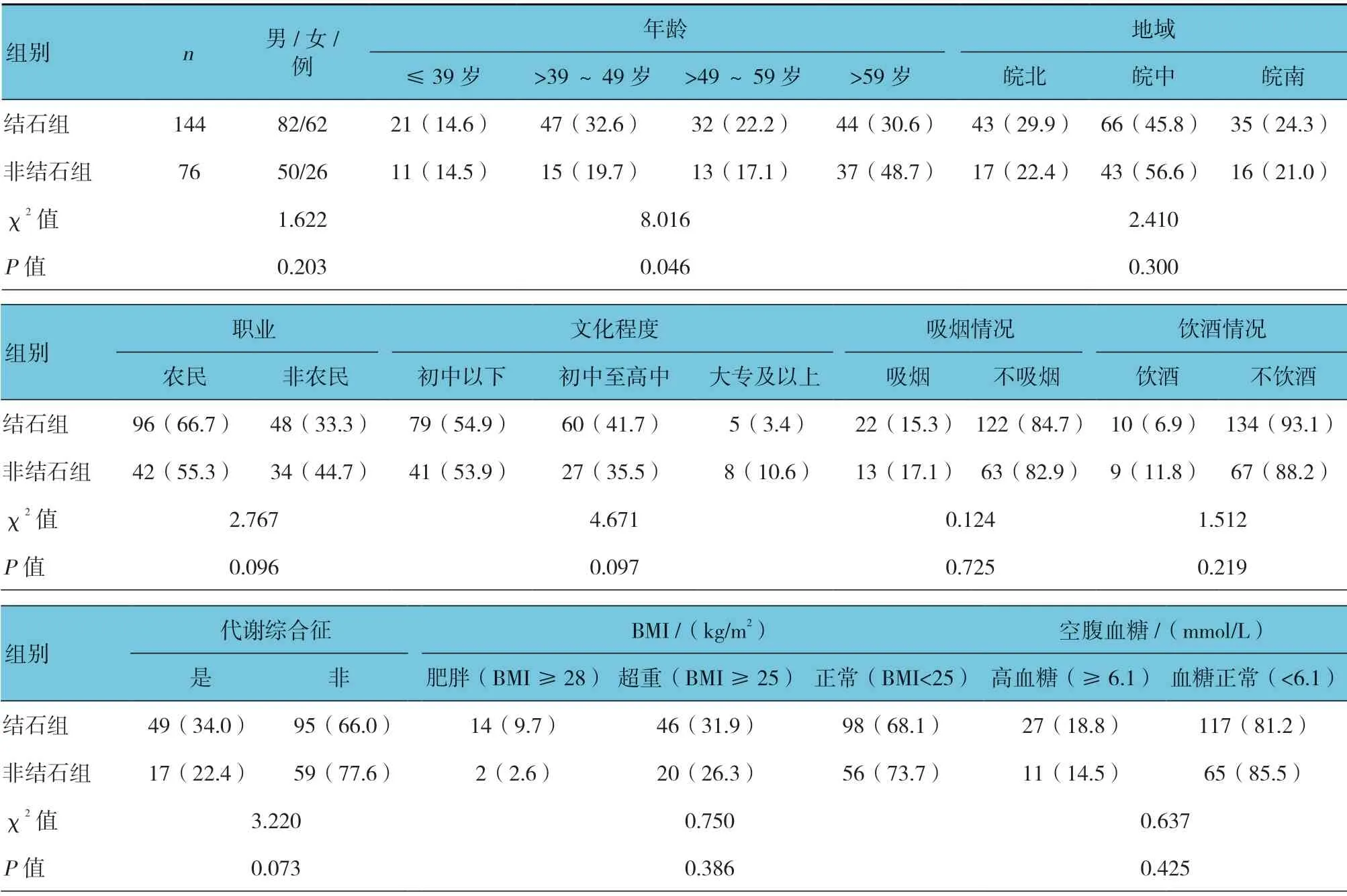
表1 两组一般资料的比较 例(%)
表2 两组患者血生化代谢指标的比较 (±s)
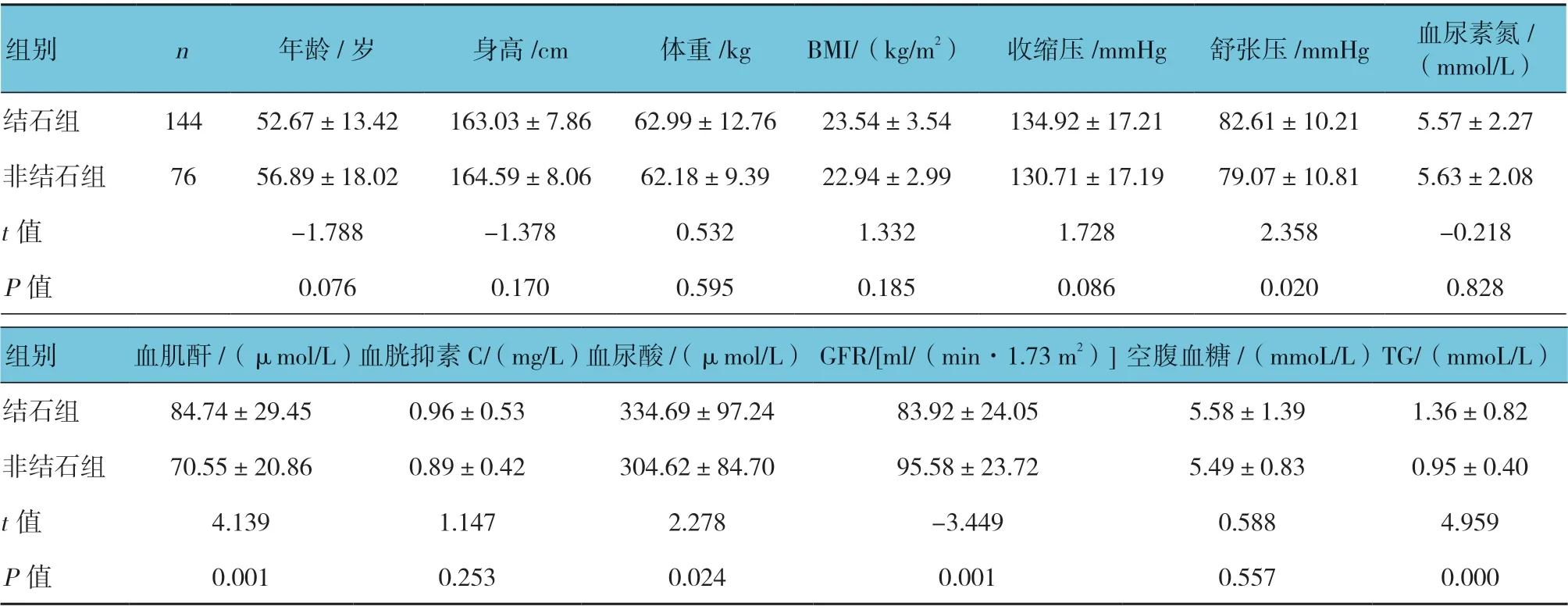
表2 两组患者血生化代谢指标的比较 (±s)
组别 n年龄/岁 身高/cm 体重/kg BMI/(kg/m2) 收缩压/mmHg 舒张压/mmHg 血尿素氮/(mmol/L)结石组 144 52.67±13.42 163.03±7.86 62.99±12.76 23.54±3.54 134.92±17.21 82.61±10.21 5.57±2.27非结石组 76 56.89±18.02 164.59±8.06 62.18±9.39 22.94±2.99 130.71±17.19 79.07±10.81 5.63±2.08 t 值 -1.788 -1.378 0.532 1.332 1.728 2.358 -0.218 P 值 0.076 0.170 0.595 0.185 0.086 0.020 0.828组别 血肌酐/(μmol/L)血胱抑素C/(mg/L)血尿酸/(μmol/L) GFR/[ml/(min·1.73 m2)] 空腹血糖/(mmoL/L)TG/(mmoL/L)结石组 84.74±29.45 0.96±0.53 334.69±97.24 83.92±24.05 5.58±1.39 1.36±0.82非结石组 70.55±20.86 0.89±0.42 304.62±84.70 95.58±23.72 5.49±0.83 0.95±0.40 t 值 4.139 1.147 2.278 -3.449 0.588 4.959 P 值 0.001 0.253 0.024 0.001 0.557 0.000
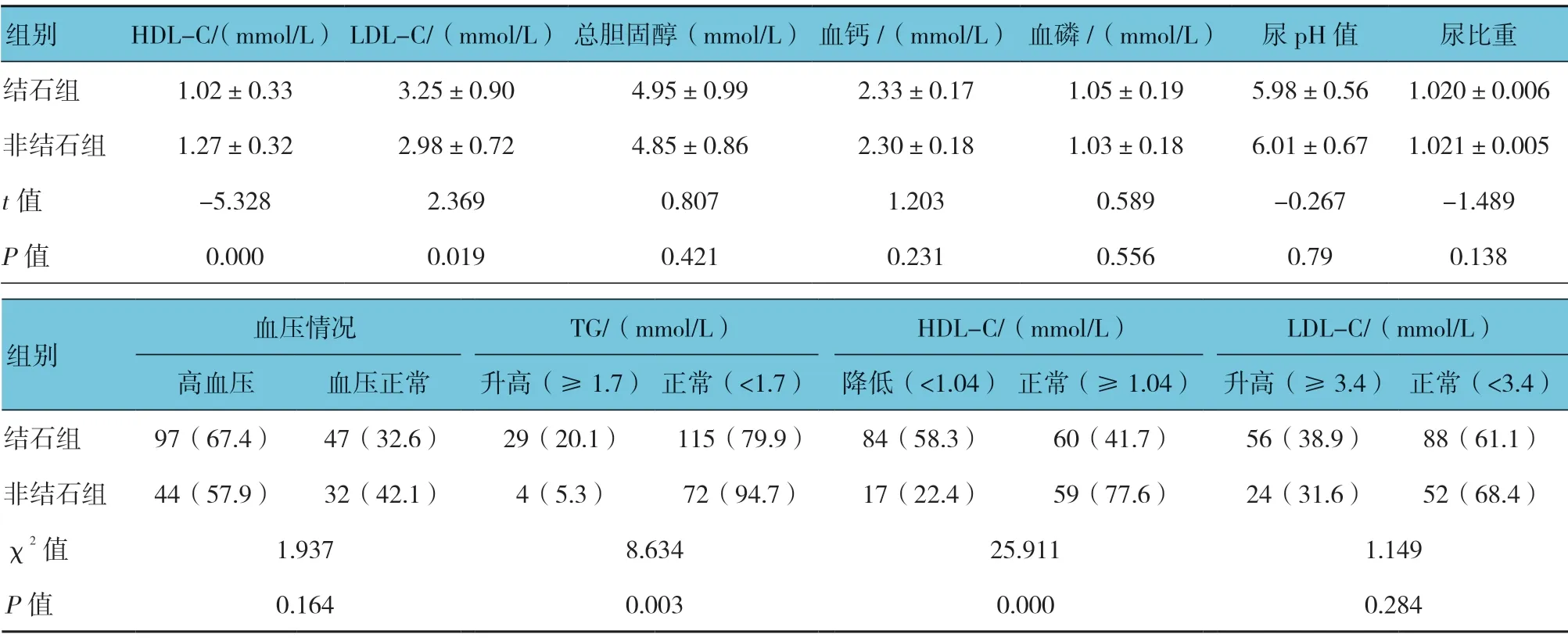
续表2
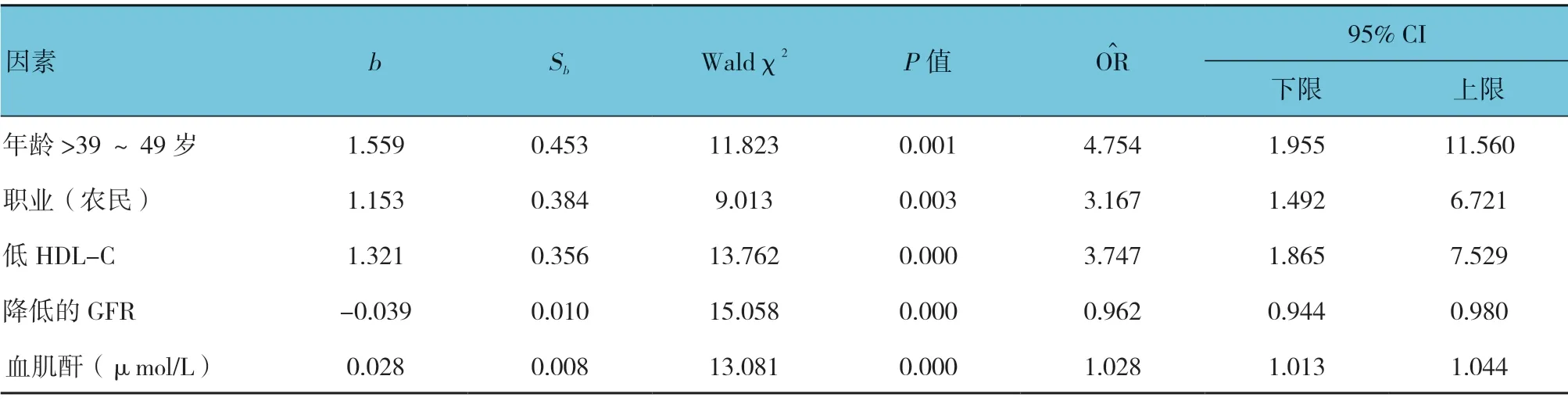
表3 影响上尿路结石危险因素多因素Logistic 回归分析参数
3 讨论
近年来国内外学者研究发现上尿路结石不是单纯的尿液成分异常的疾病,而是代谢异常性疾病的一个危险因素和结果,与高血压、糖尿病、血脂异常、肥胖等代谢异常因素密切相关[1],逐渐改变上尿路结石诊治的传统理念。
近5年文献报道的超重、肥胖与上尿路结石关系的结果不一,存在地域和性别上的差异。SHU 等[6]对中老年都市居民的前瞻性队列研究显示超重是肾结石一个共同的危险因素。SORENSEN 等[7]对绝经妇女8年的随访研究结果显示肥胖是女性肾结石的风险因素,BMI ≥30 kg/m2患肾结石风险是BMI<25 kg/m2的1.62 倍。KIM 等[8]在一项中青年人队列研究中发现非酒精性脂肪肝与男性肾结石的发病率相关,而与女性无关。TRINCHIERI 等[2]报道地中海饮食模式下,25~44 岁年龄段男性肾结石患者中超重和肥胖的比率高于全国总人群中的比率,而女性中的比率低于全国总人群中的比率,其他年龄段无差异。本研究结果与国外学者的研究结果相比,多因素Logistic 分析也显示肥胖不是上尿路结石的危险因素。
高血压与上尿路结石可能是互为危险因素的关系,并存在性别差异。SHU 等[6]报道高血压仅与男性肾结石风险相关。KITTANAMONGKOLCHAI 等[9]报道高血压是肾结石的危险因素,首次出现症状后的肾结石患者患高血压的风险也高。FAN 等[10]报道10 281 人的横断面研究,显示高血压与尿石症有关,在男性中程度高于女性。此外,降低的GFR 是女性尿石症的危险因素。本研究多因素分析结果显示,高血压不是是上尿路结石的危险因素,而降低的GFR 是上尿路结石的危险因素。
有关上尿路结石与糖尿病的关系,文献报道也不一致。LIEN 等[11]报道糖尿病前期患者的血糖状态对肾结石影响的研究,显示孤立空腹血糖受损、联合空腹血糖受损/糖耐量受损及糖尿病与肾结石相关。CHU 等[12]回顾性分析肾结石手术患者的结石成分与代谢异常的关系,发现尿酸结石与糖尿病前期及糖尿病有相关性。MASTERSON 等[13]报道一个随访中位数为41.4 个月的肾结石风险的回顾性研究,单因素分析显示,糖尿病是肾结石的危险因素,多因素分析显示,高血压、血脂异常仍是肾结石的危险因素,但糖尿病不是危险因素。JIANG 等[14]也报道单因素分析显示肾结石与糖尿病等31 个变量有关系,而多因素分析显示,糖尿病不是肾结石形成的危险因素。本结果也显示空腹血糖升高不是上尿路结石的危险因素。
上尿路结石与血脂代谢异常关系的文献报道不多,报道与结石有关的异常血脂成分也不相同。TORRICELLI 等[15]对肾结石患者的血脂成分、结石成分等进行相关性研究,显示肾结石风险与高胆固醇和高TG 存在联系,与其他成分无关。MASTERSON 等[13]血脂异常与肾结石风险关系的研究中单因素及多因素分析仅显示低HDL-C 是肾结石的危险因素,而高LDL-C 和高TG 与肾结石风险无关。本研究结果与国外学者的报道相似,显示上尿路结石患者中低HDL-C 比例均高于非结石患者。多因素分析也显示低HDL-C 是上尿路结石的独立代谢危险因素。
综上所述,机体代谢异常是上尿路结石的危险因素,参与危险因素的异常代谢成分存在地域、性别及种族上的差异。本研究结果显示,低HDL-C、血肌酐是本地区上尿路结石形成共同的代谢危险因素,降低的GFR 是上尿路结石的危险因素。因此,改善肾功能和调整高密度脂蛋白等血脂异常,有益于本地区上尿路结石的精准防治。
