不同分子分型乳腺癌腋窝淋巴结转移的超声征象分析*
2020-09-26陈燕陈文静王丽敏涂艳萍田湘英
陈燕, 陈文静, 王丽敏, 涂艳萍, 田湘英
广东省妇幼保健院 1超声诊断科, 2病理科(广东广州 510010)
乳腺癌是危及女性生命健康的最常见恶性肿瘤,致死性高[1-2]。近年来,更多的研究对乳腺癌的治疗方案提出了新的模式。乳腺癌是一种全身性疾病,原发病灶的手术方式多样化以及创伤最小化的综合治疗理念逐步更新。既要提高乳腺癌患者的存活期,也要注重患者的生活质量。既往腋窝淋巴结清扫术(axillary lymph node dissection,ALND)是标准手术术式,并发症严重;近来前哨淋巴结活检术(sentinel lymph node biopsy,SLNB)的应用,与前者安全性相似,而并发症较少。因此,术前腋窝淋巴结状态的评估对临床选择术式尤其重要。研究表明[3]乳腺癌分子分型对患者的治疗方案及预后评估影响显著。超声检查是乳腺癌筛查应用最广泛的影像学检查方法[4]。既往多数研究仅评估乳腺癌腋窝淋巴结转移的超声表现,较少文献报道淋巴结超声表现与乳腺癌分子分型之间的关系。本研究通过总结不同分子分型乳腺癌腋窝淋巴结的超声声像表现,以期在术前更好地评估腋窝淋巴结状态,初步预测腋窝转移性淋巴结的分子分型,为临床制定ALND或SLNB术式提供参考,尽量减小患者的创伤。
1 资料与方法
1.1 一般资料 回顾性分析2018年1月至2019年12月在广东省妇幼保健院收治的168例腋窝淋巴结转移的女性乳腺癌患者的临床病理及淋巴结超声资料,年龄22~70岁,平均(49±10.1)岁。入选标准:患者术前均在我院行乳腺超声检查并有完整的超声声像图、临床以及病理资料;排除标准:超声检查前接受腋窝淋巴结穿刺检查、化疗或放疗者。
1.2 仪器与方法
1.2.1 仪器 采用东芝APLi0500-A及日立HITACHI HI Vision Preirus彩色多普勒超声诊断仪,高频线阵探头,频率5~13 MHz。
1.2.2 检查方法及超声结果判定 对患者双侧乳腺及腋窝按顺序进行扫查,记录乳腺病灶的大小、形态、边缘、回声、血流分布;双侧腋下区域重点观察并记录淋巴结的大小、回声、形态、边界、皮质厚度、淋巴门结构、血流分布情况。
1.2.3 超声结果判定 转移性腋窝淋巴结超声征象:形态饱满(长径/短径≤2 mm)、皮质增厚>3 mm且不规则、淋巴门消失、血流分布呈周边型或混合型,符合以上一项超声表现考虑为淋巴结转移。
1.2.4 病理组织学、分子生物学检测及分型标准 乳腺肿块采用病理组织学及免疫组织化学检查,腋窝淋巴结以ALND或者SLNB病理结果为金标准。
参照2013年的St.Gallen国际专家对乳腺癌治疗的共识[5],采用免疫组织化学方法检测乳腺癌术后标本的ER、PR、HER-2、Ki-67的表达情况,ER、PR阳性定义为癌细胞细胞核着色占总体癌细胞数≥1%,<1%为阴性。HER-2阳性定义为HER-2(+++),HER-2(+)为阴性,HER-2(++)时采用荧光原位杂交检测(FISH),若存在基因扩增,判读为阳性。Ki-67阳性定义为组织中阳性细胞数比值≥14%,Ki67<14%为阴性。分子分型标准:(1)Luminal A型:ER、PR均阳性,HER-2阴性,Ki67<14%;(2)Luminal B型:ER、PR均阳性,HER-2阳性;ER和或PR阳性,HER-2阴性,Ki67≥14%;(3)HER-2过表达型: ER、PR均阴性,HER-2阳性;(4)Basal-like型:ER、PR、HER-2均阴性。
1.3 统计学方法 采用 SPSS 21.0统计软件,计数资料多组之间比较采用2检验,组间比较采用Bonferroni方法,以P<0.05为差异有统计学意义。
2 结果
2.1 术前超声检查情况 超声检查168例乳腺癌患者,腋窝淋巴结转移的超声表现分别是:淋巴结形态异常,长径/短径≤2 mm者111例(66.1%);皮质不规则增厚>3 mm者100例(59.5%);淋巴门结构消失者95例(56.5%);血流分布呈周边型或混合型者63例(37.5%)。见图1。
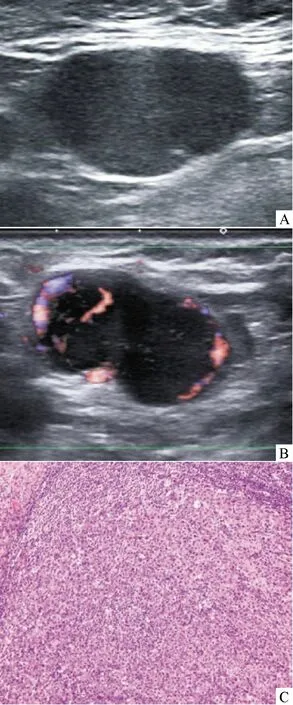
注:A:超声显示淋巴结皮质明显增厚,长径/短径≤2 mm,淋巴门消失;B:超声显示淋巴结血流呈周边型;C:病理示腋窝淋巴结转移癌(HE,×100)图1 乳腺癌腋窝淋巴结转移的超声征象与病理特征
2.2 分子生物学检测情况 168例乳腺癌中,Luminal A型21例(12.5%),Luminal B型91例(54.2%),HER-2过表达型34例(20.2%),Basal-like型22例(13.1%)。
2.3 各种分子分型乳腺癌腋窝淋巴结超声表现 腋窝淋巴结形态异常(长径/短径≤2 mm)的阳性率以Luminal B型更常见,但各组间总体差异无统计学意义(P>0.05);4种分子分型乳腺癌的腋窝淋巴结均多见门型的彩色血流信号,各组间总体差异无统计学意义(P>0.05);腋窝淋巴结皮质不规则增厚且>3 mm更多见于Luminal B型乳腺癌,各组间总体差异有统计学意义(P<0.05);HER-2过表达型乳腺癌腋窝淋巴结门消失的阳性率最高,各组间总体差异有统计学意义(P<0.05)。对总体有差异的两组进一步行两两组间比较,Luminal B型与Luminal A型之间出现淋巴结皮质异常增厚的超声表现差异有统计学意义(P<0.05),HER-2过表达型与Luminal A型之间出现淋巴结门消失的超声表现差异也有统计学意义(P<0.05)。见表1。

表1 不同分子分型乳腺癌腋窝淋巴结转移的超声表现 例(%)
3 讨论
乳腺癌的分子水平高度异质,尽管组织学分级相同,其分子水平也存在差异。腋窝淋巴结作为乳腺癌转移的最常见部位,是影响乳腺癌预后的独立因素[6],其转移备受关注。乳腺癌的转移途径及侵袭过程的病理生理学改变在超声声像图上形成相应的影像学表现。乳腺癌细胞首先通过淋巴管到达皮质,破坏淋巴结外层包膜[7],在超声表现上形成皮质局部或偏心性增厚;大量癌细胞浸润时,使淋巴结形态异常,呈圆形或不规则形[8]。癌细胞最后侵犯淋巴结门,破坏脂肪组织、髓质淋巴窦,导致淋巴门结构完全或部分消失[7]。淋巴结皮质内肿瘤细胞形成大量新生血管,超声可表现为淋巴结出现周边型或混合型血流分布,正常门型血流受破坏。
许多研究[9]结果表明,乳腺癌分子分型与腋窝淋巴结状态密切相关。Schneider等[10]的研究提示ER、PR在乳腺癌形成、生长、分化中起到关键的调节作用,乳腺癌中ER、PR同时表达阳性,两者相结合,促进靶基因转录,使肿瘤细胞的各种因子对生长信号更敏感,促进细胞增殖。乳腺癌中PR表达阳性,其纤溶酶原激活抑制物(PAI-1)的活性可明显增高,促进肿瘤的腋窝淋巴结转移。文献报道[11]HER-2高表达说明肿瘤的侵袭性强,容易发生腋窝淋巴结转移,ER、PR的表达水平不同对HER-2阳性患者的腋窝淋巴结转移也有一定影响。Saal等[12]研究提示ER、HER-2同时表达阳性的乳腺癌比ER、HER-2同为阴性的乳腺癌更容易发生磷脂酰肌醇激酶-3-催化亚单位α基因(PIK3CA)的突变,而该基因的突变与腋窝淋巴结转移密切相关。Ki-67是检测癌细胞增殖活性的分子生物学指标,对评价肿瘤细胞增殖状态及远处转移有重要意义[13]。
本研究中,4种分子分型乳腺癌腋窝淋巴结转移出现皮质不规则增厚的概率不同,以Luminal B型多见。Luminal B型其分子生物学指标ER、PR、HER-2同为阳性,或ER、PR阳性,HER-2阴性,但其Ki-67高表达,这些生物学指标的表达提示Luminal B型的乳腺癌更易于侵犯腋窝淋巴结的皮质,这可能与PAI-1物质的存在和PIK3CA基因突变密切相关,说明皮质不规则增厚是腋窝淋巴结转移的重要表现。本研究中Luminal B型与Luminal A型比较,更易出现淋巴结皮质不规则增厚的超声表现,两者差异有统计学意义(P<0.05),与其他学者[14-16]的研究一致。
腋窝淋巴结门结构消失或部分消失是另一个评估腋窝淋巴结转移的重要参考因素。本研究中超声发现HER-2过表达型乳腺癌的腋窝淋巴结门消失的阳性率最高。有学者[17]研究认为HER-2能促进细胞的运动,增强肿瘤转移和侵袭能力,HER-2过度表达使得乳腺癌细胞的转移及侵袭能力更强,对腋窝淋巴结的皮质及淋巴门结构均产生明显的侵袭作用,可导致淋巴结皮质异常增厚、淋巴门结构消失,这与本研究的结果相似。本研究中HER-2过表达型比Luminal A型更易出现淋巴结门消失,两者比较差异有统计学意义(P<0.05),说明HER-2高表达的乳腺癌更容易出现淋巴结转移,与王娜娜等[3]的研究一致。
转移性淋巴结的血流分布多为周边型或混合型,本研究的4种分子分型乳腺癌腋窝淋巴结的血流分布无明显差异而且均以门型多见,可能由于检查者的主观观察因素,在门型血流与混合型血流的判读上存在偏差,导致数据偏倚。因此,评估转移性淋巴结的状态尚需结合其他因素。
既往有研究认为淋巴结皮质的厚度及淋巴门结构消失是诊断淋巴结转移的最重要标志[18]。本研究发现,Luminal B型和HER-2过表达型乳腺癌在腋窝淋巴结转移的超声声像图上分别表现为更易于出现淋巴结皮质异常增厚及淋巴门结构消失的特征。
综上所述,Luminal B型和HER-2过表达型乳腺癌的腋窝淋巴结转移可有相对特征性的超声表现,有利于超声医师更好地评估术前腋窝淋巴结状态,初步预测腋窝转移性淋巴结的分子分型,为临床制定腋窝淋巴结手术方式提供更具参考价值的评估结果。
