交替钝针扣眼穿刺法对维持性血液透析患者自体动静脉内瘘并发症影响研究
2020-09-25吕锦旭
吕锦旭
(常州市第一人民医院血液净化中心,江苏 常州 213000)
维持性血液透析患者首选的血管通路是自体动静脉内瘘,具有安全、便捷、使用周期长、少并发症等优点[1]。内瘘寿命与患者本身血管情况,造瘘手术方式,穿刺内瘘使用方法均有关系。选择合适的穿刺方法,不仅内瘘并发症降低,而且使用周期延续。常见穿刺方法如绳梯法、扣眼法、区域法、向心穿刺法等等[2]。关于钝针扣眼交替穿刺法的有关研究鲜少,本研究分析应用钝针扣眼交替穿刺法探讨分析对内瘘功能的影响。
1 资料与方法
1.1 一般资料
取我院血液净化中心行规律血液透析的65例患者。纳入标准:(1)透析时间半年以上,血管通路是以自体动静脉内瘘;每周3次规律透析治疗,透析每次时间为4小时,200~300 ml/min透析血流量,500 ml/min透析液速度;(2)研究对象干预前都经过超声检查内瘘成熟(自然血流量超过500 ml/min,内径≥5 mm,内瘘血管长度≥5 cm,距皮深度<6 mm,500 ml/min自然血流量,无狭窄、血栓)。(3)知情同意参与本研究。排除标准:(1)疤痕体质、已有内瘘感染、有相关严重疾病,正在使用特殊药物(如激素及免疫抑制);(2)不愿配合,有沟通障碍的患者。依据不同穿刺法分为试验组32例和对照组33例。两组一般资料差异无统计学意义(P>0.05)。
1.2 方法
(1)实施穿刺的方法:穿刺点需大于距离吻合口3 cm的距离。动脉端穿刺运用向心法及钝针扣眼交替法,静脉段均使用向心穿刺法。实施穿刺的护士均需进行穿刺技术的规范化培训,固定相对穿刺护士以确保穿刺质量。
(2)①形成内瘘隧道:由一名丰富经验的护士行无菌操作,具体步骤为穿刺针(统一16G尼普洛类型)针尖向上,且与穿刺处皮肤角度为20~25,进血管后,角度放低平行送入。以同样的穿刺点、角度及深度行后续穿刺使进针部位形成“扣眼”直至形成隧道。②为了无损去痂,开始透析前20 min,软化穿刺处血痂(用安尔碘2遍消毒穿刺点及周围皮肤,再用生理盐水覆盖血痂处),穿刺点的痂用无菌注射针斜面去除,再次消毒穿刺点,实施钝针穿刺。用统一类型的穿刺针于扣眼处,轻旋转,沿隧道,慢滑,进入血管。③大于内瘘吻合口3 cm处形成阶梯式,穿刺方法是钝针扣眼交替,穿刺隧道为2个向心、离心隧道。近心端行离心穿刺,远心端行向心穿刺。第一次内瘘穿刺时钝针向心穿刺,待下次透析时离心穿刺,实施交替穿刺循环钝针扣眼操作。
(3)向心绳梯法:同样使用统一型号类型穿刺针(尼普洛16G),间距1.5 cm,向心方向,呈阶梯状等距离穿刺点3至5个,在动脉穿进行刺点。
1.3 评估方法
1.3.1 内瘘血管狭窄
狭窄比例大于50%的正常周围血管管径。内瘘自然血流量小于500 ml/min,透析时,静脉压升高,充分性降低。
1.3.2 动脉瘤评价标准
内径大于2 cm,且比相邻正常血管内径,大3倍以上。
1.3.3 血流量流量不佳标准
透析血泵小于200 ml/min,自然血流量小于500 ml/min 。
1.3.4 穿刺处渗血
每15 min需要巡视1次,查看穿刺针眼处有无渗血。
1.4 统计学方法
应用SPSS 23.0实施,计数资料,独立样本非参数检验分析;计量资料,独立样本t检验分析,统计学意义以P<0.05。
2 结 果
试验组内瘘血管狭窄、内瘘处动脉瘤、透析血流量不佳、穿刺处渗血发生情况显著优于对照组,差异有统计学意义(P>0.05)。见表1。
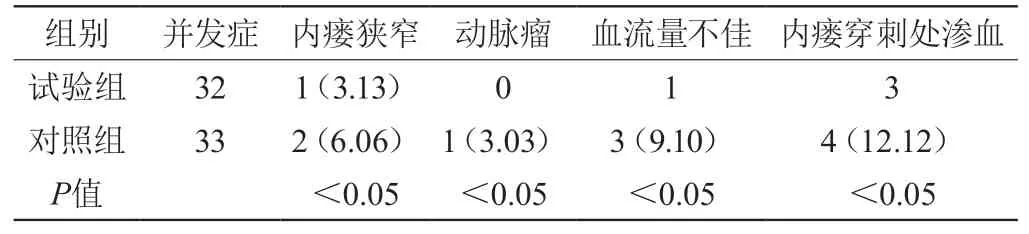
表1 两组并发症比较[n(%)]
3 讨 论
绳梯穿刺法一般要求内瘘长度为5~10 cm,要求具有较高的穿刺水平,常存在内瘘穿刺长度不够的状况。且受我国患者的身高,年龄,合并糖尿病、血管钙化等其他影响血管的慢性病等因素的影响,绳梯穿刺法的应用遭到限制。钝针扣眼穿刺法对穿刺长度相对较低,可应用于不同内瘘长度,且未增加穿刺并发症。钝针扣眼穿刺法拥有穿刺隧道,每次穿刺都是同样的穿刺点,穿刺深度及穿刺弧度,穿刺成功率高[3]。钝针扣眼穿刺法具有隧道对血管通路损害小,降低了血管纤维化程度,减少瘢痕组织形成,使得动脉瘤及渗血的发生率显著降低[4]。
钝针扣眼交替穿刺法结合并优化了穿刺针、穿刺点、穿刺方向,可实施于内瘘血管穿刺不同长度,并且保障了患者的透析充分性。降低了血管狭窄、内瘘动脉瘤、血流量不足、穿刺处渗血等内瘘并发症的发生率。临床血液透析操作中,钝针扣眼交替穿刺法安全、有效、简捷,值得临床广泛推广使用。
