改良交叉穿刺椎体成形术治疗骨质疏松性椎体压缩骨折的临床效果分析
2020-09-23李志鲲李一凡于荣华张向阳朱晓东
李志鲲,李一凡,王 奕,于荣华,张向阳,朱晓东,徐 炜
上海交通大学医学院附属同仁医院骨科,上海200336
随着人口老龄化的不断加剧,人们对老年人的生活质量的关注及重视程度均有所提高。有研究[1-2]发现,骨质疏松症已日渐成为困扰老年人的一个社会问题。在我国,骨质疏松症的发生率约为6.6%,总患病人数为6 000 万 ~8 000 万,居世界之首。骨质疏松性椎体压缩骨折(osteoporosis vertebra compressed fracture,OVCF)是其最常见的并发症,具有较高的致残率及致死率[3-4]。研究[5]表明,经皮椎体成形术(percutaneous vertebroplasty,PVP)可有效缓解该类患者的疼痛,改善其生活质量;因此,在很长一段时期内,PVP 被认为是OVCF 的最佳治疗方法且被广泛应用于临床。然而,另有研究[6-8]在后期随访中发现,PVP 后患者的椎体前缘高度存在不同程度的丢失,导致其出现椎体塌陷,或称为二次骨折、再压缩等。有学者[9-11]认为骨水泥的分布位置与术后椎体塌陷密切相关,即分布于椎体中央的团块状的骨水泥更易出现应力集中,因此需将骨水泥向椎体的前缘弥散,以强化椎体的前缘。目前,由于传统穿刺技术的穿刺点固定在椎体的前下缘,使得骨水泥常分布在椎体的前下缘及中部,从而未对椎体的前上缘进行强化;且多篇文献[12-14]报道显示,传统穿刺技术在随访中会过早地出现椎体塌陷。因此,为了对伤椎的前上缘及前下缘同时进行强化,本研究采用交叉穿刺技术,靶向定点对椎体前上缘及下缘注射骨水泥,控制骨水泥的分布,以评价该技术的实际临床疗效,为优化椎体成形术的手术方式提供新思路。
1 对象与方法
1.1 研究对象及分组
本研究选择2018 年1 月—12 月于上海交通大学医学院附属同仁医院住院的使用交叉穿刺术治疗的OVCF 患者70 例(交叉穿刺组)。纳入标准:①胸腰椎骨质疏松性骨折的评价体系(assessment system of thoracolumbar osteoporotic fracture,ASTLOF)[15]评分≥5 分。②单节段胸腰段(T11 ~L2)发生OVCF。③Genant 半定量法Ⅰ~Ⅱ度。排除标准:①骨折合并脊髓压迫。②陈旧性骨折。③治疗方式非PVP 术。
选择2016 年1 月—2017 年12 月于本院就诊的使用传统穿刺技术治疗的OVCF 患者70 例(传统穿刺组)。纳入标准:①单节段胸腰段(T11 ~L2)发生OVCF。②Genant 半定量法Ⅰ~Ⅱ度。③有完整的1 年随访影像学检查资料,包括术前X 线、术后(出院前)X 线,术后3、6 及12 个月的随访X 线或CT。④骨水泥注射量为4 ~6 mL。排除标准:①骨折合并脊髓压迫。②陈旧性骨折。③治疗方式非PVP 术。
本研究已获得上海交通大学医学院附属同仁医院伦理委员会的审批(审批号2020-009-01)。所有入组患者均签署了知情同意书。
1.2 不同穿刺技术的实施
1.2.1 交叉穿刺技术 患者取俯卧位,选择左侧“牛眼”的上极和右侧“牛眼”的下极为穿刺点,“牛眼”为椎弓根在X 线正位上的投影。选择上极的穿刺为头倾穿刺,根据术中透视调整其角度,尽可能将穿刺针置入椎体的前下缘,外展角15°~20°。选择下极的穿刺为尾倾穿刺,根据术中透视调整其角度,尽可能将穿刺针置入椎体的前上缘,外展角15°~20°。穿刺针进针至椎体前缘1/4 处,使用1.5 克氏针探查穿刺通道前缘是否保持骨性完整,最终建立好手术通道。交叉穿刺位置的正侧位如图 1A、B。
1.2.2 传统穿刺技术 患者取俯卧位,选择左侧和右侧“牛眼”的中上极为穿刺点。双侧外展角15°~20°,根据术中透视调整头尾倾角度并顺着椎弓根长轴方向穿刺,穿刺针进针至椎体前缘1/4 处,使用1.5 克氏针探查穿刺通道前缘是否保持骨性完整,最终建立好手术通道。传统穿刺位置的正侧位如图1C、D。
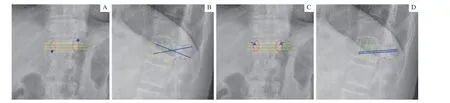
图1 术中交叉穿刺与传统穿刺的示意图Fig 1 Schematic diagram of intraoperative cross puncture and traditional puncture
1.3 围手术期处理
所有患者入院后立即进行抗骨质疏松治疗,肌内注射鲑降钙素50 U(每日1 次),口服阿仑膦酸钠D3 片70 mg(每周1 次)、碳酸钙1.25 g(每日2 次)、西乐葆60 mg(每日2 次)。术前,需建立静脉通道,进行心电监护,监测血氧饱和度、血压和呼吸,肌内注射苯巴比妥0.1 g、曲马多0.1 g。术后,待患者各项生命体征平稳后方可返回病房,常规消肿、止血,并行抗骨质疏松治疗。于术后第1 日,患者可佩戴腰围下床活动。
1.4 数据收集
1.4.1 临床资料 通过医师工作站获得该资料,包括患者的性别、年龄、骨折节段、骨密度、高度压缩比、骨水泥注射量、手术时间、术后卧床时间和随访时间。
1.4.2 影像学资料 于医师工作站和影像归档和通信系统(picture archiving and communication systems,PACS)中获得该资料,包括椎体前缘高度、楔形角。
1.4.3 疼痛评分、功能障碍评分及总体满意度 入院后,由护士对患者的疼痛评分、功能障碍评分及总体满意度进行评估。疼痛评分使用视觉模拟评分法(visual analogue scale,VAS)进行测量,功能障碍评分使用Oswestry 功能障碍指数(Oswestry disability index,ODI)进行测量。术后,需对患者的该2 项评分再次测量。出院后,通过电话对患者进行定期随访,并采用奥多姆标准对患者的术后总体满意度进行评估,该标准分为优、良、满意、差4 个 等级[16]。
1.4.4 相关并发症 包括:①骨水泥渗漏,即骨水泥出现在椎体以外的地方,可通过术后1 d 的X 线复查进行评估。②椎体塌陷,即PVP 术后椎体高度丢失,判断标准为术后椎体高度丢失≥15%或椎体局部后凸角度增加≥10°。③临椎骨折,即伤椎的上椎体或下椎体发生新的骨折,可通过影像学对椎体骨折进行诊断。④其他,如后凸畸形、继发性椎管狭窄、皮下血肿等。
1.4.5 收集时间节点 于手术前,术后1 d,术后3、6、12 个月以及末次随访对患者的上述资料及数据进行收集。
1.5 统计学分析
采用SPSS 18.0 软件对研究数据进行统计分析。定量资料以x—±s表示,组内比较采用配对t检验,组间、组内比较采用独立样本t检验。定性资料以频数和百分率表示。骨水泥渗漏比率、临椎骨折发生率的比较使用χ2检验,多组间比较使用LSD 检验。P<0.05 表示差异具有统计学意义。
2 结果
2.1 临床资料分析
所有患者均成功施行了交叉穿刺或传统穿刺术,具体手术操作见图2,并进行了1 年随访。而后,对施行不同穿刺技术的患者的临床数据及疗效进行分析,结果(表1) 显示2 组患者在手术时间、随访时间上的差异具有统计学意义(均P<0.05)。

图2 交叉穿刺手术过程Fig 2 Procedure of cross puncture
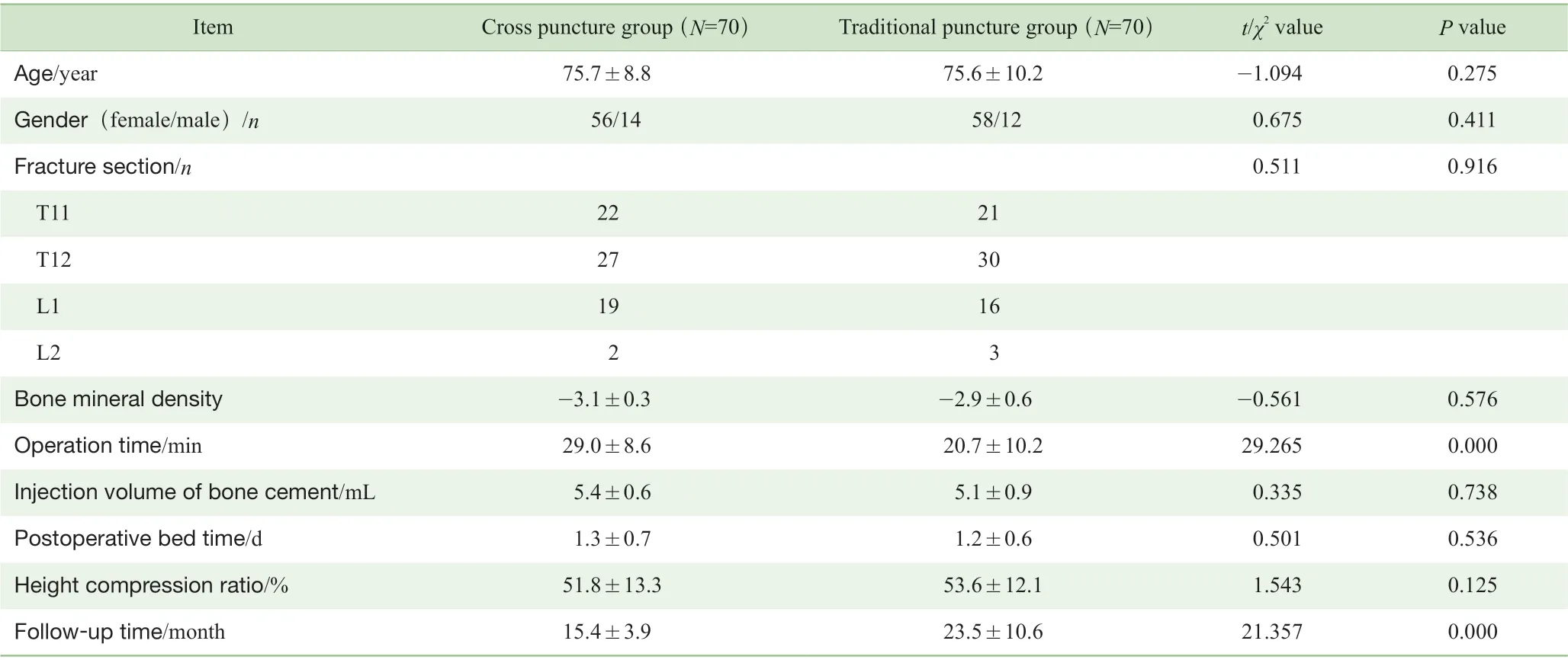
表1 2 组患者的临床资料比较Tab 1 Comparison of clinical data between the two groups
2.2 影像学资料分析
通过对患者的影像学资料进行分析,组内结果比较显示:①交叉穿刺组患者的椎体前缘高度、楔形角在术前与术后1 d 间差异有统计学意义(均P=0.000)。②传统穿刺组患者的上述资料在术前与术后1d、术后3 个月与6 个月、术后6 个月与12 个月间差异亦具有统计学意义(均P=0.000)。组间结果比较显示,与传统穿刺组相比,交叉穿刺组患者的椎体前缘高度在术后6、12 个月显著增加,楔形角在术后6、12 个月亦显著降低(均P<0.05) (表2)。
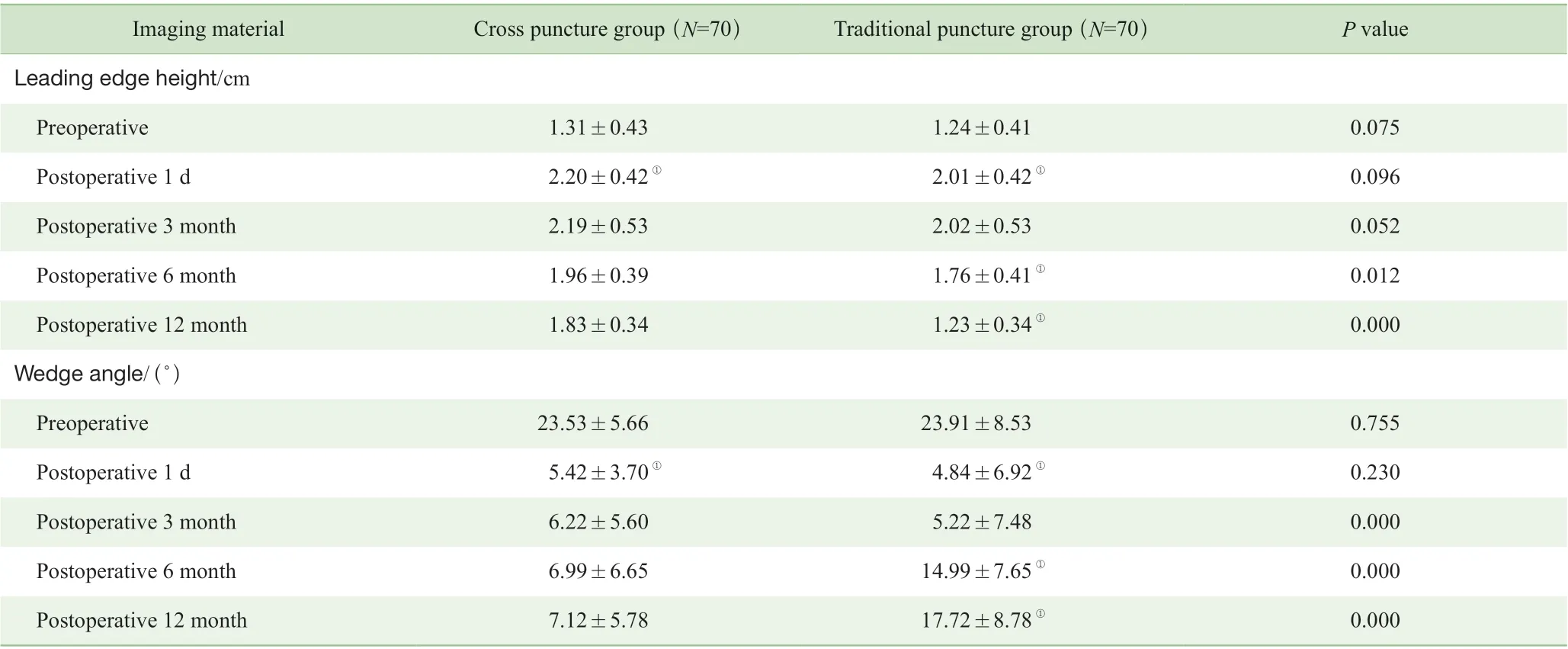
表2 术前及术后不同时期2 组患者的椎体前缘高度及楔形角的变化Tab 2 Changes of leading edge height and wedge angle of vertebral body in the two groups before and after operation
2.3 患者疼痛评分、功能障碍评分以及满意度评价分析
组内结果比较显示,2 组患者的疼痛评分和功能障碍评分在术前与术后1 d 间差异均具有统计学意义(均P=0.000);组间结果比较显示,2 组患者的上述指标在术前及术后不同时期间差异均无统计学意义。在末次随访(奥多姆标准)中,交叉穿刺组为优、良等级者较多,传统穿刺组为满意、差等级者较多,差异均具有统计学意义(均P<0.05)(表3)。
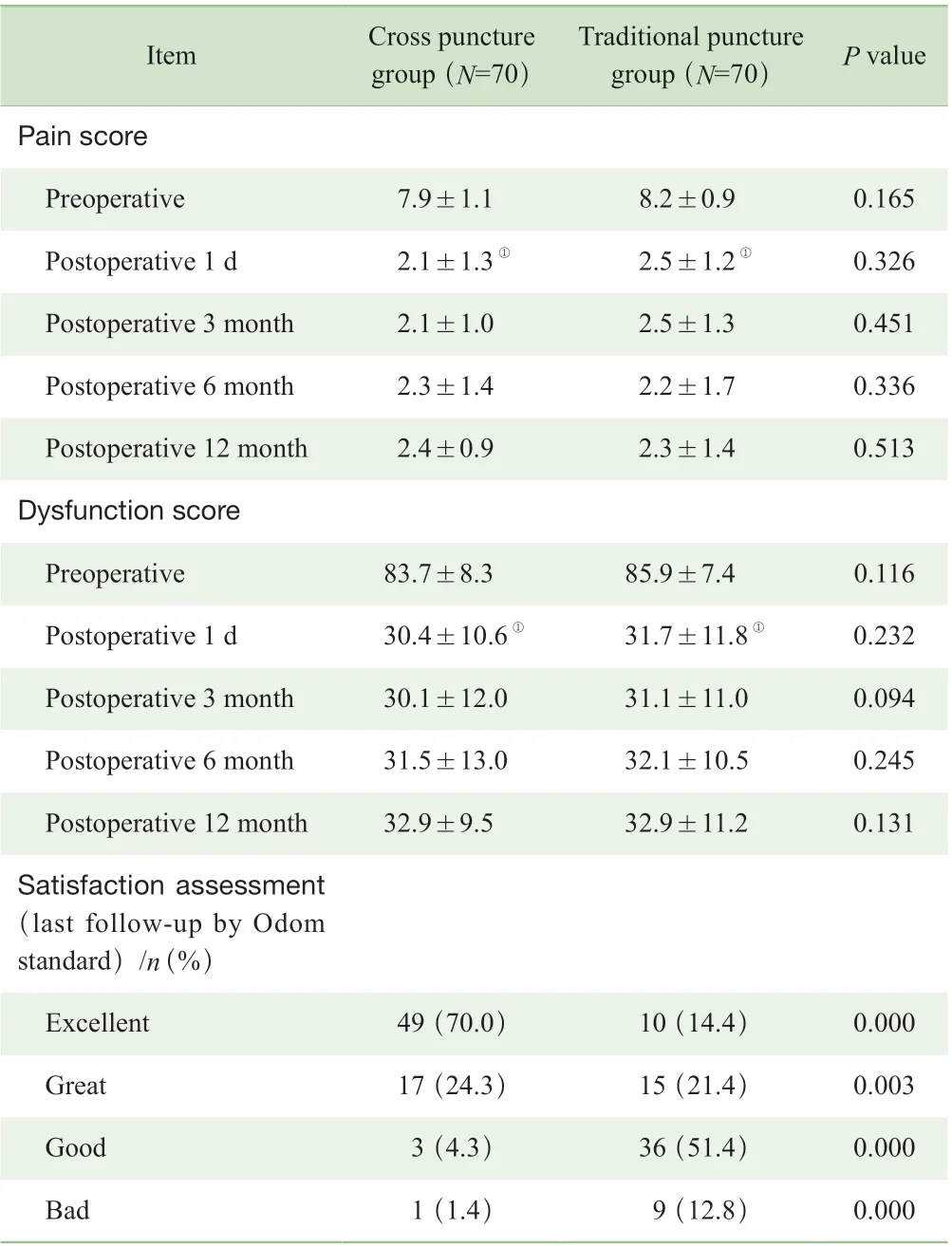
表3 2 组患者的疼痛评分、功能障碍评分以及满意度评价比较Tab 3 Comparison of pain score, dysfunction score and satisfaction assessment between the two groups
2.4 相关并发症分析
通过对患者的相关并发症进行分析,结果(表4)显示在术后随访中,2 组患者的椎体塌陷、后凸畸形及椎管狭窄发生率的差异具有统计学意义(均P<0.05)。
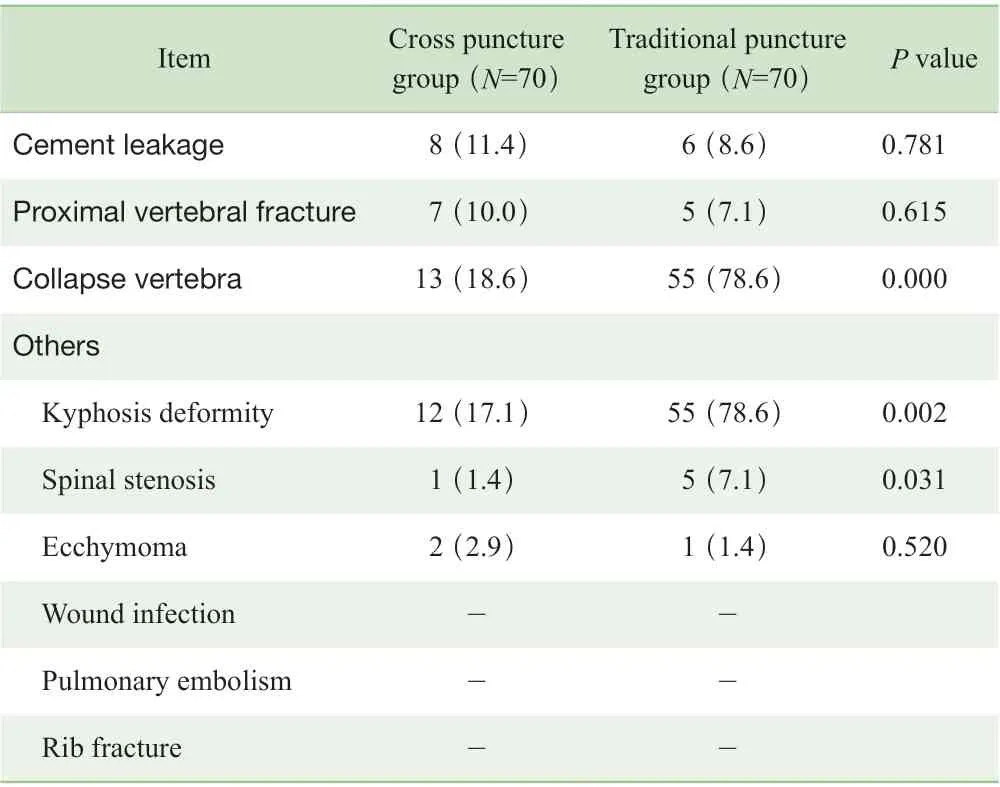
表4 2 组患者的相关并发症比较[n (%) ]Tab 4 Comparison of the related complications between the two groups [n (%)]
3 讨论
PVP 是治疗OVCF 的一种微创手术,随着现代医疗技术的发展,越来越多的患者经PVP 治疗获得了较满意的疗效,但该治疗方式也暴露出较多的术后并发症,包括椎体高度丢失、后凸畸形、二次骨折、邻椎骨折、神经压迫、翻修手术等[17-19]。因此,国内外研究者对PVP 术后高度丢失的原因进行了大量研究。结果表明,骨质疏松严重程度,不同的手术方式、手术入路,术前椎体压缩程度,骨水泥分布及注入量,椎体内裂隙或椎体内腔隙的存在等均是导致PVP 术后椎体高度丢失的原因[20-21]。本研究通过改良穿刺方法改变骨水泥的注入位置,探究交叉穿刺法的临床疗效。
3.1 研究结果及疗效分析
本研究结果显示,交叉穿刺组患者在术后1 d、3 个月、6 个月及12 个月的随访中,其椎体前缘高度和楔形角均无显著变化;而传统穿刺组患者在术后6 个月时开始出现椎体前缘高度丢失以及楔形角的增大,继而表明传统穿刺组患者在随访时发生了椎体塌陷。采用奥多姆标准对2 组患者术后满意度进行比较,结果显示在末次随访时,交叉穿刺组中优等级者占比70%,传统穿刺组中满意等级者占51.4%;且结合相关并发症的发生情况来看,交叉穿刺组患者的疗效[即椎体塌陷、后凸畸形及椎管狭窄(较为关键的并发症)发生率]均优于传统穿刺组,继而表明椎体是否塌陷将影响患者的满意度,发生塌陷后患者的满意度会大幅下降。
3.2 与既往研究比较
本研究聚焦于改善PVP 术后椎体塌陷的手术方法,以(vertebroplasty[Title]) AND collapse[Title]为关键词在PubMed中检索到17 篇相关文献,在排除了2 篇病例报道后,最终获得13 篇有关PVP 术后塌陷的高危因素分析研究。
Kim 等[7]对比分析了经皮椎体后凸成形术(percutaneous kyphoplasty,PKP)与PVP 后椎体塌陷的发生情况,结果显示在骨质疏松性椎体骨折治疗过程中,PKP 和PVP 对疼痛和功能改善方面较相似,且术后均使椎体高度和节段后凸角有了明显复位,但进行性椎体高度丢失(椎体塌陷)不可避免,尤其是PKP 后的患者;究其原因,可能是PKP 球囊填塞后骨水泥界面的差异所致。本研究也发现了类似现象,即使用交叉穿刺术的患者的椎体高度虽然在术后任意2 个连续随访时期间的差异无统计学意义,而随着时间的延长差异将愈见明显,患者发生椎体塌陷将是一个必然现象,但该技术可适当延迟椎体塌陷的发生。Li等[22]回顾性分析使用椎体强化术治疗的OVCF 患者,采用Logistic 回归模型分析骨水泥椎体再塌陷的相对风险因素,结果发现低骨密度、PKP 治疗、低剂量骨水泥注射可能是椎体再塌陷的危险因素。Takahara 等[23]对绝经后女性的临床数据进行分析,按照是否发生术后椎体塌陷将其分为2 组,结果显示高龄、腰椎和髋部骨密度降低与术后椎体塌陷有较强的相关性。He 等[24]将传统的2 种骨水泥分布模式扩展为4 种,即连锁实体型和非连锁实体型、骨小梁型和不连续骨小梁型,评价OVCF 患者施行PVP 后的骨水泥分布,结果发现骨水泥分布模式与其椎体内再压缩(椎体塌陷)显著相关。治疗椎体的骨水泥分布模式呈非连锁实体型或不连续骨小梁型时,骨水泥椎体再压缩的发生率较高,杨军[25]和Hou 等[26]的研究均支撑此结论。另,Wang 等[27]认为PVP 后椎体塌陷的原因与椎体骨坏死有关。在治疗方面,Nakashima 等[28]通过多中心的病例分析比较前后路联合手术与后路固定加椎体成形术治疗骨质疏松性迟发性椎体塌陷的手术效果,结果显示前后路联合手术可提供更稳定的脊柱固定,认为前后路联合手术对骨质疏松性延迟性脊椎骨折有效。Sudo 等[29]的研究也获得了一致的结论。
3.3 交叉穿刺术的适应证和禁忌证
交叉穿刺术是在传统穿刺技术基础上的改良,因此传统穿刺技术的适应证和禁忌证也适用于交叉穿刺术[10]。该2 种技术的区别在于穿刺方法的不同,传统穿刺术是沿着椎弓根长轴走形,而交叉穿刺术是利用椎弓根的宽度进行交叉穿刺,以扩大穿刺范围,因此该技术对于椎弓根比较窄的患者并不适用。对于重度压缩的患者,由于其椎体前缘已出现严重塌陷,留余交叉穿刺的空间相当有限,因此该类患者亦无法使用该技术进行穿刺。在穿刺技巧方面,操作者需要在注射骨水泥的同时逐步后撤穿刺针,以此来获得较大的弥散体积。另外,对于椎体前缘骨折破损的患者,在椎体成形术中要延后骨水泥开始注射的时间,以减少骨水泥渗漏的可能。
3.4 本研究的局限性
本研究尚存在一些局限性:①为单中心研究,且患者随访流失率较高,导致样本量不充足,后续或将通过多中心研究进行病理资料分享,扩大样本量。②骨水泥注射体积不够精确,后续可通过影像软件加以精确评估。③随访时间较短(仅为1 年),后续或将延长随访时间,对本研究结果加以验证。
3.5 总结与展望
综上所述,与传统穿刺技术相比,交叉穿刺术后6、12 个月,患者的楔形角及椎体前缘高度的随访变化更小,椎体塌陷发生率更低,总体疗效满意度较高。手术治疗OVCF 虽能迅速缓解疼痛,改善老年患者生活质量,但并不能从根本上解决骨质疏松。针对这一问题,除外科手术治疗外,还应提高老年人对于抗骨质疏松的意识以及治疗依从性,从而从源头上控制骨质疏松,降低OVCF 发生率。
参·考·文·献
[1] 印平, 马远征, 马迅, 等. 骨质疏松性椎体压缩性骨折的治疗指南[J]. 中国骨质疏松杂志, 2015, 21(6): 643-648.
[2] 马俊. 经皮椎体后凸成形术与经皮椎体成形术治疗骨质疏松椎体压缩骨折的疗效比较[J]. 中国矫形外科杂志, 2017, 25(6): 571-573.
[3] 丁悦, 张嘉, 岳华, 等. 骨质疏松性椎体压缩性骨折诊疗与管理专家共识[J]. 中华骨质疏松和骨矿盐疾病杂志, 2018, 11(5): 425-437.
[4] 张大鹏, 强晓军, 王振江, 等. 高黏度骨水泥椎体成形术与低黏度骨水泥椎体后凸成形术治疗骨质疏松性胸腰椎压缩骨折疗效分析[J]. 中国矫形外科杂志, 2016, 24(4): 289-294.
[5] Zhao G, Liu X, Li F. Balloon kyphoplastyversuspercutaneous vertebroplasty for treatment of osteoporotic vertebral compression fractures (OVCFs)[J]. Osteoporos Int, 2016, 27(9): 2823-2834.
[6] Wang H, Sribastav SS, Ye F, et al. Comparison of percutaneous vertebroplasty and balloon kyphoplasty for the treatment of single level vertebral compression fractures: a meta-analysis of the literature[J].Pain Physician, 2015, 18(3): 209-222.
[7] Kim SI, Ha KY, Cho YS, et al. Delayed height loss after kyphoplasty in osteoporotic vertebral fracture with severe collapse: comparison with vertebroplasty[J]. World Neurosurg, 2018, 119: E580-E588.
[8] 宋仁谦, 周英杰, 赵刚, 等. 高黏度骨水泥经皮椎体成形术与经皮椎体后凸成形术治疗骨质疏松压缩骨折的临床疗效观察[J]. 中国矫形外科杂志, 2016, 24(8): 692-696.
[9] Liang L, Chen XL, Jiang WM, et al. Balloon kyphoplasty or percutaneous vertebroplasty for osteoporotic vertebral compression fracture? An updated systematic review and meta-analysis[J]. Ann Saudi Med, 2016, 36(3): 165-174.
[10] 庾伟中, 潘锰, 庾广文. PKP 与非手术治疗老年骨质疏松性椎体压缩骨折的成本-效果评价[J]. 中国脊柱脊髓杂志, 2015, 25(2): 163-167.
[11] 何保玉, 刘宝戈, 李学民, 等. 骨水泥弥散容积率在骨质疏松性椎体压缩骨折PKP 术后疗效评价中的应用[J]. 中国骨与关节杂志, 2016, 5(1): 68-73.
[12] 吴耀, 王峰, 周建强, 等. 经皮椎体成形术和经皮椎体后凸成形术治疗骨质疏松性椎体骨折的临床疗效分析[J]. 中国骨伤, 2014, 27(5): 385-389.
[13] 徐超, 伊力哈木·托合提, 李国华, 等. 高粘度与低粘度骨水泥PVP 治疗骨质疏松椎体压缩骨折的疗效和并发症[J]. 中国脊柱脊髓杂志, 2014, 24(10): 900-905.
[14] 董继胜, 董力军, 闫兵勇, 等. 经皮椎体成形术和经皮椎体后凸成形术治疗老年骨质疏松椎体压缩性骨折的疗效观察[J]. 中国矫形外科杂志, 2015, 23(8): 748-751.
[15] Xu ZW, Hao DJ, He LM, et al. An assessment system for evaluating the severity of thoracolumbar osteoporotic fracture and its clinical application: a retrospective study of 381 cases[J]. Clin Neurol Neurosurg, 2015, 139: 70-75.
[16] Choi JH, Kang HD, Park JH, et al. The efficacy of fentanyl transdermal patch as the first-line medicine for the conservative treatment of osteoporotic compression fracture[J]. Korean J Neurotrauma, 2017, 13(2): 130-136.
[17] Lou S, Shi X, Zhang X, et al. Percutaneous vertebroplastyversusnon-operative treatment for osteoporotic vertebral compression fractures: a meta-analysis of randomized controlled trials[J]. Osteoporos Int, 2019, 30(12): 2369-2380.
[18] 俞武良, 陆建猛, 韦勇力, 等. 经皮椎体成形术中椎体内骨水泥分布范围对疗效的影响[J]. 中国矫形外科杂志, 2015, 23(20): 1836-1840.
[19] 邓晓强, 吴永生, 王慧敏. 对侧补充穿刺在单侧经皮椎体成形术骨水泥弥散不佳中的应用[J]. 中国骨伤, 2018, 31(12): 1168-1171.
[20] 唐永超, 李永贤, 张顺聪, 等. 骨水泥椎体强化术后椎体再塌陷的危险因素分析[J]. 中国脊柱脊髓杂志, 2017, 27(11): 985-990.
[21] 张煜, 张绍东. 椎体成形术后手术椎体再塌陷的危险因素[J]. 中国脊柱脊髓杂志, 2016, 26(5): 459-462.
[22] Li YX, Guo DQ, Zhang SC, et al. Risk factor analysis for re-collapse of cemented vertebrae after percutaneous vertebroplasty (PVP) or percutaneous kyphoplasty (PKP)[J]. IntOrthop, 2018, 42(9): 2131-2139.
[23] Takahara K, Kamimura M, Moriya H, et al. Risk factors of adjacent vertebral collapse after percutaneous vertebroplasty for osteoporotic vertebral fracture in postmenopausal women[J]. BMC Musculoskelet Disord, 2016, 17: 12.
[24] He DW, Lou C, Yu WY, et al. Cement distribution patterns are associated with recompression in cemented vertebrae after percutaneous vertebroplasty: aretrospective study[J]. World Neurosurg, 2018, 120: E1-E7.
[25] 杨军. 经皮椎体成形术治疗骨质疏松性脊柱骨折的骨水泥弥散分布与临床疗效的相关研究[J]. 中国骨伤, 2019, 32(12): 1128-1133.
[26] Hou Y, Yao Q, Zhang G, et al. Polymethylmethacrylate distribution is associated with recompression after vertebroplasty or kyphoplasty for osteoporotic vertebral compression fractures: a retrospective study[J]. PLoS One, 2018, 13(6): E0198407.
[27] Wang WT, Duan K, Wei Q, et al. Severe vertebra collapse due to vertebra osteonecrosis after percutaneous vertebroplasty[J]. Spine J, 2016, 16(2): E13-E14.
[28] NakashimaH, ImagamaS, Yukawa Y, et al. Comparative study of 2 surgical procedures for osteoporotic delayed vertebral collapse: anterior and posterior combined surgeryversusposterior spinal fusion with vertebroplasty[J]. Spine, 2015, 40(2): E120-E126.
[29] Sudo H, Ito M, Kaneda K, et al. Anterior decompression and strut graftversusposterior decompression and pedicle screw fixation with vertebroplasty for osteoporotic thoracolumbar vertebral collapse with neurologic deficits[J]. Spine J, 2013, 13(12): 1726-1732.
