新型冠状病毒肺炎患者入院血压、血清C反应蛋白水平对疾病程度及预后的评估价值
2020-09-18刘翠娟罗银弟曾蓓颖
刘翠娟 罗银弟 曾蓓颖
新型冠状病毒肺炎(Corona Virus Disease 2019,COVID-19)患者通常在感染后1周左右出现呼吸困难,严重者快速进展为急性呼吸窘迫综合征、难以纠正的代谢性酸中毒及出、凝血障碍等[1]。护理人员通过早期接诊指标对患者的病情及疾病预后早期预估,有助于帮助患者了解自身疾病状态,确定更具针对性的护理措施[4]。在临床工作中发现,COVID-19中重症患者多伴发高血压、糖尿病等基础疾病[2],但血压异常是否会增加疾病严重风险缺乏直接数据。同时,虽然C反应蛋白(CRP)直接参与病毒感染者体内炎症过程,能够起到一定的预示作用,但是否适用于COVID-19的早期预估尚处于探索阶段。本研究旨在进一步明确患者入院时血压、CRP对疾病及预后的预示作用,现报道如下。
1 资料与方法
1.1 一般资料 收集2020年1—2月就诊本院的73例确诊为新型冠状病毒(2019-nCoV)感染的患者资料。纳入标准:病历资料完整;疾病分型明确;年龄5~80岁。排除标准:需转入其他医院就诊。其中男39例,女34例。年龄5~79岁,平均(37.60±15.82)岁。分型:轻型3例,普通型65例,重型5例。出院63例,复阳再入院9例,1例转ICU。住院时间5~31 d,平均(19.55±6.13)d。入院时收缩压80~165 mmHg(1 mmHg=0.133 kPa),平均收缩压(124.14±15.83)mmHg;舒张压53~117 mmHg,平均舒张压(83.04±10.28)mmHg。CRP<5 mg/L 46例,CRP≥5 mg/L 27例。
1.2 方法 收集患者的年龄、性别、入院时收缩压、舒张压、CRP、疾病分型、转归情况、住院时间,分别依据患者的疾病分型、转归情况、住院时间分组,采用单因素分析确定患者的收缩压、舒张压、脉压、CRP的相关性;并采用Pearson相关性分析确立患者入院时血压、CRP与患者疾病分型、转归及住院时间的相关性;再将相关因素带入ROC曲线确定最佳截断点。
1.3 赋值方法 根据疾病:轻型=1、普通型=2、重型=3赋值分组;转归赋值分组:好转出院=1、复阳再入院=2、转ICU=3,住院时间在计算相关性时根据具体天数赋值。分组时,以均值为分界点,分为高于均值=1,低于均值=0。三种分组方法,分别比较患者入院时收缩压、舒张压、脉压差(收缩压-舒张压)、CRP,血压及CRP用具体数值计算。
1.4 统计学处理 采用SPSS 22.0统计学软件,采用Pearson相关性分析,确定疾病分型、疾病转归、住院时间与收缩压、舒张压、脉压差和CRP的相关性。通过ROC曲线分析确定最佳截断点、曲线下面积(AUC)、灵敏度、特异性。
2 结 果
2.1 不同分组模型的收缩压、舒张压、脉压差、CRP比较(表1)
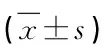
表1 不同分组模型的收缩压、舒张压、脉压差、CRP比较
2.2 疾病分型、疾病转归、住院时间及血压、CRP的Pearson相关性 分析,收缩压、脉压差、CRP均与疾病分型呈正相关;CRP与住院时间呈正相关;疾病转归与收缩压、舒张压、脉压差及CRP间呈负相关,见表2。
2.3 ROC曲线模型对比 用于疾病分型方面,患者收缩压>127 mmHg、脉压差≤36 mmHg、CRP>5 mg/L为最佳截断点;灵敏度比较,收缩压>脉压差及CRP,特异性均为100.00%;用于住院时间方面,患者收缩压>126 mmHg、脉压差>54 mmHg、CRP>5 mg/L为最佳截断点,灵敏度比较,CRP>收缩压>脉压差,特异性比较,脉压差>CRP>收缩压,CRP用于疾病分型及住院时间的AUC均优于收缩压和脉压差,见表3。

表3 收缩压、脉压差、CRP用于疾病分型、住院时间的ROC曲线模型结果
3 讨 论
本院接诊患者多为轻症或者普通型居多[3]。深圳市COVID-19患者的住院时间平均为22 d[4],本院住院时间平均为18 d,考虑与本研究中纳入样本重症患者较少有关。调查证实,COVID-19患者的住院时间及出院后排毒时间均较长[5]。在临床观察过程中,呼吸内科多以体温、血氧饱和度、脉搏作为主要观察指标,但对于血压主要是以是否存在高血压作为异常评价[6]。本次数据回顾过程中发现,多数COVID-19患者的收缩压、舒张压、脉压差一项或多项处于异常水平,可见,COVID-19患者的血压容易发生异常升高或异常下降。但由于本研究并未统计患者的并发症情况,数据会存在一定的偏差。
入院血压属于护理人员在患者入院之初必须监测的指标,入院血压异常考虑可能与患者存在高血压、低血压的基础疾病病史有关,也可能受COVID-19病毒对血管紧张素2受体侵袭,继而影响其正常的生理功能[7];同时,仍需考虑受体温波动影响,造成血流动力学指标变化。但本研究所监测血压时间均为专业护理人员于患者入院次日晨起休息30 min后所采集的入院基础血压,数据相对准确[8],且多数患者并未出现体温>38 ℃的情况[9]。因此,在一定程度上,可忽略体温波动造成血压异常。在临床护理过程中,应强化入院血压监测,避免患者情绪变化异常,影响血压稳定性[10]。同时,对于脉压差存在异常的患者应及早通知医师,予以对症治疗,尤其是对于脉压差<36 mmHg或>54 mmHg的患者应予以重点关注。
CRP是肝脏合成的急性时相反应蛋白,当人体发生细菌感染时,CRP会在2 h内上升,诱发机体的免疫调节发起吞噬菌体的作用,但受到CRP的特异性低的影响,当人体出现基础疾病、创伤等也会存在升高的情况[11]。对于COVID-19引发机体感染情况下,大多数普通型及重症患者会伴发CRP水平异常[12],但由于COVID-19会造成血管紧张素2受体的免疫调节功能下降,不能排除CRP水平升高的评估感染的价值下降风险。因此,将CRP水平用于COVID-19的早期评估价值存在一定的局限性。
本研究显示,经Pearson分析显示,收缩压、脉压差与疾病分型呈正相关;CRP与住院时间呈正相关;在临床护理过程中,对于收缩压、脉压差异常升高的患者,应考虑疾病分型加重的可能性大,CRP水平升高患者的住院时间更长。但入院血压和CRP对于临床转归的预测作用不明显。当患者收缩压>127 mmHg、脉压差≤36 mmHg、CRP>5 mg/L时,预示疾病分型有加重的可能。当患者收缩压>126 mmHg、脉压差>54 mmHg、CRP>5 mg/L可对患者的住院时长做出早期预估。数据显示,存在部分正常血压的患者被纳入,考虑可能受到部分未成年人数据影响,存在一定的数据偏差。未来可考虑多中心研究,弥补数据中存在的部分缺陷。
综上所述,COVID-19患者的入院血压(主要是收缩压、脉压差)、CRP水平能够对患者疾病的严重程度及住院时间有一定的预测作用,在护理过程中,应予以重点关注,避免临床护理中不必要的监测忽视。
