恶性胆管梗阻患者经皮肝穿刺胆道支架置入术后发生早期胆系感染的危险因素分析
2020-09-16柳凤玲何利贤
谭 芬,柳凤玲,何利贤
(四川省达州市中心医院a.外科;b.护理部,四川 达州 635000)
恶性胆管梗阻是恶性肿瘤疾病所致的间接胆道梗阻或直接胆道梗阻先行,患者主要表现为高胆红素血症、胆管扩张性疾病[1]。经皮肝穿刺胆道支架置入是治疗恶性胆管梗阻的姑息治疗方案之一,其胆道引流减压获益已然明确,但术后局部并发症风险高[2]。胆道感染便是最常见的局部并发症之一,主要发生于术后 1个月内,可伴白细胞计数升高、发热、黄疸等症状,但无明确感染病灶存在证据,是恶性胆管梗阻患者经皮肝穿刺胆道支架置入术后病情急剧恶化死亡的重要原因之一,并已成为经皮肝穿刺胆道支架置入术后最棘手的并发症,如何预防或降低经皮肝穿刺胆道支架置入术后胆道感染一直是临床研究的重难点[3,4]。鉴于此,本文回顾性分析在本院接受经皮肝穿刺胆道支架置入术的恶性胆管梗阻患者的临床资料,旨在通过对经皮肝穿刺胆道支架置入术后发生早期胆系感染的危险因素进行探究,为经皮肝穿刺胆道支架置入术后胆系感染的临床防治提供参考依据,现报道如下。
1 资料与方法
1.1 一般资料2017年1月至2018年12月在我院接受经皮肝穿刺胆道支架置入术的恶性胆管梗阻患者137例,纳入标准:①年龄≥18周岁;②既往无经皮肝穿刺胆道支架置入史,且符合无经皮肝穿刺胆道支架置入史手术适应证;③无胆道感染病史;④预计生存期≥3个月;⑤本研究所涉及资料完整;⑥术后无胆道以外的其他病灶感染。排除标准:①经皮肝穿刺胆道支架置入术前1个月内有外科手术史;②术后1个月内出现支架阻塞;③术前合并胆道感染;④术后因胆道感染死亡患者;⑤合并风湿免疫疾病。本组患者中男78例,女59例,年龄42~75岁[(60.27±12.69)岁];低位梗阻78例、高位梗阻59例;术前经皮肝胆管引流术(PTCD)107例;术前功能状态评分(PS)(2.94±1.35)分;术前疼痛65例;糖尿病18例、胆结石15例;胆囊癌12例、胆管癌36例、胰腺癌47例、肝细胞肝癌4例、壶腹部肿瘤4例、胃癌12例、结直肠癌4例、其他19例。按术后是否发生早期胆系感染分感染组(n=25)与非感染组(n=112)。
1.2 方法所有患者均于2%利多卡因局部麻醉下行经皮肝穿刺胆道支架置入术,术中B超引导下定位穿刺点,千叶针刺入肝内胆管,退出针芯后边抽吸、边退针,胆汁流出后常规送培养,再注入造影剂观察胆管扩张程度、胆管梗阻部位,经泥鳅导丝送入5F单弯导管,将导丝顺利通过梗阻短,造影明确梗阻长度、程度及梗阻近远端胆管直径,引入超硬导丝后退出单弯导管,依据梗阻情况选择性使用球囊扩张梗阻段,若为普通金属支架置入则直接释放普通胆道支架,若为内照射支架则引入内照射支架释放器,透视下定位后释放TPS计划好的数目及排布相应规格的125Ⅰ粒子装入离子固定装置的覆膜支架1枚,退出释放起后沿超硬导丝将普通胆道支架推送至胆道梗阻段,与粒子支架子段重合,造影确认扩张效果良好后退出释放器。退出超硬导丝,送入引流管,造影明确引流管头端在胆总管内弯曲良好,胆汁引流顺利便可退出导丝级导管。术毕固定引流管并用无菌敷料覆盖穿刺点。术后定期随访,若术后1个月内出现白细胞指数异常升高、发热、胆汁培养阳性、黄疸加重或伴上腹部疼痛,且可排除其他感染病灶则可确诊胆系感染。
1.3 观察指标统计两组术前实验室相关指标水平,血常规包括:白细胞计数(WBC)、血红蛋白(HGB)、血小板计数(PLT);凝血功能:凝血酶原时间(PT)、活化部分促凝血酶原激酶时间(APTT)、国际标准化比值(INR);肝肾功能:谷丙转氨酶(ALT)、谷草转氨酶(AST)、总胆红素(TBIL)、直接胆红素(DBIL)、血尿素氮(BUN),梗阻分型、梗阻长度、支架特征(支架长度、支架直径)、支架类型(粒子支架、普通金属支架)、围术期用药情况(镇痛剂、止血药、抑酸剂)、术前是否行PTCD、术中是否使用球囊扩张、支架远端是否超过十二指肠乳头。
1.4 统计学方法应用SPSS 19.0软件对数据进行分析处理。计量资料以均数±标准差描述,重复测量资料采用方差分析,LSD-t检验行组间两两比较;计数资料用n(%)描述,采用Fisher精确概率法或χ2检验;多因素Logistic回归分析疗效的危险因素。检验水准α=0.05。
2 结果
2.1 恶性胆管梗阻患者经皮肝穿刺胆道支架置入术后发生早期胆系感染的单因素分析感染组与非感染组在性别、年龄、术前疼痛、肿瘤类型分布、实验室指标、支架特征、支架类型、术后PS评分、围术期用药、术前PTCD、术中使用球囊等因素上比较差异无统计学意义(P> 0.05),但感染组中合并糖尿病、胆结石、高危梗阻、支架远端超过十二指肠乳头患者所占比重及术前PS评分、梗阻长度均显著高于非感染组,差异有统计学意义(P<0.05)。见表1。

表1 恶性胆管梗阻患者经皮肝穿刺胆道支架置入术后发生早期胆系感染的单因素分析
2.2 恶性胆管梗阻患者经皮肝穿刺胆道支架置入术后发生早期胆系感染的多因素Logistic回归分析
以糖尿病、胆结石、高位梗阻、支架远端超过十二指肠、术前PS评分(原值输入)、梗阻长度(原值输入)为协变量,是否发生早期胆系感染为因变量,行多因素Logistic回归分析,结果显示糖尿病、高位梗阻、术前PS评分、梗阻长度均是恶性胆管梗阻患者经皮肝穿刺胆道支架置入术后发生早期胆系感染的独立危险因素,胆结石、支架远端超过十二指肠乳头未进入回归模型。见表2。
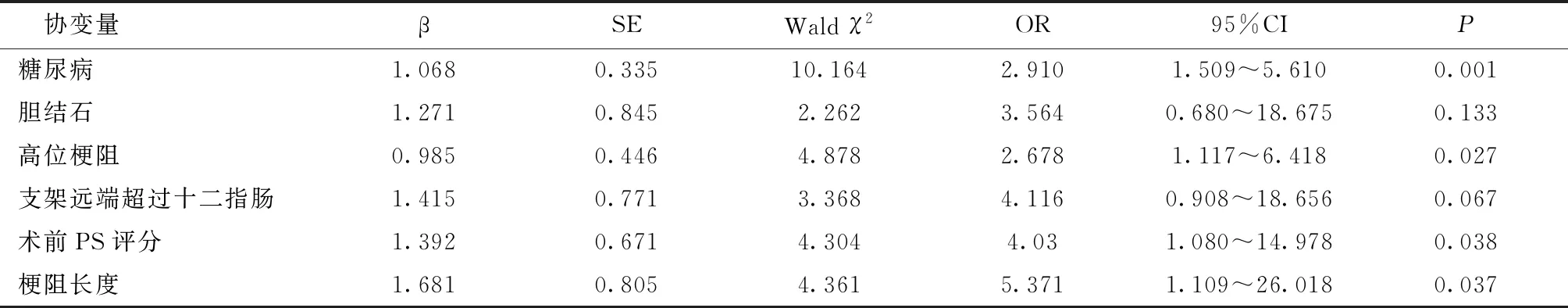
表2 恶性胆管梗阻患者经皮肝穿刺胆道支架置入术后发生早期胆系感染的多因素Logistic回归分析
3 讨论
胆道感染作为影响恶性胆管梗阻患者经皮肝穿刺支架置入治疗获益的重要因素[5~7],当前危险因素类研究报道虽并不鲜见,但受回顾性分析限制、资料采集上存在一定不足,不同报道所得结论也不尽相同,仍有待大量临床研究予以持续补充及完善[8,9]。本研究显示,糖尿病是恶性胆管梗阻患者经皮肝穿刺胆道支架置入术后发生早期胆系感染的独立危险因素之一。既往亦有报道指出[10],糖尿病患者存在的糖脂代谢紊乱、蛋白质代谢紊乱等使其具更低的机体防御力,故而具更高的感染风险;其次,糖尿病患者多存在不同程度的血管病变,可导致胆管周围组织血供不足,更利于厌氧菌生长,导致白细胞依赖氧的杀菌作用发生改变;且糖尿病患者机体组织高糖环境亦更利于部分细菌生长。
同时,研究还显示高位梗阻是恶性胆管梗阻患者经皮肝穿刺胆道支架置入术后发生早期胆系感染的独立危险因素,这与成丕光等[11]的报道结论相一致,分析或因高位胆道梗阻多见于肝门部病变有关,此类病变可造成多个分支引流中断,而在经皮肝穿刺胆道支架引流时多常规引流主干支,分支难以获得有效引流,支架的放置也可进一步加剧分支狭窄甚至堵塞,因此具更高的感染风险。而梗阻长度越长,则预示着术中支架有可能不能完全覆盖梗阻段,且局部张力可随梗阻段长度增加而增加,支架壁所承受的局部压力越大,术后梗阻段开放受限越严重;其次,梗阻长度越长也预示着局部胆道受侵犯程度更严重,胆道系统受损程度更高,故具更高的胆道感染风险,这在胡琦嵘等[12]的报道中亦有提及。
另周海峰等[13]报道PS评分非为恶性胆管梗阻患者经皮肝穿刺胆道支架置入术后发生早期胆系感染的独立危险因素,而本研究则显示术前PS评分是术后发生早期胆系感染的独立危险因素之一,分析或因PS评分主要是评价患者在静息状态下维持机体正常功能的能力,机体功能状态越差,手术耐受性相对也更差,术后机体防御力也相对更弱,既往亦有研究[14]PS评分与头颈部肿瘤患者放射治疗急性放射性损伤密切相关,且PS评分与疗效负相关。但针对性研究恶性胆管梗阻患者PS评分与胆道感染的临床报道少见。同时基于本研究感染组样本数量不足30例,可能存在一定统计学误差,因此笔者认为PS评分与恶性胆管梗阻患者经皮肝穿刺胆道支架置入术后发生早期胆系感染的关系仍有待采集更大样本量后给予补充及完善。
综上所述,糖尿病、高位梗阻、术前PS评分、梗阻长度或是恶性胆管梗阻患者经皮肝穿刺胆道支架置入术后发生早期胆系感染的独立危险因素,但本研究也有一定局限性,除却样本量相对较少外,在临床指标采集上仍存在一定缺失,且未进一步明确术前PS评分、梗阻长度的风险阈值等,恶性胆管梗阻患者经皮肝穿刺胆道支架置入术后发生早期胆系感染的危险因素,尤其是相关危险因素是否能对胆系感染发挥预测效能等仍有极大深入探究空间。
