不同的胎盘附着部位对胎盘早剥母婴结局的影响
2020-09-16丁翔,王莉
丁 翔,王 莉
(1北京市羊坊店医院妇产科,北京 100038;2北京市海淀区妇幼保健院产科)
胎盘早剥是妊娠中晚期严重的并发症之一,起病急、发展快,若处理不及时可危及母儿生命安全,国外报道发生率为1%-2%,国内为0.5%-1.5%[1,2]。国外研究报道,胎盘早剥以前壁胎盘为多见,而后壁胎盘病例临床症状往往不明显,容易引起临床延误诊断而威胁母婴安全[3]。目前,国外仅有少数研究报道不同胎盘附着位置对胎盘早剥患者的诊断与母婴结局的差异[3],而国内相关研究则更为少见[4,5]。本研究通过对发生胎盘早剥的213例患者的临床资料进行回顾性分析,比较不同胎盘附着部位的胎盘早剥对母婴预后的影响。
1 资料与方法
1.1 一般资料
收集2016年1月至2019年12月北京市海淀区妇幼保健院住院分娩发生胎盘早剥的213例病例的资料进行回顾性分析,胎盘早剥的诊断符合《妇产科学》第9版标准[1]。孕妇年龄21-45岁,平均为(29.85±3.76)岁;初产妇132例,经产妇81例,孕周25-41+1周,平均为(36.41±3.46)周。
1.2 纳入与排除标准
纳入标准:①单胎妊娠;②具备完整的临床资料;排除标准:①多胎妊娠;②伴有其他严重产科并发症、合并症等。
1.3 方法
213例产妇,根据胎盘附着位置的不同分为:观察组107例(胎盘附着于子宫前壁102例,附着于子宫侧壁5例),对照组106例(胎盘附着于子宫后壁95例,宫底11例)。采用回顾性研究的方法,比较两组孕产妇一般情况、临床表现、并发症及母婴结局等情况。
1.4 统计学方法

2 结果
2.1 两组产妇一般情况、分娩方式、诊断时间及分娩孕周比较
两组产妇的平均年龄、孕产次及分娩孕周比较差异均无统计学意义(均P>0.05)。两组产妇在分娩方式上差异无统计学意义,但剖宫产率均明显高于阴道分娩。两组产妇诊断时间比较,差异有统计学意义(P<0.05,见表1)。

表1 两组产妇一般情况、分娩方式、分娩孕周及胎盘早剥诊断时间比较
2.2 两组产妇临床症状的比较
两组产妇阴道流血、血性羊水、胎心异常或消失的发生率比较,差异均无统计学意义(均P>0.05);而观察组腹痛、频密宫缩发生率明显高于对照组,差异有统计学意义(均P<0.05,见表2)。
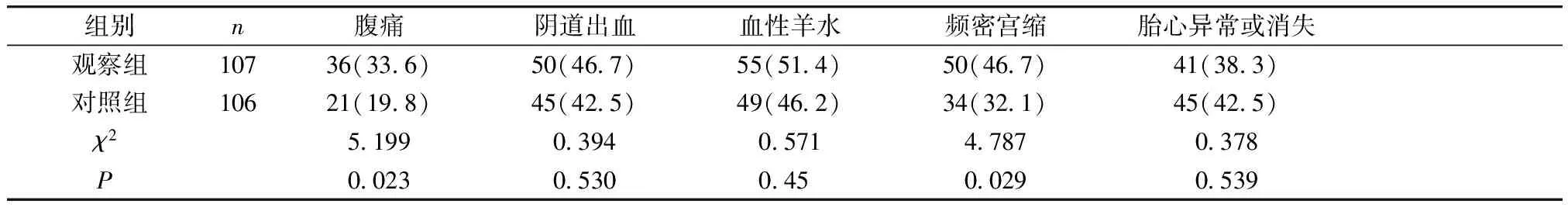
表2 两组产妇的临床症状比较 例(%)
2.3 两组产妇胎盘剥离面积及术中并发症比较
术中或产后观察胎盘剥离面积,胎盘剥离面积≤1/3的定义为轻型胎盘剥离,>1/3的定义为重型胎盘剥离,两组产妇的胎盘剥离面积、DIC及子宫胎盘卒中发生率均差异无统计学意义(P>0.05),而宫腔积血、产后出血量差异有统计学意义(P<0.05,见表3)。两组均无子宫切除及孕产妇死亡病例。
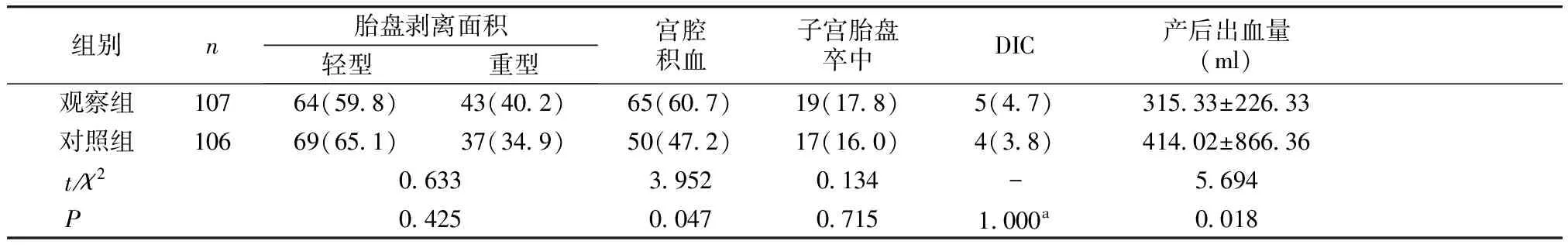
表3 两组产妇胎盘剥离面积及术中并发症比较 例(%)
2.4 两组围产儿预后比较
两组新生儿体质量、死胎发生率及早期新生儿死亡比较差异无统计学意义(P>0.05),观察组新生儿窒息率明显低于对照组,差异有统计学意义(P<0.05,见表4)。两组围产儿共死亡26例,死亡率为12.21%(26/213),其中死胎16例,早期新生儿死亡10例。

表4 两组围产儿结局的比较
3 讨论
3.1 胎盘早剥的临床表现及诊断
胎盘早剥是孕晚期严重的并发症,预后与早期诊断、及时处理密切相关。典型胎盘早剥,诊断并无困难,但对于临床表现不典型病例,早期识别并不容易,易误诊或漏诊。既往研究指出前壁胎盘发生早剥的患者临床症状及产前诊断高于胎盘后壁者[2]。另有研究指出,在胎盘附着于子宫后壁的胎盘早剥患者中,未能在分娩前诊断的病例占50%-60%,此部分患者往往因延误处理而威胁母婴双方安全[6]。本研究显示,观察组患者的腹痛及频密宫缩发生率与对照组比较,差异有统计学意义,观察组产前诊断率为72.9%,明显高于对照组58.5%,与既往研究报道相符[3,4]。分析其原因,因前壁胎盘患者的临床症状典型,较早的出现腹痛、频密宫缩及阴道流血等症状,胎盘轻度剥离时,超声学图像也易发现异常,因而对于胎盘早剥的诊断率要高于后壁胎盘者[5]。而对于后壁的胎盘早剥,临床症状不典型可仅表现为腰痛或深部盆腔内持续性疼痛,易被忽略而延误诊治。当出现典型症状,或超声提示明显的剥离迹象,已提示胎盘剥离面积较大,当病情进一步发展,已严重危及母儿生命。
3.2 胎盘早剥的分娩方式及处理
对胎盘早剥孕妇及时正确地处理,对改善围产儿结局至关重要。胎盘早剥一旦确诊,应尽快终止妊娠,根据孕妇病情轻重、胎儿宫内状况、产程进展、胎产式等决定终止妊娠方式。若一般情况良好,宫口已开大,估计短时间能结束分娩者可在严密观察下经阴道分娩,首先行人工破膜缓解宫腔压力,同时注意心率、血压、宫底高度、阴道出血情况及胎儿情况,适当应用缩宫素,加速分娩,减少并发症出现;对于重型胎盘早剥,不论胎儿是否存活,均应迅速剖宫产,防止胎盘继续剥离造成更多出血或休克加重、DIC、肾功能衰竭等严重并发症。本研究显示两组孕产妇的年龄、孕产次、分娩孕周比较均差异无统计学意义。两组孕产妇阴道分娩共45例,占21.1%,剖宫产分娩共168例,占78.9%,两组产妇在分娩方式上虽差异无统计学意义,但剖宫产率均明显高于阴道分娩。本研究显示剖宫产术中发现子宫胎盘卒中36例,并发DIC患者9例,均经积极抗休克、输血及补充凝血因子等治疗,均保留子宫;无孕产妇死亡,愈后均良好。
3.3 不同胎盘附着部位胎盘早剥对母婴预后的影响
胎盘早剥对母儿的影响很大,且胎盘剥离程度与母婴预后密切相关。胎盘剥离严重常导致严重产科出血、凝血功能异常等,危及孕产妇生命安全;可导致胎儿生长受限、胎儿宫内窘迫、早产、围产期死亡率增高。胎盘早剥发生子宫胎盘卒中与胎盘剥离面积以及厚度无关,而与胎盘附着位置有关。有研究表明胎盘位于宫底及宫角处更容易发生子宫胎盘卒中,可能与宫缩起自两侧宫角且由宫底向下传播有关,而在血管病变基础上,该处容易发生早剥[7]。既往研究指出,胎盘早剥不同的附着位置与婴/新生儿结局及预后并无显著关系[8]。而本研究显示两组孕产妇发生子宫胎盘卒中的差异无统计学意义,与报道不相符;而对照组在宫腔积血及产后出血量均明显高于观察组(P<0.05)。两组新生儿体质量、死胎发生率及早期新生儿死亡比较差异无统计学意义,而观察组新生儿窒息率明显低于对照组(P<0.05)。分析原因,后壁胎盘早剥对母婴的不良预后结局可能与其诊断率有关,因后壁胎盘发生剥离时临床症状不典型,延误患者就诊时间或漏诊或误诊。对于轻度剥离的患者,超声诊断及胎心监护异常率低,在临床上不易诊断,从而延误最佳的治疗时间,病情进一步发展较重时,已引起严重的并发症[5]。
总之,前壁胎盘发生胎盘早剥因临床症状典型、超声检查更易发现,因而能早诊断、早治疗,对于母婴的预后影响较小。而后壁胎盘发生剥离时临床症状不典型,或出现临床表现时已引起严重的并发症,影响母婴预后。因此临床工作中应做到早发现,早诊断,积极处理,改善母婴预后。
