麻杏石甘汤加减方联合西医治疗普通型新型冠状病毒肺炎的疗效观察
2020-09-15张宁屈云飞靳云洲秦超牛晓昶胡彦君方伟张俭荣通讯作者
张宁 屈云飞 靳云洲 秦超 牛晓昶 胡彦君 方伟 张俭荣(通讯作者)
(1 重庆大学附属三峡医院全科医学科 重庆 404000)
(2 重庆大学附属三峡医院心脏大血管外科 重庆 404000)
(3 重庆大学附属三峡医院中医内科 重庆 404000)
(4 重庆大学附属三峡医院检验科 重庆 404000)
(5 重庆大学附属三峡医院药学部 重庆 404000)
2019 年12 月在武汉发生一种新型冠状病毒(severe acute respiratory syndrome coronavirus 2,SARS-CoV-2)感染引起的病例,国家卫生健康委员会和WHO 分别将疾病命名为“新型冠状病毒肺炎”和Coronavirus Disease 2019(COVID-19)[1]。COVID-19 最常见的临床症状有发热、干咳、乏力[2]等。COVID-19 具有强烈的传染性和流行性[3],属于中医“瘟疫”范畴,病位属肺,命名为“肺瘟”。目前抗SARS-CoV-2 特效药尚处研究阶段,COVID-19 患者中轻症患者占大多数[4],加快轻症患者治愈、减少其向重症发展是防疫重要任务之一。我院为重庆市新型冠状病毒肺炎定点救治医院之一,已成功治愈200 余例COVID-19 患者,治疗过程中,我们发现中药“麻杏石甘汤加减方”联合西医治疗COVID-19 患者症状改善明显。因此,对中药“麻杏石甘汤加减方”联合西医治疗普通型COVID-19 患者临床疗效进行评价。现将结果报道如下。
1.资料与方法
1.1 研究对象及分组
纳入2020 年2 月1—3 月5 日在我院救治的普通型新型冠状病毒肺炎120 例患者,按治疗方法的不同分为联合组和西医组。本研究符合人体试验伦理学标准,并取得我院医学伦理委员会的批准。将120 例患者分为两组。联合组90 例、西医组30 例。两组患者在年龄、性别、体重指数(BMI)、合并基础疾病(高血压、冠心病、糖尿病、脑梗死)等一般资料对比,无显著差异(P>0.05),有可比性,见表1。
1.2 诊断标准
符合《新型冠状病毒感染的肺炎诊疗方案(试行第四版)》诊断标准[2],经呼吸道分泌物或血液标本进行实时荧光RT-PCR检测核酸阳性的患者。
1.3 纳入标准
①年龄在18 周岁以上,符合COVID-19 诊断标准的普通型住院患者。
1.4 排除标准
①重型、危重型COVID-19 患者;②疑似病例;③任何其他慢性呼吸道疾病、呼吸系统细菌感染等其他影响临床试验评估的呼吸道疾病;④伴有先天性呼吸道畸形、肺发育异常、先天性心脏病、严重的原发性免疫缺陷病、获得性免疫缺陷综合征等基础疾病;⑤拒绝参加本研究者。
1.6 治疗方法
①西医治疗:参照2020 年1 月28 日,国家卫健委办公厅下发《新型冠状病毒感染的肺炎诊疗方案(试行第四版)》方案进行抗病毒西药、抗菌药物及营养支持治疗等常规治疗。②中药治疗:基本药方为“麻杏甘石汤”:生石膏30g,麻黄10g,桔梗15g,枇杷叶12g,杏仁12g,白术10g,茯苓10g,川贝母9g,黄芩9g,桑白皮9g,炙甘草6g。按主证变化不同加减加减:痰多者加鱼腥草20g、瓜蒌20g;肺阴虚者加鲜竹沥10g、沙参10g;肺气虚者加黄芪30g;肺热者加大青叶20g、紫草15g。以上均常规煎药,每剂煎取200mL,分早、晚2 次口服。③联合组采用中药“麻杏石甘汤加减方”+西医治疗。西医组采用西医治疗。④治疗终点,体温恢复正常3 d 以上,呼吸道症状明显好转,肺部影像学显示炎症明显吸收,连续2 次呼吸道病原核酸检测阴性(采样时间至少间隔1d),可解除隔离出院。
1.6 观察指标
120 例患者的入院时、入院后1、3、5 天及出院当天肌酸激酶同工酶(CK-MB)、谷丙转氨酶(ALT)、谷草转氨酶(AST)、肌酐(Scr)、C 反应蛋白(CRP)、淋巴细胞CD4+T、CD8+T、IL-6、IL-10 等生化指标;新型冠状病毒核酸转阴时间(以最后一次检测时间为标准)、发热时间、轻症转重症的比例、住院天数及住院费用。
1.7 统计学方法
数据采用SPSS22.0统计学软件分析处理,计数资料采用率(%)表示,行χ2检验,计量资料用均数±标准差(±s)表示,行t检验,P<0.05 为差异有统计学意义。
2.结果
2.1 患者一般资料
两组患者在年龄、性别、体重指数(BMI)、合并基础疾病(高血压、冠心病、糖尿病、脑梗死)、入院时生命体征(体温、心率、呼吸)等一般资料统计均无统计学差异(P>0.05),入院时两组患者临床常见症状(发热、咳嗽及乏力)的例数无统计学差异(P>0.05),见表1。
表1 两组患者一般资料(±s)

表1 两组患者一般资料(±s)
2.2 实验室指标
联合组患者CD4+T、CD8+T 细胞在治疗5 天后和出院当天较入院时显著增加,I L-6 及C R P 均在治疗5 天后和出院当天较入院时显著降低,差异有统计学意义(P<0.05);西医组C D4+T、C D8+T 细胞、I L-6 及C R P 仅在出院当天较入院时有显著变化(P<0.05);两组间I L-6、I L-10 及C R P 在入院时、入院后1、3、5d 及出院当天等各相应时间点比较均无统计学差异(P>0.05);联合组C D4+T 细胞较西医组在入院后5 天及出院当天显著增加,差异有统计学意义(P<0.05);两组的IL-10 在入院时、入院后1、3、5 天及出院当天各时间点均无统计学差异(P>0.05),见表2。
表2 两组CD4+T、CD8+T 细胞、IL-6、IL-10 及CRP 水平(±s)
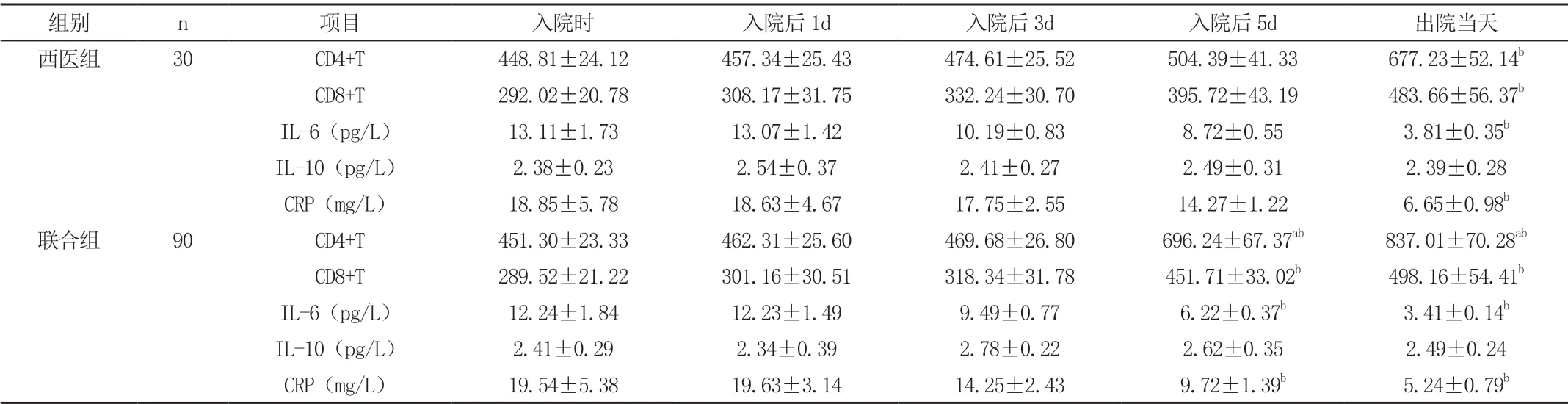
表2 两组CD4+T、CD8+T 细胞、IL-6、IL-10 及CRP 水平(±s)
a 表示和西药组比P <0.05,b 表示组内较入院时比P <0.05
组别 n 项目 入院时 入院后1d 入院后3d 入院后5d 出院当天西医组 30 CD4+T 448.81±24.12 457.34±25.43 474.61±25.52 504.39±41.33 677.23±52.14b CD8+T 292.02±20.78 308.17±31.75 332.24±30.70 395.72±43.19 483.66±56.37b IL-6(pg/L) 13.11±1.73 13.07±1.42 10.19±0.83 8.72±0.55 3.81±0.35b IL-10(pg/L) 2.38±0.23 2.54±0.37 2.41±0.27 2.49±0.31 2.39±0.28 CRP(mg/L) 18.85±5.78 18.63±4.67 17.75±2.55 14.27±1.22 6.65±0.98b联合组 90 CD4+T 451.30±23.33 462.31±25.60 469.68±26.80 696.24±67.37ab 837.01±70.28ab CD8+T 289.52±21.22 301.16±30.51 318.34±31.78 451.71±33.02b 498.16±54.41b IL-6(pg/L) 12.24±1.84 12.23±1.49 9.49±0.77 6.22±0.37b 3.41±0.14b IL-10(pg/L) 2.41±0.29 2.34±0.39 2.78±0.22 2.62±0.35 2.49±0.24 CRP(mg/L) 19.54±5.38 19.63±3.14 14.25±2.43 9.72±1.39b 5.24±0.79b
2.3 两组CK-MB、ALT、AST、Scr 指标比较
两组患者在入院时、入院后1、3、5 天后及出院当天的CKMB、ALT、AST、Scr 均无统计学差异(P>0.05)。且两组间同一时间点CK-MB、ALT、AST、Scr 比较也无统计学差异(P>0.05)。见表3。
表3 两组患者CK-MB、ALT、AST 及Scr 结果(±s)
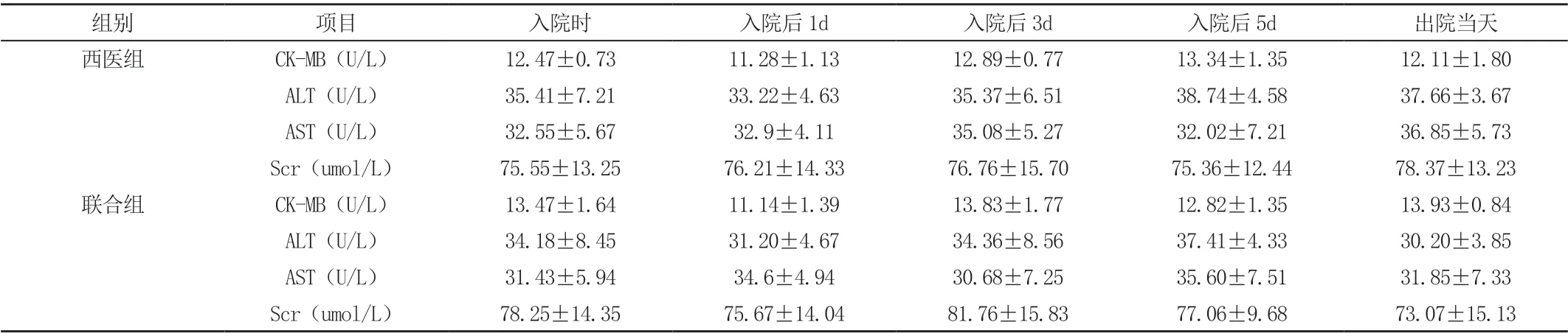
表3 两组患者CK-MB、ALT、AST 及Scr 结果(±s)
组别 项目 入院时 入院后1d 入院后3d 入院后5d 出院当天西医组 CK-MB(U/L) 12.47±0.73 11.28±1.13 12.89±0.77 13.34±1.35 12.11±1.80 ALT(U/L) 35.41±7.21 33.22±4.63 35.37±6.51 38.74±4.58 37.66±3.67 AST(U/L) 32.55±5.67 32.9±4.11 35.08±5.27 32.02±7.21 36.85±5.73 Scr(umol/L) 75.55±13.25 76.21±14.33 76.76±15.70 75.36±12.44 78.37±13.23联合组 CK-MB(U/L) 13.47±1.64 11.14±1.39 13.83±1.77 12.82±1.35 13.93±0.84 ALT(U/L) 34.18±8.45 31.20±4.67 34.36±8.56 37.41±4.33 30.20±3.85 AST(U/L) 31.43±5.94 34.6±4.94 30.68±7.25 35.60±7.51 31.85±7.33 Scr(umol/L) 78.25±14.35 75.67±14.04 81.76±15.83 77.06±9.68 73.07±15.13
2.4 主要症状消失时间、病毒核酸转阴时间、轻症转重症的比例、住院天数
联合组患者咳嗽平均消失时间(6.01±1.56)d、乏力平均消失时间(6.90±1.88)d、新型冠状病毒核酸转阴时间(6.93±3.19)d、住院时间(9.67±2.12)d;西医组患者咳嗽平均消失时间(7.46±1.98)d、乏力平均消失时间(8.89±1.54)d、新型冠状病毒核酸转阴时间(10.83±2.32)d、住院时间(12.52±2.24)d;两组比较有统计学差异(P<0.05);但两组患者发热缓解时间及转重症比例无统计学差异(P>0.05),见表4。
表4 两组COVID-19 普通型患者预后相关指标统计(±s,天)

表4 两组COVID-19 普通型患者预后相关指标统计(±s,天)
a 表示于对照组比P <0.05
3.讨论
国家卫生健康委员会印发的最新版《新型冠状病毒肺炎诊疗方案(试行第六版)》推荐中西医结合的策略来治疗新型冠状病毒肺炎[5]。中医药在防治新冠肺炎需根据不同气候、不同地区、不同人群辨证治疗[6]。南方地区多湿,新冠肺炎治疗处方以解毒、行气、化湿为主,新冠肺炎的救治还应注重不同体质的差异,需依据患者年龄、性别、基础病等具体情况不同辨证加减用药。我们前期回顾性分析中药“麻杏石甘汤加减方”联合西医治疗新冠肺炎40 例患者发现,其疗效肯定,且根据新冠专家组指导意见,我院新冠患者大部分采用中药“麻杏石甘汤加减方”联合西医治疗,从疾病治疗实际出发考虑,故分组采取3 ∶1 进行配比研究。
有研究[7]发现淋巴细胞总数的大幅减少表明2019-nCoV消耗免疫细胞并抑制了人体的细胞免疫功能。T 淋巴细胞的损伤可能是导致患者病情恶化的重要因素。我们发现约有1/2 的COVID-19 患者的淋巴细胞总数减少,可能与SARS-CoV-2 感染引起免疫功能降低有关。联合组CD4+T、CD8+T 细胞在治疗5 天后和出院当天较入院时显著增加,且CD4+T 细胞较西医组在入院后5 天及出院当天增加显著,差异有统计学意义(P<0.05),而西医组CD4+T、CD8+T 细胞仅在出院当天较入院时有显著增加(P<0.05),提示麻杏石甘汤有可能通过提高机体淋巴细胞免疫机制,促进疾病的康复。病毒除了可促使免疫细胞产生免疫反应外,也可直接导致肺内皮细胞损伤,并刺激肺内皮细胞产生大量炎性因子[8]。研究表明,IL-6 与SARS 患者的肺部炎症和广泛的肺组织损伤程度呈正相关[9]。IL-6 由TNF 和IL-1β 刺激产生,检测其外周血浓度可用于评估患者全身炎症反应的强度[10]。监测COVID-19 患者血清中IL-6 表达水平可能有助于预测新冠肺炎的严重程度和预后。Th2 细胞分泌的细胞因子IL-10 水平增加,可抑制炎症反应。我们发现联合组患者的IL-6 及CRP 在治疗5天后和出院当天较入院时显著降低(P<0.05),西医组仅在出院当天较入院时有显著变下降(P<0.05),炎症因子下降时间较联合组迟,提示中药在治疗过程中可能有促驱毒消炎作用。两组IL-10 治疗前后平均均在正常水平,未出现细胞因子风暴,患者病情较稳定。
我们的研究结果显示,中药“麻杏石甘汤加减方”联合西医较单纯西医治疗可显著缩短咳嗽及乏力消失时间,且可显著缩短平均新型冠状病毒核酸转阴时间、住院时间及降低住院费用,且整个治疗过程中未出现心肌、肝肾功能的损害,且无死亡病例,体现了联合中药治疗的药物安全性。西医组转重症率为6.67%,联合组转重症率为1.11%,提示联合组可能有降低普通型新型冠状转为重症。但两组转重症率无统计学差异,考虑本研究样本量较小,随着样本量增大,可能两组在转重症率上会有统计学差异。药理研究证实,麻杏石甘汤具有抑制病毒、宣肺泄热、镇咳、祛痰、解热,抗炎,抗过敏,改善血液循环,增强免疫功能等作用[11],我们的研究结果及前期40 例COVID-19 普通型患者临床分析进一步提示,“麻杏石甘汤加减方”联合西医方案在我院新型冠状病毒肺炎救治中促进病情恢复,改善临床常见症状,缩短住院时间,安全可靠,无明显不良反应,值得临床借鉴。
由于本研究主要针对COVID-19 普通型患者,缺少对于危重症患者的临床疗效评价,且本研究总样本量较少,缺少多中心、大样本的随机对照研究,中药方剂成分复杂,具体作用机制不明确,麻杏石甘汤治疗病毒性肺炎的深层次作用机理还有待更多的实验研究进一步阐明,为其临床应用提供理论基础。
