腹腔镜与传统手术治疗小儿腹股沟斜疝的效果比较
2020-09-11雷周满
雷周满
(许昌市中心医院 普外科,河南 许昌 461000)
小儿腹股沟斜疝是一种常见的外科疾病,也称小儿疝气,发病过程中会引发腹痛、呕吐和恶心等症状,严重者还能发生嵌顿,嵌顿后肠管不能回纳,易出现肠坏死[1]。胚胎时期腹股沟位置的腹膜鞘状突可以帮助子宫圆韧带的固定和睾丸坠入阴囊,正常发育情况下鞘状突会在小儿出生前逐渐关闭,若小儿出生时鞘状突还未完全关闭,则会存在腔隙,引起输卵管、腹腔内小肠、网膜等进入鞘状突,最终形成疝[2]。因此,鞘状突未闭是造成小儿腹股沟斜疝的主要原因,而因各种因素造成的腹腔内压力升高则是腹股沟斜疝的诱因。腹股沟斜疝患儿中,男性多于女性,且很少有自愈可能,一旦确诊应尽快手术。随着医疗技术的发展,腹腔镜手术被运用于小儿腹股沟斜疝中,和传统手术相比,腹腔镜手术有不损伤重要结构、减轻疼痛等优点。本研究对比分析腹腔镜手术和传统手术治疗小儿腹股沟斜疝的临床效果,以期为该类疾病手术方案的制定提供参考。
1 资料与方法
1.1 一般资料回顾性分析2017年1月至2019年7月许昌市中心医院普外科收治的60例腹股沟斜疝患儿的临床资料,根据手术方法分为A组与B组,各30例,A组接受腹腔镜手术,B组接受传统手术。A组男22例,女8例,年龄(3.5±1.2)岁,手术部位为右侧15例,左侧12例,双侧3例。B组男21例,女9例,年龄(3.9±1.3)岁,手术部位为右侧16例,左侧9例,双侧5例。两组年龄、性别、手术部位比较,差异无统计学意义(P>0.05),具有可比性。本研究经许昌市中心医院医学伦理委员会审核通过,患儿签署知情同意书。
1.2 手术方法
1.2.1A组 接受腹腔镜手术治疗。患儿取平卧位,垫高臀部,采用插管全麻或喉罩,取肚脐下缘行0.5 mm皮肤切口,提起腹壁置入5 mm气腹针,建立二氧化碳气腹,根据患儿年龄维持气腹压在8~11 mmHg(1 mmHg=0.133 kPa),经腹腔镜观察腹内腹股沟区的输精管和精索管的血管情况,同时了解疝环大小、肠管是否水肿和对侧有无隐匿性疝的发生等。若肠管血运情况发生异常,向肠管表面倒上温盐水并穿刺肠系膜,注射10 g·L-1的利多卡因5~10 mL,30 min后观察是否好转;重新建立人工气腹,腹腔镜直视下自内环口上方腹壁进行穿刺,进入腹腔,将术中丝线拉出,退针,将线头牵出和打结,再拉入腹腔,收紧后直视内环口是否结扎正确,挤出疝囊内的气体,于皮下收紧丝线并打结。对怀疑睾丸已经坏死的患儿,在阴囊下方做一切口,观察实际情况,若已坏死,可切除。
1.2.2B组 接受传统手术。患儿取平卧位,对单侧疝患儿在其患侧腹股沟做约2 cm的切口进行手术,根据人体组织结构逐层切开,暴露精索,找到疝囊后解剖游离至疝颈部,临床标志为腹膜外脂肪,见到后缝扎疝颈并对切口进行缝合。对双侧患儿在其腹股沟顺皮纹做约2 cm的横切口进行手术,术中需观察疝内容物、疝囊液体颜色和量、血液供应情况。剪开腹外斜肌腱膜,对于腹腔内容物坏死者,切除坏死物;对于内容物供血情况正常者,纳入腹腔。若患儿睾丸血液情况正常,切除坏死部位,将其牵入阴囊底部。间断缝合腹外斜肌腱膜,确保外环口可容纳小指尖进入后,按人体组织结构逐层关闭切口。
1.3 观察指标
1.3.1手术相关指标 包括术中出血量、手术时间、术后下地活动时间、术后留院观察时间、切口大小。
1.3.2C反应蛋白(C-reaction protein,CRP) 分别于术前和术后采集患儿空腹静脉血,离心分离血清,检测血清CRP水平。
1.3.3并发症 统计患者术后并发症发生情况。
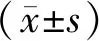
2 结果
2.1 手术指标A组术中出血量、手术时间、切口总长度、术后下地活动时间及留院观察时间均短于B组,差异有统计学意义(P<0.05)。见表1。

表1 两组患儿各项手术指标比较
2.2 血清CRP水平术前两组CRP比较,差异无统计学意义(P>0.05);术后24 h,A组CRP水平低于B组,差异有统计学意义(P<0.05)。见表2。
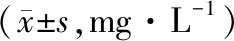
表2 两组手术前后患儿血清CRP水平比较
2.3 并发症A组术后仅1例发生腹胀,发生率为3.33%(1/30);B组术后发生1例切口感染、1例局部血肿、1例阴囊水肿,发生率为10.00%(3/30)。两组术后并发症发生率比较,差异无统计学意义(P=0.612)。
3 讨论
腹股沟斜疝是儿童的一种常见疾病,多发于男性,因腹股沟斜疝的治疗需依靠家长及时发现,所以若小儿无故哭闹不休,应注意是否有疝发生。小儿一旦患病,就会对其健康造成非常严重影响,消化系统临床表现为便秘、体质量下降、腹部坠胀等[3-4]。此外,腹股沟斜疝与生殖系统邻近,疝的压迫会影响其正常发育。小儿斜疝还能引发炎症、肿胀等,造成疝回纳困难、腹部剧痛、肠梗阻等。因此,在小儿腹股沟斜疝确诊时,需采取有效的临床治疗方式。目前,临床上对该病的治疗主要以手术为主,不同手术方式会对患儿机体造成不同程度的损伤。传统手术对疝囊进行高位结扎时,会经过蔓状静脉丛、输精管、精索各层和动脉等组织,操作中不可避免地会破坏其组织结构或对机体造成创伤,该创伤将严重影响患儿康复时间,且会增加二次手术概率。腹腔镜手术在术中通过选取孔状切口和腹腔内部缝合的方法(腹腔镜有放大功能),最大限度减少了因操作带来的损伤,且腹腔镜下可直观了解疝囊周围组织,对选择手术路径和减轻手术创伤有明显效果[5-6],可明显降低术后并发症发生率。传统手术中并发症发生率达2%~4%[7],且难以达到腹腔镜手术中结扎所达到的高位。本研究显示,A组术中出血量、手术时间、切口总长度、术后下地活动时间、留院观察时间都均优于B组,说明腹腔镜手术创伤小、术后恢复快。切口感染、阴囊水肿、腹胀等并发症发生率较低。需指出的是腹腔镜手术因收费略高于传统手术,在基层医院普及率不高,这也是目前腹腔镜手术的局限性。
CRP值是衡量炎症非特异性及机体损伤的指标,与手术中产生的创伤呈正相关关系[8-9]。本研究术后24 h,A组CRP水平低于B组,说明腹腔镜术后炎症反应轻。由于患儿身体发育过程中各个器官和系统尚未完善,身体一旦发生较大创伤,各组织器官应激反应会导致术后感染及疼痛加剧,若采用腹腔镜手术,缩小术中切口总长度,可有效缓解炎症反应,同其他研究结果[10]一致。
综上所述,腹腔镜手术与传统手术相比较,有切口总长度小、术后下地活动时间短、留院观察时间短、恢复速度快、并发症发生率低等优点,是目前治疗小儿腹股沟斜疝的一种较好的手术方式,值得临床推广应用。
