硬膜外腔预注羟乙基淀粉对剖腹产腰硬联合麻醉的影响
2020-09-11刘玲丽何靖郁万友吕洁王琦
刘玲丽 何靖 郁万友 吕洁 王琦
产科的麻醉风险较大,因为其关系到母亲和胎儿的安全。产科麻醉常采用椎管内麻醉,与全身静脉麻醉相比,除了可降低气管插管的失败率和胃内容物反流、误吸的风险外,还能使胎儿娩出后获得较高的1 min和5 min的Apgar评分。临床主要以连续硬膜外麻醉和腰硬联合麻醉为主,而腰硬联合麻醉的优点主要是起效迅速、肌松效果良好[1]。笔者旨在探讨硬膜外腔注入羟乙基淀粉对剖腹产腰硬联合麻醉置管血管损伤及阻滞平面的影响,现报道如下。
1 对象和方法
1.1 对象 选取本院2017年11月至2018年11月采用腰硬联合麻醉行剖腹产手术的180例产妇作为研究对象,年龄19~34岁;均无出血病史,无严重妊娠期并发症,ASA分级玉~域级,均为首次接受剖腹产腰硬联合麻醉;排除椎管内麻醉禁忌证。采用随机数字表法分为3组,每组60例。3组产妇年龄、孕龄、体重、身高和手术时间比较均无统计学差异(均P>0.05),见表1。本研究经本院医学伦理委员会批准,患者或其家属签署知情同意书。

表1 3组产妇术前一般情况的比较
1.2 方法 麻醉前常规禁食8 h、禁饮4 h以上,入手术室后开放静脉通路,先输注复方乳酸钠林格液20 ml/(kg·h),同时监测心电图(ECG)、血压(BP)、呼吸频率(RR)、血氧饱和度(SpO2)、心率(HR)。均采取左侧卧位,穿刺间隙均选择腰3~4水平,用18 G硬膜外针穿刺,以阻力消失法确定穿刺针进入硬膜外腔,硬膜外穿刺成功后插入25 G腰麻针,见脑脊液缓慢流出后向头端注入0.5豫布比卡因1.5 ml,注药时间为15耀20 s,腰麻穿刺注药成功后玉组硬膜外腔置入硬膜外导管前注入130/0.4羟乙基淀粉氯化钠注射液5 ml,域组同法注入130/0.4羟乙基淀粉氯化钠注射液10 ml,芋组腰麻穿刺成功后直接置入硬膜外导管。玉组和域组产妇硬膜外腔注入羟乙基淀粉后保持注射器压缩针栓20 s,使药液充分扩散,然后再置入硬膜外导管。所有产妇硬膜外腔置管深度均为4 cm,通过调整床头的高度使得麻醉平面在手术开始时至少达到胸8水平。当孕妇血压降低幅度大于基础值30豫时加快静脉输液,同时静脉注射麻黄碱5耀10 mg,HR<60次/min时静脉给予阿托品0.5 mg。麻醉操作均由同一位高年资麻醉医生完成。
1.3 观察指标 观察3组产妇硬膜外腔置入的导管是否通畅以及有无误入血管,并于麻醉前(T0)、硬膜外腔置管后 5 min(T1),10 min(T2)和手术结束时(T3)记录患者的平均动脉压(MAP)和HR,同时采用针刺法测定T1、T2和T3时间点感觉阻滞平面的上界。
1.4 统计学处理 采用SPSS 20.0统计软件。计量资料用±s表示,组内比较采用重复测量设计的方差分析,组间比较采用单因素方差分析,两两比较采用LSD-t检验;计数资料组间比较采用字2检验,等级资料比较采用秩和检验。P<0.05为差异有统计学意义。
2 结果
2.1 3组产妇各时点血流动力学指标的比较 3组产妇T0时MAP和HR比较均无统计学差异(均P>0.05)。与T0比较,3组产妇T2时MAP均降低明显,差异均有统计学意义(均P<0.05)。与玉组、芋组比较,域组T2时MAP降低明显(P<0.05);玉组和芋组组间MAP比较差异无统计学意义(P>0.05)。3组HR比较差异无统计学意义(P>0.05)。见表2。
2.2 3组产妇误入血管发生率的比较 玉组误入血管发生率为3.3豫(2/60),域组误入血管发生率为1.6豫(1/60),芋组误入血管发生率为20.0豫(12/60)。芋组误入血管发生率明显高于玉组和域组(均P<0.05),玉组和域组比较无统计学差异(P>0.05)。
2.3 3组产妇注药后各时点感觉阻滞平面上界的比较 与玉、芋组比较,域组感觉阻滞平面在T1和T2时明显较高(P<0.05),玉、芋组感觉阻滞平面比较无统计学差异(P<0.05)。见表3。
3 讨论
由于孕妇妊娠时特殊的生理变化,一部分来自盆腔和下肢的静脉血会因增大子宫的压迫,而通过椎管内静脉回流。因此孕妇的硬膜外腔血管会明显怒张,硬膜外腔间隙明显变窄,增加了麻醉医生在产妇剖腹产麻醉穿刺置管时损伤血管的发生率。硬膜外腔置管一方面是为了在剖腹产腰麻平面控制不好时的一个补充,同时也是满足产妇术后镇痛的需要。如果硬膜外导管放置不当,很容易引起局麻药中毒同时影响产妇术后镇痛的效果[2]。既往有研究发现在硬膜外麻醉置管前通过硬膜外腔注入利多卡因或者0.9豫氯化钠溶液可以有效地预防硬膜外血管损伤[3-5]。
130/0.4羟乙基淀粉氯化钠注射液是新一代淀粉类胶体液,其主要特点是分子量大,黏度高,代谢较慢,而且过敏发生率低,因此常被医生作为容量替代品使用[6]。有报道通过硬膜外腔注射羟乙基淀粉液来预防硬脊膜穿破后头痛[7],其主要作用机制是其进入硬膜外腔后能向着头端、尾端及椎旁扩散,持续提高硬膜外腔的压力,减少脑脊液的丢失。此外,羟乙基淀粉还能进入蛛网膜下腔,增加颅内压,从而减少腰麻后患者头痛的发生率。
也有学者将羟乙基淀粉130/0.4氯化钠注射液注射到大鼠的硬膜外腔,他们发现其对大鼠脊髓和脊神经根影响不大[8]。截至目前,尚未有关于羟乙基淀粉硬膜外注射造成脊髓和神经根损伤的报道。
有研究报道剖腹产腰硬联合麻醉置管前在硬膜外腔注入不同剂量的0.9豫氯化钠溶液能起到预防硬膜外导管置入血管的可能[9-10],但是0.9豫氯化钠溶液在硬膜外腔代谢很快,没办法给硬膜外腔提供一个较长时间的压力,不能预防患者术后头痛的发生。因此笔者选择130/0.4羟乙基淀粉氯化钠注射液分别按5 ml、10 ml注入产妇硬膜外腔,发现这两组血管损伤发生率分别为3.3豫、1.6豫,明显低于常规麻醉组(20.0豫)。其机制可能是在导管置入过程中的阻力主要来自硬膜外腔里面的血管丛和脂肪组织,导管在置入过程中会受到脂肪组织的阻挡而改变方向,还可能会损伤血管丛甚至置入血管。由于羟乙基淀粉在人体的半衰期较长,因此在置管前注入羟乙基淀粉可在硬膜外腔中产生一持续性的压力,对硬膜外腔内血管丛起到挤压的作用,另外,注入的羟乙基淀粉进入硬膜外腔后还能够渗透到蛛网膜下腔,增加颅内压的同时还能降低患者头痛的发生率。而本研究中对于3组试验对象中出现置管误入血管的情况,均采取缓慢退管和用0.9%氯化钠溶液间断冲洗的方法确保回抽没有鲜血。

表2 3组孕妇不同时点的血流动力学指标比较
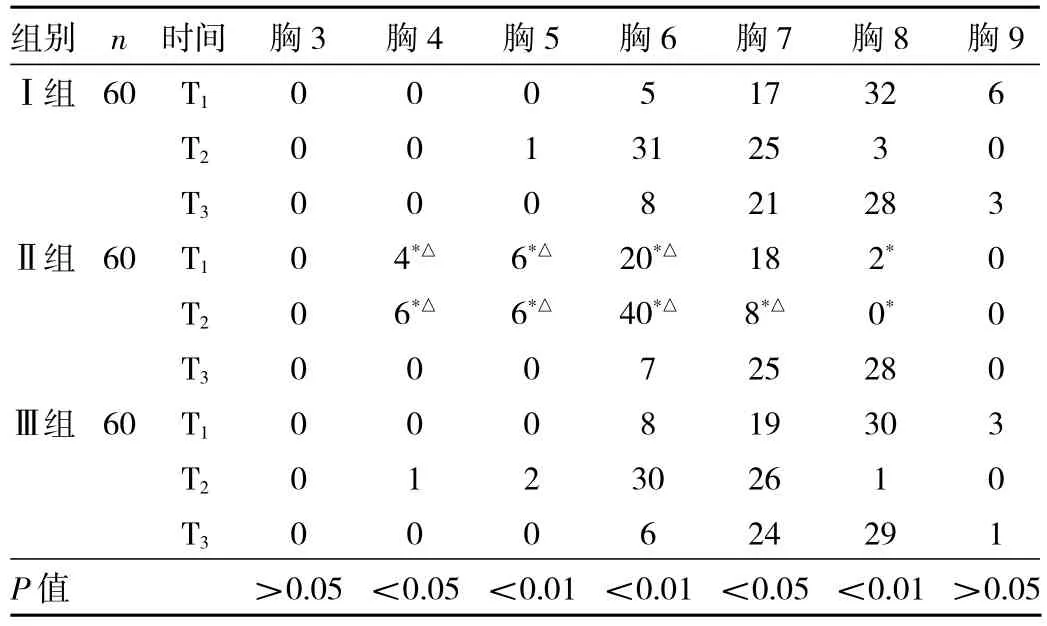
表3 3组孕妇注药后各时点感觉阻滞平面上界的比较(例)
椎管内麻醉后的低血压是剖宫产麻醉最常见的并发症之一。本研究中3组产妇麻醉后低血压发生在硬膜外腔置管后10 min,但是通过麻醉前静脉快速给予产妇一定容量的液体,产妇的血流动力学指标很快得到了稳定[11-12]。本研究发现在置管前注入10 ml 130/0.4羟乙基淀粉氯化钠注射液后,其感觉阻滞平面较高,这可能与预充液的剂量过大,增加了硬膜外腔压力,挤压硬脊膜,导致蛛网膜下腔的压力增加,促使局麻药向头端扩散有关,因此麻醉平面比较容易扩散,产妇自身的代偿能力减弱,也易发生明显的低血压[13-14]。硬膜外预充5 ml130/0.4羟乙基淀粉氯化钠注射液较为合适。本研究中3组产妇的HR比较无统计学差异,这主要与胸交感神经位置较高有关。
综上所述,硬膜外腔注入130/0.4羟乙基淀粉氯化钠注射液5 ml有利于剖腹产腰硬联合麻醉的置管,能降低导管误入血管的发生率,同时不影响腰硬联合麻醉的效果。
