合肥市城区学龄前儿童超重和肥胖的流行病学调查及影响因素分析
2020-09-11殷刚柱李卫东李梦月伍晓艳陶芳标
殷刚柱 李卫东 郭 锋 李梦月 伍晓艳 丁 鹏 陶芳标
儿童的超重和肥胖发生率在全球呈不断上升趋势,且已成为世界性的公共卫生问题[1,2]。肥胖不仅严重影响儿童体格、行为和心理的发育与健康,而且是糖尿病、高血压等成人疾病的独立危险因素[3-4]。儿童发生肥胖的关键期为婴幼儿期、学龄前期和青春期[5]。学龄前期是儿童脂肪的重聚期,3~6岁是预防肥胖的关键期[6]。国内有关研究[7]显示,学龄前儿童超重、肥胖检出率较高并呈增长趋势。为了解合肥市学龄前儿童超重和肥胖的发生情况及影响因素,制定有效的干预措施,本文对合肥市学龄前儿童超重和肥胖情况进行问卷和体格测量调查研究。
1 对象与方法
1.1 研究对象 依据地理分布、办学性质、经济情况,采用分层抽样方法,在合肥市4个主要行政区域(蜀山区、庐阳区、包河区和瑶海区)选择有一定规模和条件(幼儿园儿童200名以上、每所幼儿园的小班、中班、大班儿童数相当)的11所幼托机构3~6岁儿童共2 768名为调查对象,调查对象的监护人对本研究内容知情同意。
1.2 方法 采用安徽医科大学公共卫生学院自编的《学龄前儿童健康发育调查》[8]问卷收集纳入儿童及其父母的人口学变量、当前健康状况、饮食行为等情况。依据国家《儿童营养性疾病管理技术规范》[9]中超重和肥胖的标准,筛选超重和肥胖儿童,通过单因素分析引起儿童超重、肥胖的可能影响因素,将可能影响因素纳入logistic回归分析引起儿童超重、肥胖的影响因素。
1.2.1 调查方法 调查问卷由经过专业培训的调查人员分发到幼儿园班级并告知儿童监护人问卷填写方法,由儿童监护人带回家让儿童父母填写,调查期间按问卷调查内容测量儿童的身高和体质量(由经过培训的儿童保健人员按照儿童保健技术规范要求测量)。对收回问卷采用三级审核,即先由班级老师审核,通过后再由保健医生审核,最后由项目负责人审核。对问卷填写信息不全或不合要求者进行返回重填或弃用。本次调查共发放问卷2 768份,收回问卷2 768份,剔除信息不全及不符合逻辑无效问卷,有效问卷2 755份,有效率99.5%。本研究获得安徽医科大学伦理委员会批准。
1.2.2 观察指标 本研究涉及的潜在混杂变量包括儿童的年龄、性别、居住地(市区/非市区)、 是否独生子以及父母文化程度(分初中及以下、高中/中专、大专、本科及以上四类)。父母体型由父母报告,分析时将很瘦、偏瘦合并为偏瘦,偏胖、很胖合并为偏胖。本研究对于家庭经济状况的调查没有直接询问人均月收入或其区间,而是由父母报告其家庭经济条件与当地平均水平相比属于哪一类,包括较好、中等和较差。饮食行为:包括儿童进餐是否独立、是否挑食、进餐时心情、吃饭时间、喜欢的口味和荤素比例共6项,由家长根据儿童的实际情况替儿童在表中填写。
1.2.3 质量控制 经统一培训过的调查员在调查现场对问卷进行发放和回收,对填好的调查问卷及时认真地进行逻辑检错并纠正。问卷由专业人员进行录入,通过自查、抽查和交叉比对等方式确保录入准确性。
1.3 统计学方法 采用SPSS 23.0进行统计分析。计数资料以百分比表示,采用χ2检验;以P<0.05为差异有统计学意义。
2 结果
2.1 儿童超重和肥胖发生情况 统计分析2 755份有效问卷,结果显示超重儿童254人(男童141人、女童113人),超重发生率为9.22%;肥胖儿童136人(男童99人、女童37人),肥胖发生率为4.94%,超重和肥胖发生率为14.20%;男、女童超重发生率分别为5.11%和4.10%,男、女童肥胖发生率分别为3.59%和1.34%。
2.2 儿童超重和肥胖的单因素分析 超重和肥胖儿童在性别、年龄、经济状况、出生体质量、分娩方式、父母体型以及饮食行为等方面与正常体质量儿童比较,差异均有统计学意义(P<0.05)。见表1。

表1 儿童超重和肥胖的单因素分析[例(%)]
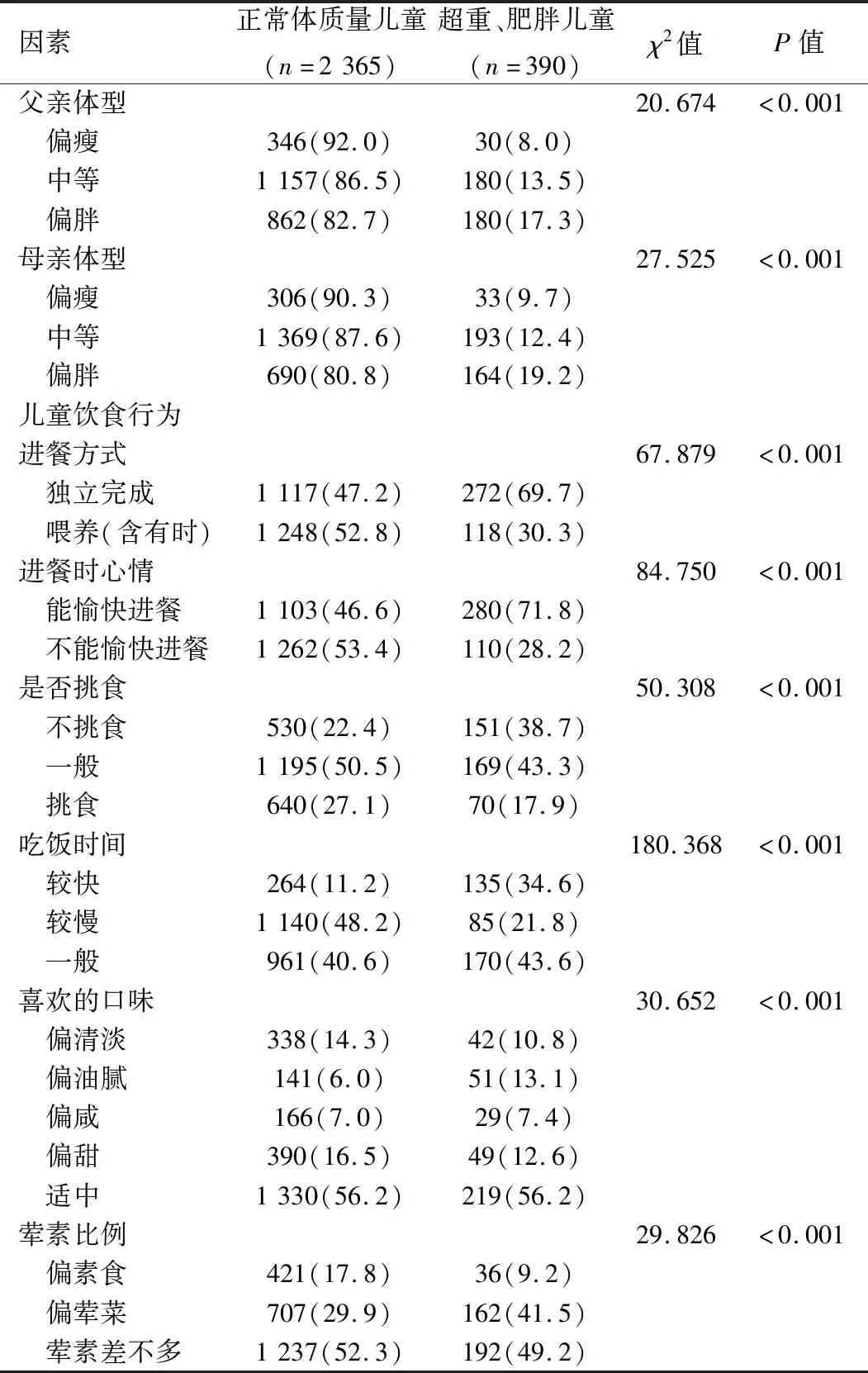
续表1
2.3 超重和肥胖发生的logistic回归分析 将超重和肥胖作为因变量,将单因素分析中差异有统计学意义的指标作为自变量(赋值见表2)。结果显示,儿童超重和肥胖的危险因素包括男童(OR=1.35)、剖宫产(OR=1.30)、父母体型偏胖(父、母亲:OR=2.27、1.83)、饮食口味偏油腻(OR=1.79)及偏荤菜(OR=1.98)(P均<0.05);发生超重和肥胖的保护因素包括经济状况较差(OR=0.46)、喂养(OR=0.68)、不能愉快进餐(OR=0.62)、一般挑食(OR=0.72)、吃饭速度较慢或一般(OR=0.29、0.52) (P均<0.05)。见表3。
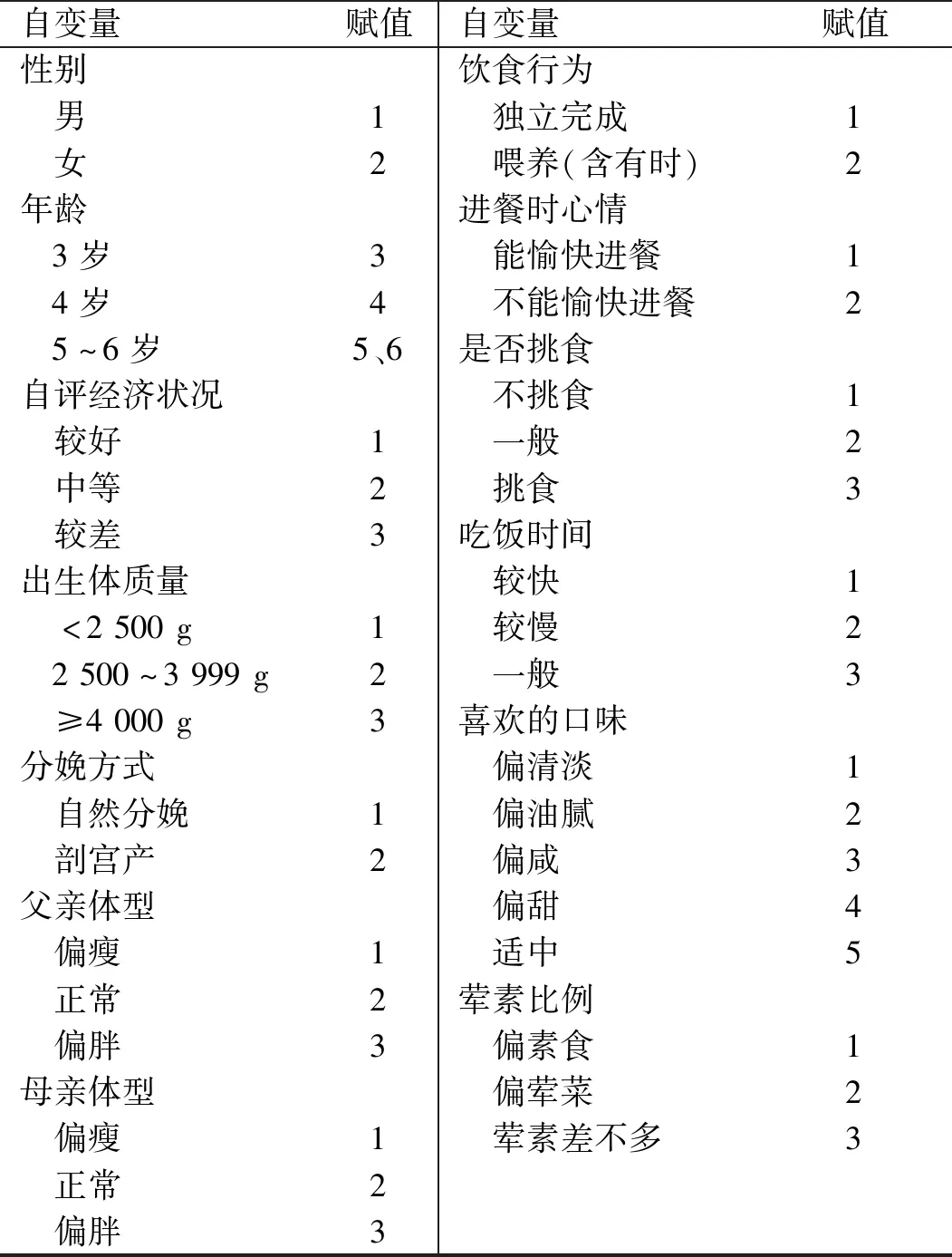
表2 自变量赋值表
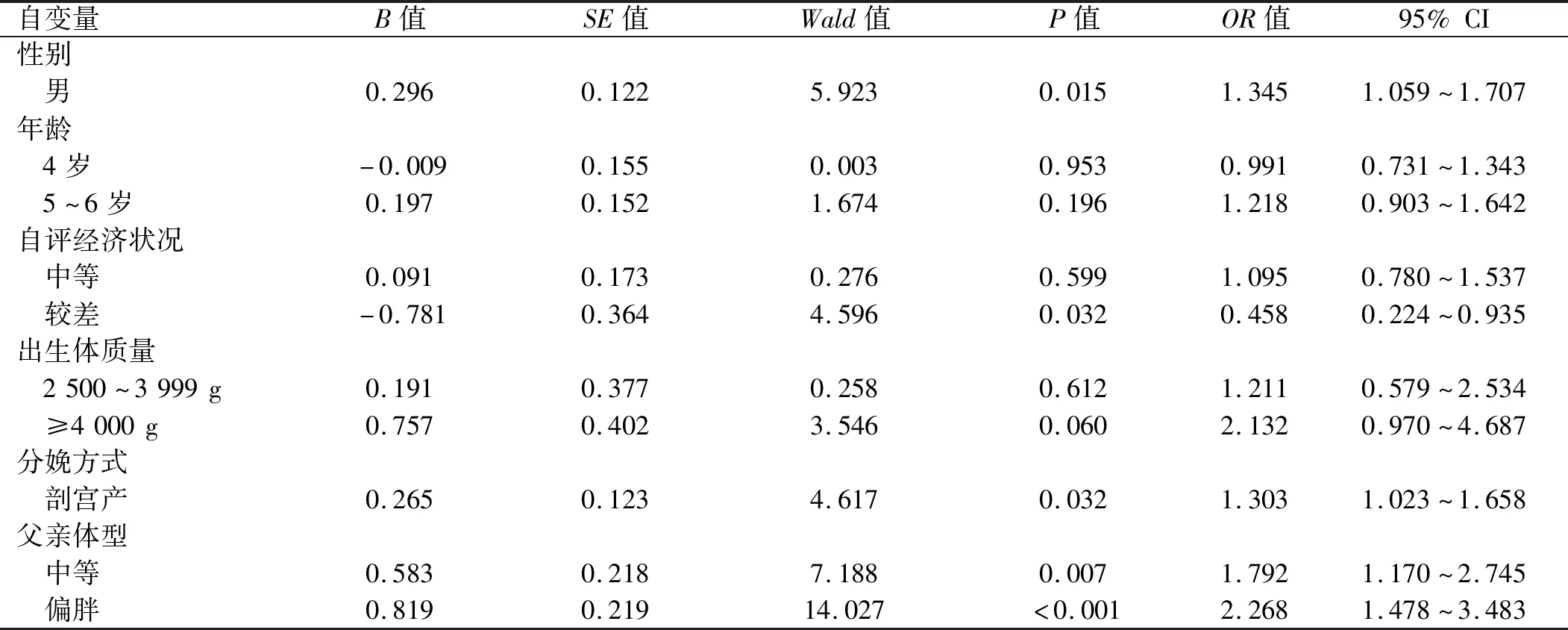
表3 儿童超重和肥胖的logistic回归分析

续表3
3 讨论
3.1 合肥市学龄前儿童超重和肥胖情况 本次调查合肥市学龄前儿童超重发生率为9.22%,肥胖发生率为4.94%,超重和肥胖的发生率为14.20%。合肥市学龄前儿童肥胖发生率低于王文媛等[10]报道青岛市的7.51%和陈晶等[11]报道厦门市的7.40%,超重和肥胖发生率也低于王付曼等[7]报道的我国部分城市学龄前儿童12.22%和10.38%,高于我国9个城市0~7岁儿童超重、肥胖的检出率9.44%(超重6.25%、肥胖3.91%)[12]。合肥市学龄前儿童超重、肥胖发生率仍然处于较高水平,形势不容乐观。
3.2 超重和肥胖的影响因素
3.2.1 性别因素 本研究logistic回归分析显示,男童超重和肥胖风险高于女童,与国内其他研究[6,11,13]结果一致。男童和女童超重、肥胖发生率的差异,可能与我国传统重男轻女思想、社会对体型偏好、家长对子女性别的价值取向等多种因素的影响有关。多数家长对儿童肥胖的认知存在偏差,他们并不认为超重、肥胖的儿童处于超重和肥胖状态,不但不进行饮食行为干预,还可能加强营养;家长对儿童过度期待,认为男童应该长得强壮,加强喂养,女孩应该身材苗条;女童受家长的影响,有意识控制饮食量。另外,社会宣传引导作用,社会各种宣传品、宣传画等,多数为肥胖儿童。因此,在综合干预学龄前儿童肥胖的基础上要考虑性别因素,同时要对家长开展健康教育和正确的、积极的社会宣传。
3.2.2 经济状况、分娩方式和父母体型因素 本研究显示,经济状况较好和中等家庭的儿童容易发生超重、肥胖。家庭经济状况好,食物容易获得,食物品种相对较多,肉类和饮料类食物较多,儿童的选择性大。与自然分娩比较,剖宫产是学龄前儿童发生超重、肥胖的危险因素,这与国内外研究[14-15]结果一致。关于剖宫产与儿童肥胖的发生关系目前尚存在争议,有的学者认为剖宫产为儿童肥胖的危险因素,而其他学者认为缺乏证据证明两者的因果关系[16]。大多数学者认为剖宫产儿童与自然分娩儿童从母体获得肠道菌群定植的时间和种属不同从而造成肥胖的发生[17];有部分学者[16]认为剖宫产可能通过儿童体内炎症因子、免疫和内分泌系统功能导致肥胖的发生,与肠道菌群定植无关。
本研究还提示父母体型偏胖与儿童超重、肥胖的发生密切相关。父母体型偏胖的儿童发生超重、肥胖的风险明显高于父母体型偏瘦的儿童。父母作为儿童日常生活的主要抚育者,其饮食习惯、行为和观念会对儿童的饮食行为、习惯产生潜移默化的影响[18]。儿童超重、肥胖既与遗传有关,又与后天的饮食、运动有关。
3.2.3 饮食行为因素 本研究结果显示,学龄前儿童超重和肥胖的发生与儿童的饮食行为存在密切关系。与独立完成进餐的儿童相比,有时或需要喂养的儿童发生超重、肥胖的风险降低;独立进餐的儿童不受家长的控制,可能存在饮食无节制,过度饮食,导致超重、肥胖。与愉快进餐相比,不能愉快进餐的儿童发生超重、肥胖的风险降低;与不挑食的儿童相比,一般挑食的儿童发生超重、肥胖的风险降低。儿童不能愉快进餐、一般挑食,儿童吃得食物数量和种类相对偏少,虽然降低超重、肥胖发生的风险,但是同时可能存在营养素摄入不足和不均衡,造成营养不良的风险。总体来说儿童的饮食还是需要一个愉快的环境和合理的膳食营养指导,既保障儿童营养均衡,又保证不会发生生长发育偏离。本研究显示,进餐速度较慢和一般是儿童超重、肥胖的保护因素。Zong 等[19]认为进食速度快会造成胃缺乏充盈感,待有饱腹感时往往进食量超过需要量,能量过多的摄入在身体内堆积最终造成肥胖的发生。本研究同时显示口味偏油腻的儿童发生超重、肥胖的风险是偏清淡的1.79倍,偏荤菜的儿童发生超重、肥胖的风险是偏素食的儿童的1.98倍。高能量油荤菜类食物的过多摄入导致能量摄入过多,可以导致儿童超重、肥胖的发生。
肥胖的治疗极其困难,因此早期预防是控制肥胖发生的关键,必须采取综合措施控制学龄前儿童超重和肥胖的发生。由于本次调查采用的部分指标为非量化指标,例如家庭经济条件、父母体型胖瘦、儿童口味、吃饭时间等,调查对象在填报时可能存在主观因素的影响,结果的准确性可能有一定的偏倚,有待今后加以改进。
