小肠恶性间质瘤穿孔被误诊急性阑尾炎1例
2020-09-03张帅张伟伟李刚董晨光张有福
张帅,张伟伟,李刚,董晨光,张有福
(山西省中医药研究院,山西 太原)
1 病历简介
患者女性,46岁,主因“腹部疼痛12小时”于2019年06月20日入山西省中医院。患者入院当天凌晨5时突觉腹部疼痛,以上腹部及右侧腹部为主,呈阵发性,伴恶心、呕吐胃内容物,体温最高38.6℃。患者后就诊于某三甲医院,查血常规示:WBC 12.44×109/L,NE% 91.3%;腹部CT示:阑尾炎,阑尾周围、升结肠旁及右肾周围间隙渗出改变及腹腔散在气体影,考虑阑尾穿孔;盆腔积液。腹部彩超示:右肾前内侧脐水平肠壁不规则增厚—结合临床;腹腔内肠管积气明显;肝、胆、胰、脾、双肾未见异常。考虑阑尾炎伴穿孔并予以禁食、抗炎治疗至下午5时,症状无缓解遂入我院。入院见:神志清楚,表情痛苦,不欲饮食,腹胀,腹痛,疼痛以右侧腹部为著,自疼痛发作以来无排气、无大便,小便正常。查体:腹部平坦,全腹压痛阳性,疼痛以脐区右侧与右腹外侧区为著,位置较麦氏点高,且反跳痛可引出,肝区脾区无明显叩痛,叩诊腹部呈鼓音,肠鸣音听诊弱。入院查血常规示:WBC 12.0×109/L,NE% 91.3%;凝血功能示:PT 14.1S,PT% 74.0%,INR 1.31,DD 388.0ug/L;白蛋白:37.4g/L;钾:3.45mmol/L;转氨酶、胆红素及肾功能水平正常。入院后对院外腹部盆腔CT进行再解读,经我院放射科会诊讨论后发现右肾前腹腔内小肠肠壁增厚,周围可见少量游离气体,肝脏可见有两处结节,考虑消化道穿孔,同时不排除肠道肿瘤伴肝转移可能性。术前诊断:(1)小肠占位 消化道穿孔?肝脏MT?(2)阑尾炎?周围脓肿形成?(3)全身炎症反应综合征(systemic inflammatory response syndrome,SIRS)。遂拟急诊行腹腔镜探查手术。术前严密观察病情,监测生命体征,予以禁饮食、胃肠减压、头孢三代抗生素抗炎等治疗。于晚11时行急诊腹腔镜探查术。术中见:腹腔大量黄绿色脓性积液,以右肝上前间隙及升结肠旁沟为甚,阑尾区探查未见明显炎症表现,右侧腹部中部大网膜包裹小肠,部分小肠扩张,肝脏VI脏面可见一黄白色结节,质地较硬,直径约2cm。吸引器吸除腹腔及盆腔内积液后,探查包裹处,小肠肿物位于小肠中段,向后腹膜肾前脂肪囊方向破出,可见明确突破浆膜的肿物,大小约7×5×4厘米,颜色深红,形态不规则,已突破浆膜层,近后腹膜处一约直径1cm穿孔,与后腹膜粘连紧密。于脐上取长约5cm纵行切口,依次切开腹壁各层次结构入腹,以切口保护器牵开固定;提出病变小肠,行病灶处小肠部分切除及小肠侧侧吻合术,切除范围两端距肿瘤边缘5cm;充分冲洗腹腔后留置引流,逐层关闭切口。术后病理结果提示小肠恶性胃肠道间质瘤,核分裂约7个/50HPF,肿物大小约7×5.5×3.5cm,切缘未见病变。患者术后经对症治疗后,无肠瘘、血肿、积液、继发感染等并发症出现,顺利出院。
2 讨论
GIST是指一种非来源于上皮、平滑肌及神经组织的消化道肿瘤,在1983年由Mazur和Clark首次提出。GIST一般来源于胃、小肠、结直肠、大网膜、系膜等多处器官组织。胃间质瘤约占GIST的50~70%,小肠间质瘤约占GIST的20~30%,结直肠间质瘤约占GIST的10~20%,食道间质瘤约占GIST的0~6%,网膜及系膜间质瘤较少见。其中,恶性GIST约占总GIST的20~30%。GIST的恶性评价指标包括消化道粘膜的侵犯程度,核分裂数,肿瘤细胞密集程度,瘤体的大小,是否存在出血坏死、邻近器官的侵犯及远处转移等。其中,决定GIST生物学性质最主要的指标为肿瘤的大小和核分裂象[1]。急腹症是指需要早期诊断治疗且以腹部疼痛为主要表现的腹部疾病的统称。急腹症发病急,进展快,病情重,且发病原因复杂多样。一般包括急性胆囊炎、阑尾炎、胰腺炎、胆管炎等炎症疾病;溃疡、肿瘤等因素引起的胃肠道穿孔;急性肠梗阻、胆道梗阻等梗阻性疾病;肠系膜栓塞、绞窄性肠梗阻等血运障碍疾病。小肠恶性间质瘤在外科急腹症中相对少见,且缺乏特异性临床症状体征,容易被误诊[2-3]。
小肠间质瘤在临床中潜伏期较长,早期症状多不明显。后期瘤体生长占位及出血而表现出肠道梗阻及便血症状。消化道道穿孔后常表现为全腹压痛[4]。本次病例由于疼痛位置靠近右下腹,伴发热,恶心,呕吐,首诊误诊为急性阑尾炎;入院后再次查体,发现患者腹痛及反跳痛最剧烈处较一般阑尾炎压痛点偏上,且患者腹痛一出现即表现为上腹部及右侧腹部外侧区疼痛,非转移性右下腹痛。同时,患者近期无不洁饮食及服用非甾体类抗炎药等易致消化道出血药物历史,既往无消化道溃疡病史。结合腹部影像资料,对首诊诊断提出质疑。手术结果证实为右侧中腹部小肠间质瘤穿孔,穿孔处靠近后腹膜,被网膜局限包裹。
影像学检查在小肠间质瘤穿孔的诊断中具有重要意义。腹部立位平片可以较好的发现肠道穿孔易引起的腹腔游离气体,但对于穿孔位置的定位效果较差。腹部多层螺旋CT对小肠恶性间质瘤穿孔的早期定位识别、危险程度评价、与其他急腹症和肠道肿瘤的鉴别以及转移灶发现和远期评估具有重要价值。其能够较好的发现增厚肠壁,同时对肠壁厚度、肿瘤形态、大小、密度、血供及与周围组织关系做以分析,同时能够对小肠间质瘤与小肠腺瘤、腺癌及淋巴癌进行初步的鉴别。但多层螺旋CT虽然能够总体定位间质瘤位置,但对于穿孔直径长度、方向的定位分析仍有局限性[5]。

影像学图片
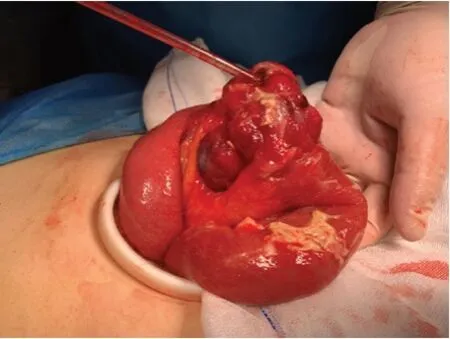
手术图片
小肠恶性间质瘤穿孔常以腹痛为首发症状,同时由于肠内容物漏入腹腔,易引起腹膜刺激征,造成全腹部压痛,同时引起腹腔感染,感染毒素入血引起菌血症、SIRS甚至引发感染性休克。因此,应及早确诊并行手术治疗。相对于传统剖腹探查,腹腔镜视野下探查不仅可以更好地探查发现病灶,进行处理,同时其创伤小、切口污染几率降低,并发症少,术后恢复更快;即使需要中转开腹,先行腔镜探查也有助于选择手术切口位置及长度,从而减少不必要的创伤[6]。小肠间质瘤一旦确诊,即应行手术切除治疗,小肠间质瘤较少发生淋巴转移,但血行转移至肝脏等其远处他器官几率较高。本次手术前后发现肝脏两处结节,但因患者肿瘤穿孔,一般情况差,感染重,病情急,为不再加重感染程度及对机体损伤,未行肝脏肿物活检。小肠恶性间质瘤患者术后仍需继续口服甲磺酸伊马替尼以抑制肿瘤增殖及减少复发几率[7]。
