全麻复合硬膜外麻醉对老年胃癌根治术患者术后苏醒、认知功能及应激反应的影响
2020-08-27褚艳萍吴鹤芬
褚艳萍 吴鹤芬
(1湖州市第三人民医院麻醉科,浙江 湖州 313000;2湖州市中心医院麻醉科)
胃癌是常见的一种恶性肿瘤,目前胃癌根治术是其主要手段,但由于手术过程较长且创伤较大,故而对麻醉有更高的要求,如麻醉药物选择、麻醉方式及麻醉维持等〔1,2〕。全麻是胃癌根治术主要手段,但其效果并不十分理想,且术后苏醒期躁动和术后认知功能障碍及发生率较高,对应激反应影响较为明显〔3,4〕。而全麻复合硬膜外麻醉成为腹部手术主要选择,其中硬膜外麻醉可阻断交感神经低级中枢的传导,且可减轻气腹导致的血流动力学改变〔5,6〕。本研究探讨全麻复合硬膜外麻醉对老年胃癌根治术患者术后苏醒、认知功能及应激反应的影响。
1 资料与方法
1.1研究对象 选择湖州市第三人民医院于2017年1月至2018年12月收治的老年胃癌根治术患者82例,采用随机数字表法将其分为观察组与对照组。观察组41例,男23例,女18例;年龄65~76〔平均(71.04±3.54)〕岁;平均体重(59.83±6.75)kg;美国麻醉医师协会(ASA)分级:Ⅰ级24例,Ⅱ级17例。对照组41例,男24例,女17例;年龄66~79〔平均(71.53±3.76)〕岁;平均体重(60.32±5.46)岁;ASA分级:Ⅰ级25例,Ⅱ级16例。两组基线资料比较无统计学差异(P>0.05)。
1.2纳入标准 ①均行腹腔镜胃癌根治术治疗,且经病理学证实为胃癌;②ASA Ⅰ~Ⅱ级;③术前检查心功能、肾功能、肝功能均正常;④签订知情同意书。
1.3排除标准 ①既往存在腹部手术史;②术前合并肺部感染或呼吸功能不全者;③沟通交流能力差;④精神疾病者;⑤凝血功能异常者;⑥麻醉或手术禁忌者。
1.4方法 两组术前完善各项检查。对照组:采用全麻,具体方法:给予静脉阿托品0.5 mg、0.04 mg/kg咪达唑仑、0.1 mg/kg维库溴铵、4 μg/kg芬太尼、1 mg/kg丙泊酚麻醉诱导,3 min后气管插管,麻醉维持:0.2 mg/(kg·h)瑞芬太尼、3 mg/(kg·h)丙泊酚,给予2 mg维库溴铵间断注射维持肌松。根据术中循环等情况适时调整。观察组:采用全麻复合硬膜外麻醉,于全麻前持续硬膜外麻醉,以T8~9间隙为穿刺点,试验剂量1%利多卡因3 ml,出现麻醉平面后给药10~15 ml的0.5%罗哌卡因,待出现阶段性感觉阻滞后行全麻,方法同对照组。
1.5观察指标 (1)观察两组手术时间、麻醉时间和失血量情况。(2)观察两组术后苏醒时间和躁动评分:①术后苏醒时间主要评价呼吸恢复时间和睁眼时间;②术后躁动评分:以患者能够安静配合为0分,以患者轻度烦躁但能够仍可遵循口头命令为1分,以患者不安静且气管导管、牙垫及不遵循口头命令为2分,以患者试图将引流管拔除且失语下床翻身为2分,若评分2分及以上认为苏醒期躁动。(3)观察两组术前1 d、术后1 d和术后3 d认知功能变化,采用简易精神状态评价量表(MMSE)评价,总分30分,评分越高认知功能越好。(4)观察两组术前1 d和术后1 d应激反应指标,包括皮质醇(COR)、白细胞介素(IL)-6和去甲肾上腺素(NE),分别于术前1 d和术后1 d采集外周静脉血3 ml,分离血清,采用酶联免疫吸附试验测定COR、IL-6和NE水平。(5)观察两组术后并发症。
1.6统计学方法 运用统计学软件SPSS22.0行t及χ2检验。
2 结 果
2.1两组手术时间、麻醉时间和失血量比较 两组手术时间、麻醉时间和失血量比较无明显差异(P>0.05)。见表1。
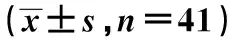
表1 两组手术时间、麻醉时间和失血量比较
2.2两组术后苏醒时间和躁动评分比较 观察组术后呼吸恢复时间和睁眼时间明显快于对照组,且躁动评分明显低于对照组(P<0.05)。见表2。
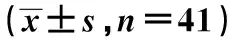
表2 两组术后苏醒时间和躁动评分比较
2.3两组术前1 d、术后1 d和术后3 d MMSE评分比较 两组术前1 d MMSE评分比较无明显差异(P>0.05);两组术后1 d和术后3 d MMSE评分较术前1 d明显降低(P<0.05);观察组术后1 d和术后3 d MMSE评分明显高于对照组(P<0.05)。见表3。

表3 两组术前1 d、术后1 d和术后3 d MMSE评分比较分,n=41)
2.4两组术前1 d和术后1 d应激反应指标水平比较 两组术前1 d血清COR、IL-6和NE水平比较无明显差异(P>0.05);两组术后1 d血清COR、IL-6和NE水平较术前1 d明显升高(P<0.05);观察组术后1 d血清COR、IL-6和NE水平明显低于对照组(P<0.05)。见表4。
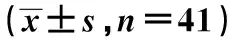
表4 两组术前1 d和术后1 d应激反应指标变化比较
2.5两组并发症比较 观察组并发症明显少于对照组(P<0.05)。见表5。

表5 两组并发症比较(n,n=41)
3 讨 论
全麻主要是通过呼吸道吸入或肌肉、静脉注射麻醉药物进入体内,造成暂时性中枢神经系统抑制的一种麻醉手段,全麻可使反射抑制、肌肉松弛、疼痛消失及神志丧失,且会产生遗忘作用〔8,9〕。全麻具有操作简便特点,但易导致误吸和反流、术中出现躁动及停止给药后苏醒延迟等缺点〔10〕。硬膜外麻醉主要是用于下腹部手术或术后镇痛的一种麻醉手段,又成为硬脊膜外间隙阻滞麻醉,由于硬脊膜外腔不与脑脊液相同,故而该麻醉安全性良好,同时不会出现麻醉平面过高导致窒息,不会引起麻醉后头痛反应〔11〕。全麻复合硬膜外麻醉可明显提高麻醉效果,且可明显降低不良反应〔12〕。本研究发现,全麻复合硬膜外麻醉可明显加快患者术后苏醒及降低苏醒期躁动。 全麻麻醉苏醒期并发苏醒期躁动较为常见,拔管后15 min是高发时间,可能对术后恢复导致严重威胁〔13〕。同时,苏醒期躁动可能导致肢体出现不自主扭动,且导致血压上升、心率加快及手术切口撕裂等〔14〕。本研究表明,全麻复合硬膜外麻醉可缩短术后苏醒时间及降低苏醒期躁动。术后认知功能障碍是常见的一种全麻术后并发症,主要表现为认知功能、社交活动、精神活动及人格等损害性变化〔15,16〕。研究显示,多因素相互影响、协同作用均可能造成术后并发认知功能障碍,且受麻醉方式、手术方案等影响〔17〕。本研究发现,全麻复合硬膜外麻醉对术后认知功能影响较轻。应激反应主要是由于下丘脑-垂体-肾上腺轴激发和控制的,故而监测血液中肾上腺分泌的COR能够直接反映患者应激状态〔18,19〕。NE是肾上腺分泌的一种重要激素,能够直接对应激反应的各项生理过程起调节作用〔20〕。IL-6作为一种促炎因子,不仅受应激因子影响,同时可反映体内应激炎症水平。本研究发现,全麻复合硬膜外麻醉对应激反应影响小。综上,全麻复合硬膜外麻醉可促进老年胃癌根治术术后苏醒恢复,降低苏醒期躁动发生,且对术后认知功能影响小,对应激反应影响小。
