关节镜下同期处理髋关节内和关节外撞击综合征1例并文献复习
2020-08-27黄程军范华全孙加伟郑小龙陈欣杨柳陈光兴
黄程军 范华全 孙加伟 郑小龙 陈欣 杨柳 陈光兴
陆军军医大学第一附属医院关节外科中心(重庆400038)
股骨髋臼撞击综合征(femoroacetabular impinge⁃ment,FAI)是由髋臼边缘和股骨近端的异常接触,引起盂唇和软骨损伤,是髋部疼痛、活动受限和关节受损的原因之一[1]。有报道称56.3%的正常人髋关节符合影像学FAI[2],有髋部症状者甚至80%以上的髋关节符合影像学FAI[3]。坐骨股骨撞击综合征(ischiofemoral im⁃pingement,IFI)是Johnson 在1977 年首次报道的[4]。IFI是一种罕见的髋部疼痛原因,位于腹股沟和/或臀部,并因髋关节的伸展、外展和外旋而加重[5]。有研究者[6]将IFI称作为一种新发现的引起髋关节外疼痛的原因,是由于股骨小转子与坐骨接触引起的,其原因在于二者间隙变窄而对股方肌造成压迫性损伤。当FAI和IFI合并时往往容易引起漏诊和误诊,其治疗也相当棘手。本文总结关节镜下同期处理髋臼股骨撞击综合征合并坐骨股骨撞击综合征的可行性及临床疗效并复习相关文献,以加强对该病的认识。
1 资料与方法
1.1 一般资料
44岁女性,因“左髋部疼痛不适6月余”入院,患者自诉2019 年2 月20 日开始无明显诱因出现左髋关节腹股沟区及臀部后侧疼痛,否认外伤史,否认药物使用史,行走及活动后疼痛加重,休息及镇痛治疗后可缓解,关节活动正常。查体:左侧髋关节周围皮温正常,足背动脉可扪及,左侧腹股沟区压痛(+),前方撞击试验(+),“4”字试验(+),皮肤感觉正常。辅助检查(如图1):骨盆片示坐骨及股骨小转子囊性变,股骨头颈部α角为93.8°。MRI提示:股方肌水肿,坐骨股骨间隙(is⁃chiofemoral space,IFS)=7.9 mm,股方肌间隙(quadra⁃tus femoris space,QFS)=3.5 mm。Harris评分为68分,VAS评分为5分。初步诊断为:Cam型FAI继发盂唇撕裂、IFI。
1.2 手术方法
手术分两步进行,第一步先行关节内撞击的处理。硬膜外麻醉充分后,患者仰卧于骨科牵引床,患侧髋关节伸直、内旋、轻度内收位。牵引程度: 髋关节腔内出现负压透亮区且关节间隙达到8~10 mm。C 臂透视确认髋关节牵开。先确立前外侧入路,30°关节镜监视下避免损伤盂唇,建立前侧入路。香蕉刀及射频(ArthroCare)切开两入路之间的关节囊,探查中央间室见盂唇存在撕裂(如图2A),且撕裂部分位于髋臼前外侧(10:00~11:00位置)。关节镜监视下建立远侧前外入路(DALA),利用DALA入路对撕裂盂唇的髋臼缘骨表面处进行新鲜化处理,并采用2 枚缝线锚钉缝合撕裂的盂唇(2.3 mm,Smith&Nephew,如图3A)。然后放松牵引(30 分钟),屈髋30 度后检查周围间室,横行切开关节囊,充分暴露股骨头和股骨颈,股骨头存在明显CAM畸形及软骨损伤(如图2B),随后完成头颈联合部成形(如图3B)。C 臂机透视确认成形满意后,不可吸收缝线(Smith&Nephew)缝合切开的关节囊。
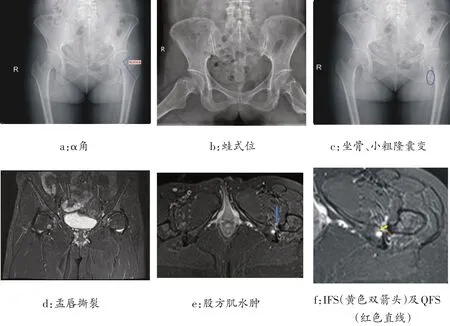
图1 术前影像学资料

图2 髋关节镜下探查情况
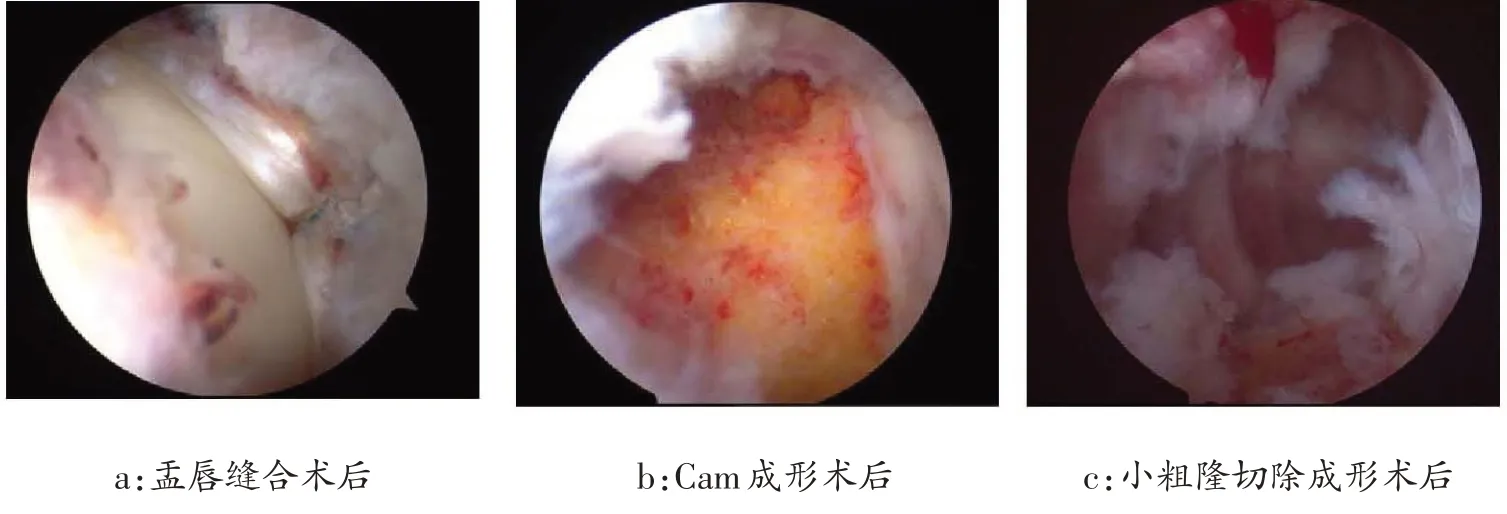
图3 髋关节镜下操作术后镜下表现
第二部进行关节外撞击的处理。轻度屈髋、屈膝、极度外旋(约70 度)患肢,如图4,在DALA 入路切口远端约4 cm 处进行穿刺,C 臂透视确认穿刺针达小粗隆部位,然后切开皮肤置入关节镜通道,清理小粗隆周围组织,见小粗隆异常凸起(如图2C),部分松解髂腰肌腱,磨除小粗隆异常凸起骨组织(如图3C),仔细成形至C 臂透视满意(如图5)后,关闭切口。
1.3 术后功能锻炼
术后第1 天开始功能锻炼,髋关节活动度限制在0°~60°,持续6周。每天肌肉协调性训练,通过直抬腿锻炼髋关节周围各肌群的等长收缩。0~2 周,扶拐非负重行走,3~6 周患肢部分负重,逐渐增加负重,6 周后完全负重行走。

图4 IFI手术体位像

图5 撞击术后的影像学表现
1.4 术后随访
术后6周内部分负重时Harris评分为85分,VAS评分为2 分。术后6 周后开始完全负重时患者抱怨髋部疼痛较6 周内加重,Harris 评分为75 分,VAS 评分为4分。术后4 个月时开始改善,Harris 评分为90 分,VAS评分为0 分。术后4 个月逐渐可恢复日常活动,术后5个月逐渐尝试慢跑、爬楼梯等训练。
2 讨论
髋关节周围撞击被认为是髋部疼痛和功能障碍的重要原因,其包括关节内及关节外撞击。FAI最早由瑞士骨科医师Ganz于2003年提出,其病理机制是由于股骨头颈结合部的异常凸起(Cam型)或(和)髋臼缘的过度覆盖(Pincer 型)导致髋关节在运动终末期两者之间发生撞击,造成髋关节内髋臼盂唇和软骨损伤,从而引起髋关节疼痛和活动受限的症状[7]。目前多采用髋关节镜下处理关节内病变,对于可修复性盂唇损伤,多采用修整缝合,对于Cam 畸形进行头颈联合部成形术。FAI患者的典型临床表现是腹股沟区间歇性疼痛,大量活动或劳累后出现持续性疼痛,髋关节承重过大,如爬楼梯或过长时间坐姿会引起病变加重。
IFI也是引起髋部和腹股沟部位疼痛的原因之一,主要症状为坐骨、腹股沟或臀部正中等区域的慢性、轻-中度非特异性疼痛,有时深臀部疼痛会逐渐加剧,这限制了患者久坐或某些身体活动( 长距离步行),持续时间为几个月到几年[8],其主要表现是患者髋关节后伸同时内收外展时疼痛加剧;临床实验包括长步幅行走试验(long stride walking test,LSW)和坐骨股骨撞击试验(sciatic femoral impact test,SFI)[9],LSW 试验和SFI 试验均为撞击诱发试验,LSW试验和SFI试验阳性,提示有坐骨股骨撞击的可能。LSW 和SFS 试验诊断IFI 的敏感性和特异性分别为82%和85%。在影像学诊断上,CT可用于IFI相关指标的标准化测量,主要包括IFS 和QFS ,为临床诊断提供了客观指标。但CT的辐射相对较大,现多采用MRI进行相关测量。根据Singer 等[10]的研究,推荐分别以15 mm 和10 mm 作为IFS 和QFS 的临界值。典型IFI 患者的MRI 表现是IFS和QFS变窄,同时股方肌以位于坐骨股骨间隙最狭窄处的肌腹为中心出现水肿信号或挤压变形。本例患者符合典型的IFI诊断标准。
关于IFI的治疗方法,目前没有统一标准。早期患者应保守治疗,康复锻炼非常必要,加强脊柱肌肉和臀部肌肉非常有帮助,另外还包括休息、限制活动、口服非甾体抗炎药物和物理治疗,对于一部分病情较轻的患者有效。对于疼痛不能耐受、严重影响生活质量的患者,应进一步选择外科治疗。当保守治疗无效,手术可能会有帮助。股骨小转子(lesser trochanter of fe⁃mur,LT)切除术是最早的治疗IFI 的手术方法,近些年来,内镜手术被认为是治疗IFI的一种微创减压技术。
在IFI的治疗上,尽管未见报道与开放手术相关的并发症,但是侵入性手术可能危害病变周围的神经血管结构,从而可能导致康复延迟。尸体解剖研究表明,旋股内侧动脉距LT平均18 mm[11]。因此,在接近LT的上部和后部操作时,必须采取非常谨慎和细致的方法,以避免随后发生的股骨头缺血性坏死。此外,LT的切除需要松解髂腰肌腱,可能会导致髋关节屈曲持续无力和潜在的髋关节不稳定。因此,对于一般的运动需求度较高的IFI个体,此方法并不合适,不宜作为IFI的常规手术治疗手段推广。关节镜下坐骨股骨间隙减压是新近出现的微创治疗IFI的手术方法,与开放手术相比,并发症更少。有报道称髂腰肌腱在内窥镜手术松解后显示出一定的再生潜力[12],不过,也有研究报道关节镜下的LT 切除同样会引起屈髋无力[13]。因此,有学者尝试镜下切除的同时进行髂腰肌腱固定[14],取得了较好的疗效,这或许是值得推广的手术方式。
当FAI 合并IFI 时,临床症状有交叉重叠,在诊断及鉴别诊断过程中困难较大,臀部后方疼痛可能是IFI的间接征象,从而指引我们做进一步检查。除临床症状外,影像学资料的支持也必不可少,常用的检测方法包括X 线、CT、MRI 等。这些检测方法可从不同方面、不同程度提供鉴别诊断的相关信息,从而为临床诊断提供客观依据。除鉴别诊断外,治疗上也相当棘手,是单一处理还是合并处理?当影像学存在联合病变,但症状主要或全部由单一病变引起时,我们建议处理单一病变。当症状由多部位问题共同引起,难以区分主要病变时,建议处理联合病变,否则可能带来术后症状不能得到充分改善、康复延迟等。对于IFI是开放处理还是镜下处理,文献显示二者均可达到一定的临床治疗目的,随着内镜的发展以及人们对美观、微创的追求,我们的建议是在技术许可的情况下可行镜下处理。
我科对于FAI 继发盂唇撕裂的治疗,常规采取仰卧牵引体位下关节镜治疗。因此,对于联合治疗IFI时,拟采用仰卧位下关节镜处理IFI 病变。由于LT 的位置,关节镜入路可以选择前入路和后入路。Hatem等人的研究[15]描述了后路关节镜手术,其优点在于可以更直接地到达LT,并报告了良好的结果,没有任何并发症。然而,在LT 水平,坐骨神经距离股骨边界约4 mm[16],后入路关节镜手术可导致坐骨神经损伤的风险极大地增加,因此,需要外科医生小心谨慎操作。有支持前入路的研究[17]提到前入路比后入路更好,因为前入路可以避免分割QF肌肉,并且可以将坐骨神经和旋股血管受损的风险降到最低。很多学者[14,17]采用的是前入路关节镜手术。本例患者也是采用关节镜前入路,主要原因是本例患者病变属于联合病变,如果关节镜行俯卧位后入路,在进行联合病变的处理时需要更换体位,重新铺单,操作复杂;而采用仰卧位前侧入路,手术操作中不需要更换体位,只需要术中增加DALA远侧辅助入路,即可有效进行LT 成形。在手术操作中,为避免神经血管损伤,需注意入路的切口应定位于髂前上棘至髌骨中点连线的外侧,同时操作均紧贴骨表面完成。
在镜下处理关节内及关节外联合病变时,是先髋内还是后髋内?处理的顺序也有所考究。先处理髋内,操作常规,处理髋外病变不会因为髋内处理后产生视野影响。先髋外,由于局部液体浸润,可能造成髋内处理时入路建立的困难。
除了入路,术中LT切除多少也至关重要。若LT完全切除,则可引起屈髋力量减弱,还可引起应力性骨折。因此,有文献指出,部分切除LT 及部分松解髂腰肌腱不仅可以有效增加IFS,并且可以降低应力性骨折的风险[15]。部分切除LT 对于患有IFI 的运动员保持下肢力量尤其重要。不过,对于切除程度,在术中难以把握,若切除不足,则可后遗髋部疼痛。仰卧位屈髋屈膝极度外旋,可以很好地通过DALA及DALA远侧辅助入路探查及处理病变,彻底成形。
临床医生在遇到髋部或腹股沟区疼痛的患者时,除了要考虑常见的FAI等以外,也要考虑存在IFI的可能。由于IFI的临床表现缺乏特异性,很容易被误诊为其他疾病,结合髋关节MRI 检查对于诊断具有极其重要的参考价值。对于关节内病变合并关节外撞击时,使用髋关节镜处理时,为避免组织水肿带来的操作困难,应先行关节内病变治疗再行关节外治疗。
