两种植骨方式在Sanders Ⅲ、Ⅳ型跟骨骨折术后疗效比较
2020-08-24章明刚
章明刚
跟骨骨折是临床较为常见的跗骨骨折,占总跗骨骨折的60%~65%,多表现为足跟部疼痛剧烈、肿胀及瘀斑,且不能站立、行走及跟骨压痛,对患者正常生活造成严重影响[1-2]。因跟骨及其周围的解剖结构、几何形态较为复杂,且跟骨骨折多塌陷并合并关节内移位骨折,尤其是Sanders Ⅲ、Ⅳ型骨折常伴有较严重的骨折粉碎,治疗困难,预后较差,后遗症多,致残率较高[3]。目前,手术切开复位内固定是治疗跟骨骨折的重要手段,大部分患者术后足部功能恢复良好[4]。此外,术中植骨对塌陷关节面复位的支撑以及对骨缺损的填补在促进骨折愈合中亦具有十分重要的作用[5]。人工骨、自体骨均是临床常用的植骨材料,本研究特对比二者在复杂跟骨骨折手术切开复位异形钢板内固定术中的应用效果,以期为临床治疗提供参考,现报道如下。
1 资料与方法
1.1 一般资料 将浙江省金华市金东区中医院骨伤科2016 年1 月—2019 年1 月收治的70 例复杂跟骨骨折患者采用随机数字表分组法分为人工骨组与自体骨组,各35 例。本研究通过医院伦理委员会审核批准。
1.2 纳入标准 均为新鲜闭合性跟骨骨折[6],Sanders 分型[7]为Ⅲ~Ⅳ型;术中骨缺损>2cm,具有明显植骨指征;患者均知情同意并签署知情同意书。
1.3 排除标准 开放性骨折、陈旧性骨折;合并有踝关节骨折或跗骨骨折者;有足踝部外伤史;伤前有患肢足踝部功能异常者;因骨原发肿瘤、骨瘤样病变、囊性病损及骨转移癌等致病理性骨折者;神经或精神疾患者。
1.4 手术治疗 两组均采用切开复位锁定钢板内固定治疗,内植物生产厂家为捷迈(上海)医疗有限公司,型号为Ti-6A1-4V。腰硬联合麻醉,患者取健侧卧位。在跟骨外侧取“L”形切口,跟腱及腓骨中间实施纵形切口,足背侧及足底侧的皮肤交界处实施横行切口,跟骰关节处的切口实施略向背侧倾斜。手术直接切至骨面,少用电刀(一般止血用),将皮肤到骨膜软组织瓣翻开(勿分离皮下软组织)。将软组织翻开到距下关节面,使腓骨长肌肌腱有效暴露,然后将3 枚克氏针打入距骨用以阻挡皮瓣而辅助显露;将外侧壁掀开使塌陷距下关节面显露出来,在距下后关节面实施90°以上翻转,对关节面塌陷骨片进行撬拨而使其复位,促成跟骨交叉角(Gissane 角)恢复;中距下关节面必要时可剔除跗骨窦内脂肪加以显露,前距下关节面难以实现完全暴露;在跟骨结节处横穿1 枚斯氏针并向下牵引,促成跟骨结节关节角(Bo hler 角)恢复,然后沿跟骨轴穿1 枚斯氏针进行撬拨,促使跟骨高度恢复,且直接打入距骨内,进行复位且纵向对跟骨外侧壁实施挤压以恢复跟骨宽度;术中C 型臂下观测Bhler 角,以达30°为宜;关节复位后,人工骨组在骨折骨质缺损处植入磷酸钙人工骨,而自体骨组植入自体髂骨,复位良好后均选择大小合适的可塑形钢板在跟骨外侧壁处贴附,且前方螺钉需打入至载距突内。拔出复位斯氏针,彻底止血,放置引流管,缝合切口并加压包扎。
术后处理:两组术后均抬高患肢,常规预防性使用抗生素48h,术后24~48h 鼓励患者行足趾伸屈活动,术后48h 内拔除引流管;术后2~3 周去除石膏托;两组术后常规X 线检查,术后4 周行踝关节渐进、增强、主动功能锻炼,6~8 周不负重下地功能锻炼,8~12 周骨折愈合后开始逐渐负重活动。
1.5 观察指标 (1)记录两组手术时间、术中出血量、术后切口干燥时间及拆线时间。(2)根据X 线及CT 检查结果,观察术前及术后3 个月Bhler 角及Gissane 角变化情况。(3)观察术中及术后并发症发生情况:术中局部皮神经损伤、术后伤口感染、皮肤边缘坏死、创伤性距下骨关节炎等,统计总并发症发生率。(4)观察患足功能恢复情况:术后均随访5~15个月,末次随访时,采用Maryland 评分系统[9]对患者足功能恢复情况进行评价,该评分系统包含疼痛(45分)、活动度(45 分)、步态行走距离(10 分)、外观(10分)、踝(5 分)、稳定度(4 分)、支撑(4 分)、跛行(4分)、鞋(10 分)、上下楼梯(4 分)、地形(4 分),评分≥90 分为优,评分<90 且≥75 分为良,评分<75 且≥50分为可,评分<50 分为差;优良率=(优+良)例数/总例数×100%。
1.6 统计学方法 采用SPSS 20.0 统计软件对数据进行分析,计量资料用均数±标准差() 表示,采用t 检验;计数资料用率(%)表示,采用χ2检验,若理论频数≥1 且≤5,则组间计数资料用校正检验,等级计数资料用秩和检验;P<0.05 为差异有统计学意义。
2 结果
2.1 两组一般资料比较 人工骨组男24 例,女11例,年龄21~64(38.76±6.35)岁,骨折至手术时间3~8(5.15±0.62)天,左侧19 例,右侧16 例,Sanders 分型[7]:Ⅲ型21 例,Ⅳ型14 例;致伤原因:车祸伤7 例,高处坠落伤28 例;自体骨组男26 例,女9 例,年龄23~60(38.54±6.23)岁,骨折至手术时间3~11(5.01±0.56)天,左侧20 例,右侧15 例,Sanders 分型:Ⅲ型19 例,Ⅳ型16 例;致伤原因:车祸伤10 例,高处坠落伤25 例。两组患者一般资料比较差异无统计学意义(P>0.05)。
2.2 手术时间及术中出血量及切口干燥、拆线时间比较 人工骨组手术时间明显短于自体骨组(P<0.05),人工骨组术中出血量明显少于自体骨组(P<0.05),人工骨组术后切口干燥时间及拆线时间与自体骨组比较无明显差异(P>0.05),见表1。
2.4 术中及术后并发症发生情况 人工骨组术后有3 例出现伤口浅表感染(换药后愈合),1 例局部皮肤边缘坏死(换药后愈合),术后总并发症发生率为11.43%(4/35);自体骨组术后有1 例伤口浅表感染(换药后均愈合),另有1 例术中出现腓肠皮神经损伤,术后总并发症发生率为5.71%(2/35);人工骨组总并发症发生率与自体骨组比较无明显差异(χ2=1.447,P=0.213)。
表1 两组Sanders Ⅲ、Ⅳ型跟骨骨折手术患者手术时间、术中出血量及切口干燥、拆线时间比较()

表1 两组Sanders Ⅲ、Ⅳ型跟骨骨折手术患者手术时间、术中出血量及切口干燥、拆线时间比较()
表2 两组Sanders Ⅲ、Ⅳ型跟骨骨折手术患者Bo hler 角及Gissane 角变化情况比较()
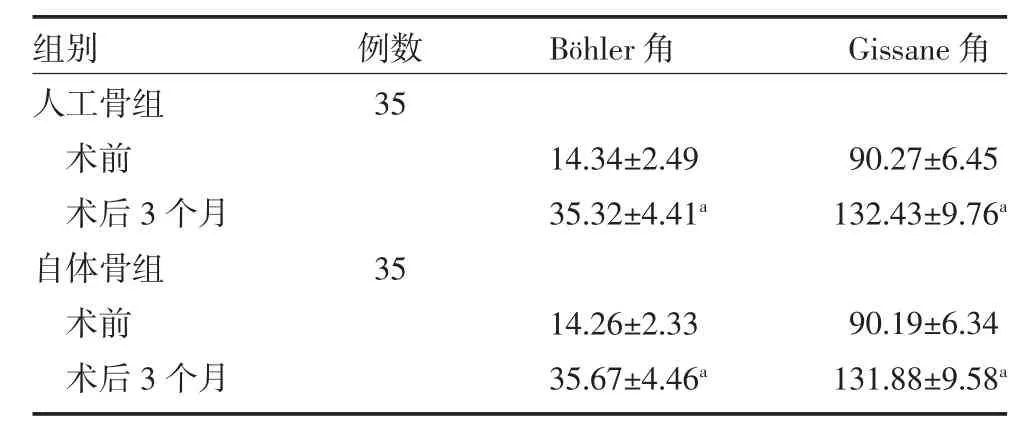
表2 两组Sanders Ⅲ、Ⅳ型跟骨骨折手术患者Bo hler 角及Gissane 角变化情况比较()
注:Gissane 角为跟骨交叉角;Bhler 角为跟骨结节关节角;与本组术前比较,aP<0.05
2.5 患足功能恢复情况 术后均随访5~15(10.07±2.27)个月,末次随访时,两组患足功能恢复优良率比较无明显差异(P>0.05),见表3。
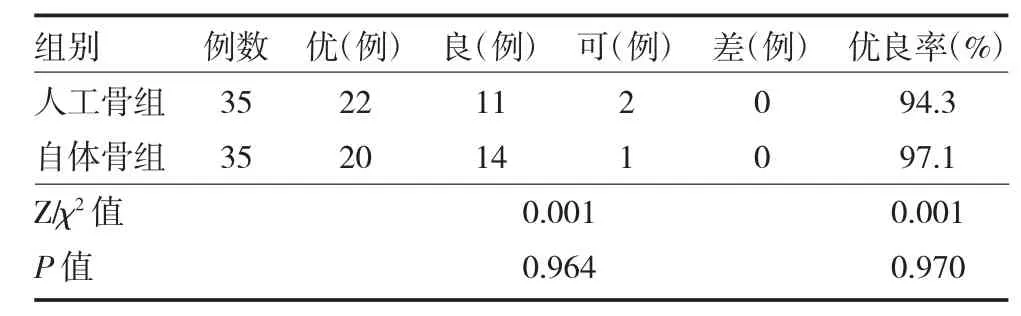
表3 两组Sanders Ⅲ、Ⅳ型跟骨骨折手术患者患足功能恢复情况比较
3 讨论
跟骨骨折多由高处坠落导致足跟部遭受垂直撞击引起,其可导致跟骨缩短、增宽及高度降低,且可促使距下关节塌陷移位、Bhler 角减小或消失甚至负角、Gissane 角缩小或增大等,进而导致足部变形及影响其正常功能,降低患者生活质量[8-9]。因此,选择合适及有效的治疗方法以恢复足部正常外形、距下关节对位关系、Bhler 角及Gissane 角正常角度等,进而促进患者骨折预后及关节功能恢复改善显得非常重要。切开复位异形钢板内固定术已在跟骨骨折的临床治疗中得以广泛应用,且取得满意效果,但存在严重缺损部位患者术中常需植入自体骨或人工骨[10]。本研究特就人工骨与自体骨在跟骨骨折手术治疗中的应用效果展开探讨。
研究结果发现,人工骨组与自体骨组术后切口干燥时间及拆线时间相当(P>0.05),但人工骨组手术时间较自体骨组明显缩短(P<0.05),人工骨组术中出血量较自体骨组明显减少(P<0.05),提示在复杂跟骨骨折异形钢板内固定术中采用人工骨的术后切口愈合速度与自体骨相当,但人工骨的使用可减少术中出血量及缩短手术时间。自体植骨,特别是自体髂骨,虽生物相容性良好及具有成骨诱导力强等优点,但易导致二次损伤,增加出血量及延长手术时间[11]。而使用人工骨则避免了对患者取自体骨的创伤,有利于减少术中出血量及缩短手术时间;另人工骨修复材料具有与天然骨组织相似的理化性质,生物相容性较好,并能够在体内进行生物降解,且排斥反应小,未延长术后切口干燥、愈合时间[12-13]。
此外,本研究还发现,人工骨组总并发症发生率与自体骨组无明显差异(P>0.05),提示与使用自体骨相比较,在复杂跟骨骨折异形钢板内固定术中采用人工骨并未增加并发症的发生。综上所述,在复杂跟骨骨折异形钢板内固定术中,采用人工骨与自体骨在促进骨折恢复方面具有相当的效果,且二者术后切口干燥时间及拆线时间接近,但人工骨可减少术中出血量、缩短手术时间,且人工骨并未明显增加并发症的发生。
