针刺联合金刚烷胺治疗重度颅脑损伤昏迷患者的促醒效果及对血清SOD、NO的影响
2020-08-18杨启军白如玉王江飞韩文栋张大海卢广宇张秀梅刘辉
杨启军 ,白如玉 ,王江飞 ,韩文栋 ,张大海 ,卢广宇 ,张秀梅 ,刘辉
(1.河北省大厂县人民医院,河北 065300;2.河北省三河市医院,三河 065200;3.北京天坛医院,北京 100070;4.河北省廊坊市人民医院,廊坊 065000)
重度颅脑损伤(severe traumatic brain injury,STBI)是由外界暴力(交通事故、高空坠落等)直接或间接作用于头部所致的一种常见的神经外科危急重症,常可引起严重的昏迷[1]。约 14% STBI患者在急救处理后仍处于昏迷或持续植物状态,这类患者有较高的致残率、致死率,其死亡率与昏迷持续时间呈正相关[2]。此外,STBI昏迷可引起一系列并发症,明显减缓患者康复进程,降低其生存质量,给家庭、社会带来沉重的经济负担[3]。金刚烷胺作为多巴胺受体激动剂,可影响中枢神经系统儿茶酚胺的合成、释放、再摄取;又作为N-甲基-D-天冬氨酸(N-methyl-D-aspartic acid,NMDA)受体拮抗剂,可加速NMDA通道关闭,发挥神经保护作用[4]。因此在欧美医学领域,金刚烷胺常用于STBI昏迷的治疗,可促进患者意识恢复,有较好的促醒疗效。但由于 STBI昏迷患者的病情较重,单纯以西药治疗,疗效有限,恢复较慢[5]。寻找有效的补充替代疗法与西药联合运用以提升促醒效果,是STBI昏迷治疗的研究热点。从中医学角度观之,STBI与中风在病位、病机上有许多类似和相通之处。而针刺作为补充替代医学的重要组成部分,有活血通络、平衡阴阳、调神醒脑之效,临床上广泛用于中风病康复治疗[6]。到目前为止,针刺治疗 STBI昏迷的临床报道及相关机制研究仍较为稀少。因此,本研究采用针刺联合金刚烷胺治疗STBI昏迷患者,与单纯金刚烷胺治疗作对比,观察其促醒效果及对血清超氧化物歧化酶(superoxide dismutase, SOD)、一氧化氮(nitric oxide, NO)的影响。
1 临床资料
1.1 一般资料
选取2017年1月至2018年12月河北省大厂县人民医院收治的60例STBI昏迷患者。按随机数字表法将患者分为对照组和观察组,每组30例。对照组中男18例,女12例;年龄61~75岁,平均(68±4)岁;交通事故25例,高空坠伤3例,其他2例。观察组中男16例,女14例;年龄59~74岁,平均(68±4)岁;交通事故27例,高空坠伤2例,其他1例。两组患者性别、年龄及致伤原因比较差异均无统计学意义(P>0.05),组间具有可比性。
1.2 诊断标准
1.2.1 西医诊断标准
参照《颅脑创伤性昏迷诊断与治疗》[7]STBI昏迷的诊断标准。①明确的颅脑外伤史,并经颅脑CT或MRI确认为广泛脑挫裂伤、脑干损伤、脑内血肿等;②颅脑损伤后昏迷12 h以上。
1.2.2 中医辨证标准
参照《中医病证诊断疗效标准》[8],证型为实证,颅脑外伤后不省人事,神昏谵妄,昏愦不醒。
1.3 纳入标准
①符合西医诊断标准及中医辨证标准;②年龄<75岁;③神志昏迷,格拉斯哥昏迷量表(Glasgow coma scale, GCS)评分为4~8分;④患者家属知情同意。
1.4 排除标准
①生命体征不稳定者;②妊娠妇女;③既往有其他脑部疾病者;④癫痫发作频繁,未得到良好控制者;⑤对金刚烷胺过敏者。
1.5 剔除及脱落标准
①试验期间病情严重恶化者;②试验期间,患者家属放弃治疗或中途转院;③资料数据不全而影响疗效判定者。
2 治疗方法
两组均予吸氧、吸痰、营养神经、脱水降颅内压、补液、补充能量、抗感染、预防癫痫发作等常规基础治疗。
2.1 对照组
在上述常规治疗基础上,予金刚烷胺(江苏鹏鹞药业有限公司生产,国药准字 H32023575)口服治疗。第1~2周,每次100 mg,每日2次;第3周,每次150 mg,每日2次;第4周,每次200 mg每日2次。共服用4周。
2.2 观察组
在对照组基础上,予调神针法治疗[9]。取四神聪、神庭、印堂、素髎、合谷(双)、太冲(双)。选用0.25 mm×25 mm华佗牌一次性无菌针灸针(苏州医疗用品厂有限公司)。患者取仰卧位,暴露局部皮肤。四神聪沿皮向百会刺 0.5~0.8寸,行捻转泻法,捻转频率为每分钟200次;神庭沿皮向前平刺0.3~0.5寸,行捻转泻法,捻转频率为每分钟 200次;印堂提捏向下平刺,进针0.3~0.5寸,行提插捻转泻法;素髎针尖向上斜刺0.3~0.5寸,采用强刺激的雀啄法,以患者流出生理性眼泪为佳;合谷、太冲直刺0.5~0.8寸,施以提插捻转泻法。留针40 min,每10 min行针1次。每日针刺1次,连续治疗4周。
3 治疗效果
3.1 观察指标
3.1.1 GCS评分
在治疗前、治疗后对患者进行GCS评分。GCS反映患者的昏迷程度,包括睁眼反应、肢体运动和语言反应3方面,分值3~15分,8分以下为昏迷。GCS评分越低,昏迷程度越重[10]。
3.1.2 苏醒率
以GCS评分≥10分为苏醒的标准,评估并记录两组患者治疗结束后的苏醒率[11]。
3.1.3 脑灌注指标
在治疗前、治疗后对患者进行CT全脑灌注成像检测,记录脑血流量(cerebral blood flow, CBF)、脑血容量(cerebral blood volume, CBV)、对比剂平均通过时间(mean transit time, MTT)及对比剂峰值时间(time to peak, TTP)的水平。
3.1.4 实验室指标
在治疗前、治疗后抽取两组患者的清晨空腹静脉血,采用酶联免疫吸附法测定血清SOD水平,采用硝酸还原酶法测定血清NO水平。
3.2 统计学方法
采用SPSS18.0软件进行统计分析。符合正态分布的计量资料以均数±标准差表示,自身比较采用配对t检验,组间比较用成组t检验。计数资料比较采用卡方检验。以P<0.05为差异有统计学意义。
3.3 治疗结果
3.3.1 两组治疗前后GCS评分比较
由表1可知,两组患者治疗前GCS评分比较差异无统计学意义(P>0.05)。两组治疗后GCS评分均升高(P<0.05),且观察组GCS评分明显高于对照组(P<0.05)。
表1 两组治疗前后GCS评分比较 (±s,分)

表1 两组治疗前后GCS评分比较 (±s,分)
注:与同组治疗前比较1)P<0.05;与对照组比较2)P<0.05
组别 例数 时间images/BZ_40_1957_1440_2098_1489.png对照组 30 治疗前 6.37±1.22治疗后 8.60±1.251)观察组 30 治疗前 6.03±1.47治疗后 10.70±1.461)2)
3.3.2 两组苏醒率比较
由表2可知,对照组苏醒率为36.7%,观察组苏醒率为 70.0%,观察组苏醒率明显高于对照组(χ2=6.69,P<0.05)。

表2 两组苏醒率比较 (例)
3.3.3 两组治疗前后脑灌注指标比较
由表 3可知,两组治疗前 CBF、CBV、MTT及 TTP水平比较差异无统计学意义(P>0.05)。两组治疗后CBF、CBV 均升高(P<0.05),MTT、TTP 均降低(P<0.05);观察组CBF、CBV、MTT及TTP优于对照组(P<0.05)。
3.3.4 两组治疗前后血清SOD、NO水平比较
由表4可知,两组治疗前血清SOD、NO水平比较差异无统计学意义(P>0.05)。两组治疗后血清SOD水平明显升高(P<0.05),NO水平明显降低(P<0.05);观察组血清SOD、NO水平优于对照组(P<0.05)。
表3 两组治疗前后脑灌注指标比较 (±s)

表3 两组治疗前后脑灌注指标比较 (±s)
注:与同组治疗前比较1)P<0.05;与对照组比较2)P<0.05
组别 例数 时间 CBF(mL/100 g·min) CBV(mL/100 g) MTT(s) TTP(s)对照组 30 治疗前 23.57±3.50 1.44±0.17 7.66±0.91 19.10±1.92治疗后 27.29±3.991) 1.96±0.291) 6.53±0.851) 16.56±1.561)观察组 30 治疗前 25.32±4.17 1.51±0.16 7.56±0.93 18.86±1.69治疗后 32.87±5.091)2) 2.55±0.311)2) 5.39±0.631)2) 14.99±1.511)2)
表4 两组治疗前后血清SOD、NO水平比较 (±s)
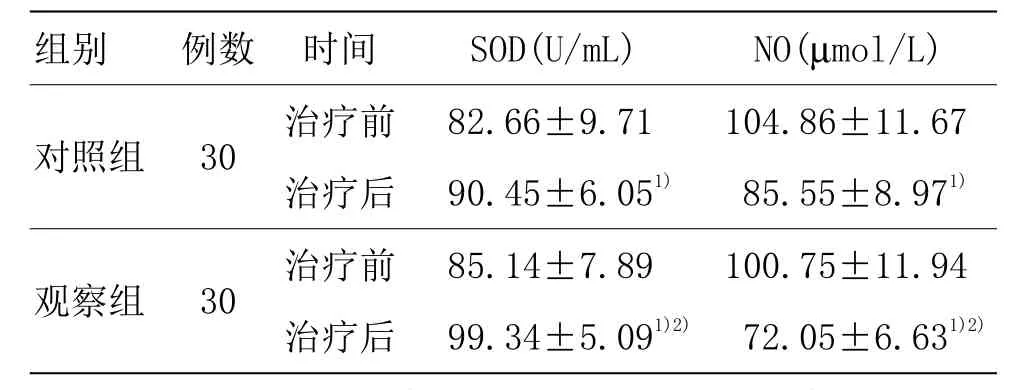
表4 两组治疗前后血清SOD、NO水平比较 (±s)
注:与同组治疗前比较1)P<0.05;与对照组比较2)P<0.05
组别 例数 时间images/BZ_41_673_946_842_995.pngimages/BZ_41_957_946_1013_995.pngμimages/BZ_41_1035_946_1147_995.png对照组 30 治疗前 82.66±9.71 104.86±11.67治疗后 90.45±6.051) 85.55±8.971)观察组 30 治疗前 85.14±7.89 100.75±11.94治疗后 99.34±5.091)2) 72.05±6.631)2)
4 讨论
昏迷是STBI较为常见的一种严重并发症[12-13]。其主要是由于严重头部外伤直接造成脑干网状结构及其广泛投射通路的损伤,使网状结构上行激活系统受损,不能维持患者觉醒状态,或造成大脑皮层受损,使觉醒状态消失,发为昏迷[14-15]。脑神经元损伤是 STBI昏迷的主要病理表现,其损伤程度直接决定了STBI昏迷患者的预后。STBI患者在昏迷状态下,脑组织缺血缺氧一直未得到纠正,代谢毒性氧自由基、炎性介质生成,影响脑组织能量代谢,致脑水肿、血脑屏障通透性增加,使神经细胞营养缺乏;此外,脑组织的缺血缺氧亦会影响 5-羟色胺、乙酰胆碱等网状结构神经递质的合成,以影响其正常功能[16]。
近年研究提示,SOD对脑组织、脑神经细胞有保护作用,可促进STBI昏迷患者的觉醒。SOD是机体内一种重要的抗氧化酶,能有效清除自由基,维持细胞氧化还原稳态。SOD可促使过氧化物游离基转化成过氧化氢和氧,从而清除炎症过程中伴随产生的过氧化物游离基,体现强大的抗炎作用;SOD还具有调脂、降脂作用,预防动脉粥样硬化,减少心脑血管疾病发生几率[17]。因此适量的血清SOD水平对脑组织、脑神经细胞有保护作用。在脑出血、脑梗死、昏迷等脑部疾病发生时,SOD水平明显下降,氧化还原稳态失调,氧自由基蓄积,对脑神经元造成伤害;而对血清SOD水平进行纠正后,患者临床症状均有不同程度的缓解[18-19]。可见,血清SOD水平降低是STBI昏迷发生的危险因素,提升血清SOD水平可改善STBI昏迷患者的预后,促进觉醒。
NO是常用的氧化应激指标,体现机体氧化应激水平。NO主要通过以下两条途径发挥氧化损伤作用,引起神经细胞损伤或死亡,①抑制线粒体功能及糖酵解过程,造成能量代谢障碍;②降低脱氧核糖核酸合成,导致自由基生成,增加血管通透性,促进脑组织水肿、炎症反应[20]。研究表明,脑梗、缺血再灌注损伤等发生后,患者或动物模型的血清 NO水平随之升高,且与疾病轻重呈现明显相关性,经有效治疗后,NO水平亦会明显降低[20-21]。因此,检测血清NO水平对于评估STBI昏迷患者的病情、预后有重要价值。
STBI昏迷属中医学“神昏”“昏愦”等范畴。STBI昏迷早期实证居多。跌破撞击,头颅遭受损伤,造成脑髓、血脉受损,血溢脉外成瘀,血瘀气滞,清窍闭阻,神无所依,陷入昏迷[22]。故中医治疗应以活血祛瘀、醒脑开窍为要,调气血,和阴阳。
调神针法由广州中医药大学庄礼兴教授首先提出,其可通过“调神”调理受损脏腑气机,气顺则血行,血行而不留瘀,再配合醒脑之刺激手法,广泛用于危急重症的治疗,屡获良效。且昏迷病位在脑,“脑为元神之府”,故调神针法在STBI昏迷的促醒治疗中亦具有重要作用。所取穴位中,四神聪位于巅顶,有镇静安神、清利头目、醒脑开窍之效,主治头部、脑部疾病;神庭、印堂均位于前额部,属督脉,神庭为脑神之宅、保身之堂,二穴均有宁神醒脑、清利头目之效;素髎位于鼻尖,督脉穴是急救要穴,刺之可激发经气、疏经通络、通督利脑,使脑髓得气血荣养而复聪;合谷、太冲为四关穴,二穴相配可调和气血阴阳,升降结合,疏通全身气机。以上诸穴相配,共奏调神醒脑、行气活血之功。针刺手法强调“气至而有效”,对促醒效果起关键促进作用。故操作时刺激量宜大,如针刺素髎以流出生理性眼泪为佳,头部穴位捻转泻法的频率应达到200次/min[23]。
本研究结果显示,两组治疗后GCS评分均升高,观察组 GCS评分明显高于对照组;观察组苏醒率高于对照组;两组治疗后CBF、CBV均升高,MTT、TTP均降低,观察组CBF、CBV、MTT及TTP优于对照组;两组治疗后血清SOD水平明显升高,NO水平明显降低,观察组血清SOD、NO水平优于对照组。这提示,针刺联合金刚烷胺治疗STBI昏迷可明显改善患者昏迷程度,提升苏醒率,增强脑血流灌注,其作用机制可能与调节患者血清SOD、NO水平有关。