经导管主动脉瓣置换术后运动康复专家共识
2020-08-12中国医师协会心血管内科医师分会结构性心脏病专业委员会
中国医师协会心血管内科医师分会结构性心脏病专业委员会
1 TAVR围术期康复
TAVR围术期康复包括术前预康复、术后监护病房康复、术后普通病房康复。其中术前预康复包括康复宣教、临床综合评估和康复干预三部分。康复前签署知情同意书。
1.1 术前预康复
术前预康复是指患者在术前接受增强个体功能储备的康复,以便TAVR患者能更好地承受随之而来的手术应激。研究表明,对TAVR患者进行术前预康复,可降低术后并发症发生率、缩短住院日、改善虚弱、提高6 min步行试验的距离及改善预后[17-18]。
1.1.1 康复宣教 对TAVR患者进行康复宣教,内容包括科普主动脉瓣疾病知识,手术治疗方法及需要解决的临床问题,术后药物、运动、营养、心理、睡眠及戒烟等综合康复管理和长期随访的重要性。原则是让TAVR患者了解运动康复的获益、计划以及风险控制,提高TAVR患者运动康复的参与依从性。
1.1.2 康复综合评估 TAVR术前对患者采集详尽病史,进行一般功能、虚弱[19-20]、营养状态、认知功能[21]、心理、生活质量、运动能力[22]及日常生活能力等评估,目的是了解患者整体情况,调整患者术前达到最佳状态,根据患者的精神状态、病变情况和体适能状况,选择相应的评估方法(表1)。
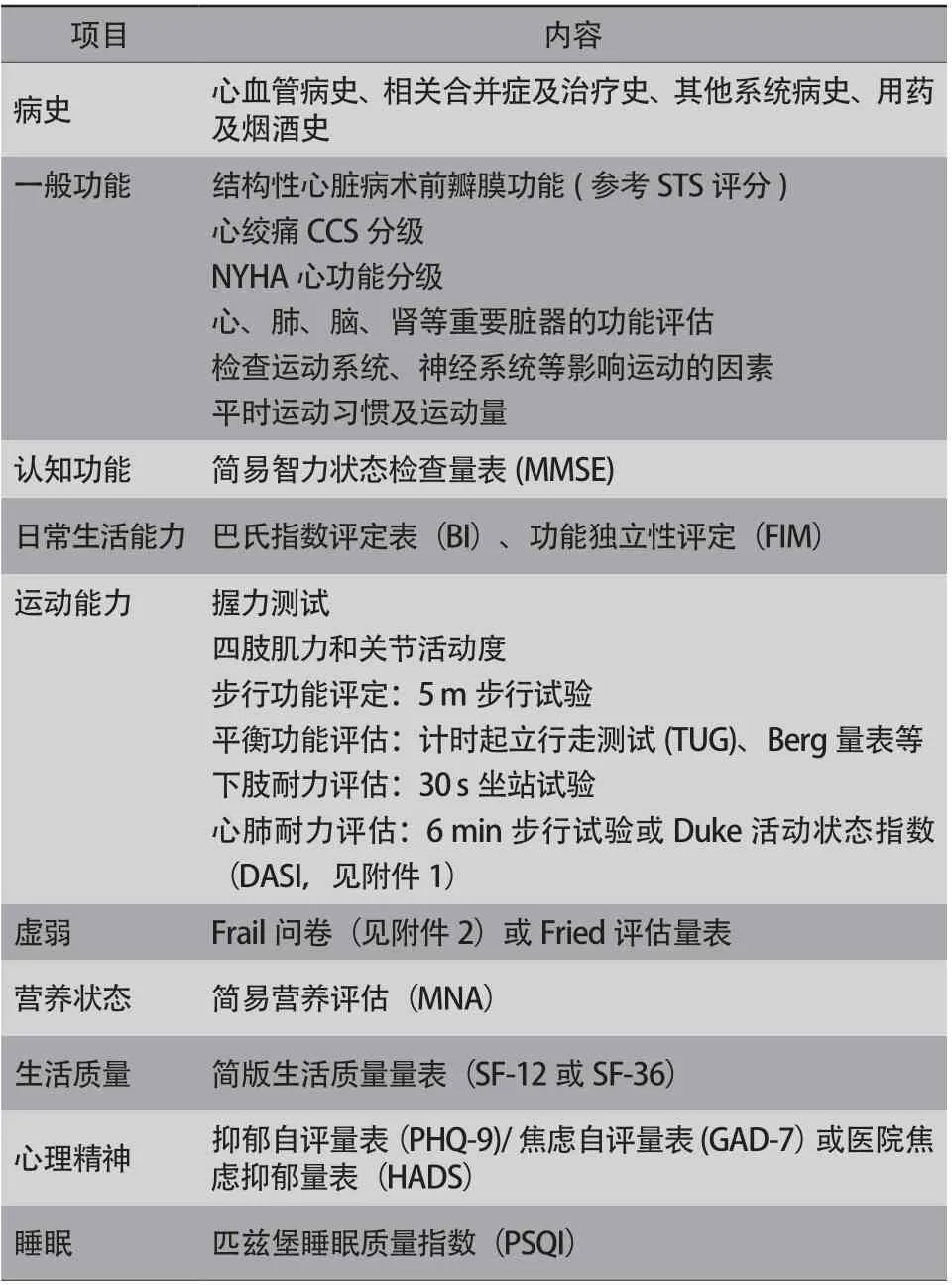
表1 TAVR 患者术前康复综合评估
1.1.3 康复干预 针对康复综合评估结果制定个性化预康复计划,目的是改善体能状态、纠正营养不良、调整心理状态、改善睡眠、改善呼吸功能和虚弱状态,提高运动耐力和对手术的耐受性,鼓励患者积极参与术后早期运动康复训练[23]。对患者术前进行相应的康复干预,在患者能够耐受运动的前提下,由康复治疗师指导进行低强度训练;同时指导患者术后体位管理、床上转移训练、呼吸模式训练、气道廓清训练等[24-25]。
1.2 术后监护病房康复
1.2.1 术后监护病房康复评估 患者在TAVR术后从麻醉状态苏醒,进入监护病房,生命体征稳定,即可进行TAVR术后早期康复评估。评估内容包括精神状态、交流互动、肌力检查、疼痛评估和活动状态,密切关注穿刺部位及置管情况,评估其对运动康复的影响(表2)[26-27]。根据患者的精神状态、病变情况和体适能状况,选择相应的评估方法。
1.2.2 疼痛管理 TAVR术后常见的疼痛有局部伤口疼痛、术后穿刺侧肢体制动造成其他部位的疼痛。根据TAVR患者对疼痛的反应,予以适度止痛处理并观察精神状态,减少疼痛对心功能和情绪的影响[27]。
第三,科技发展为违法犯罪提供了更高明的手段,新型犯罪不断涌现。科技发展不仅为警察破案提供了科技手段,也为违法和犯罪者提供了更高明的工具,而且科技发展使得大量新型犯罪不断涌现。比如,网络技术的发展,使得网络犯罪出现并且呈逐渐递增的趋势。再比如,通讯技术的发展,为电信诈骗提供了工具。
1.2.3 术后监护病房运动康复 TAVR术后患者无血流动力学不稳定,无术后穿刺部位活动性出血及血肿,无严重心律失常、心绞痛及失代偿性心力衰竭,无应用血管活性药物,无下肢深静脉血栓形成,无胸闷及呼吸困难等症状,无各种置管位置及使用异常,在主管医师充分评估能够耐受肢体运动并保证安全的前提下,应尽早开始早期运动康复。建议早期启动运动康复需同时满足以下临床指标[26-27]:(1)平均动脉压(mean arterial pressure,MAP)60~100 mmHg(1 mmHg=0.133 kPa);(2)收缩压(systolic blood pressure,SBP)90~180 mmHg;(3)血氧饱和度(blood oxygen saturation,SpO2)≥88%(静息未吸氧状态下);(4)静息心率60~130次/分。
康复治疗师应掌握TAVR相关知识,及时与主管医师沟通患者病情,保证TAVR术后患者运动康复的安全性。在TAVR患者术后运动康复过程中, 康复治疗师要严格遵循“评估-运动训练-再评估”的危重症患者运动康复操作流程(图1)。重视患者自感劳累程度(rating of perceived exertion,RPE)判断, 密切观察患者血流动力学和呼吸情况,一旦患者出现不能满足早期运动康复指征及其他不耐受情况,需立即终止运动,密切观察生命体征,同时把患者病情变化汇报给主管医师。
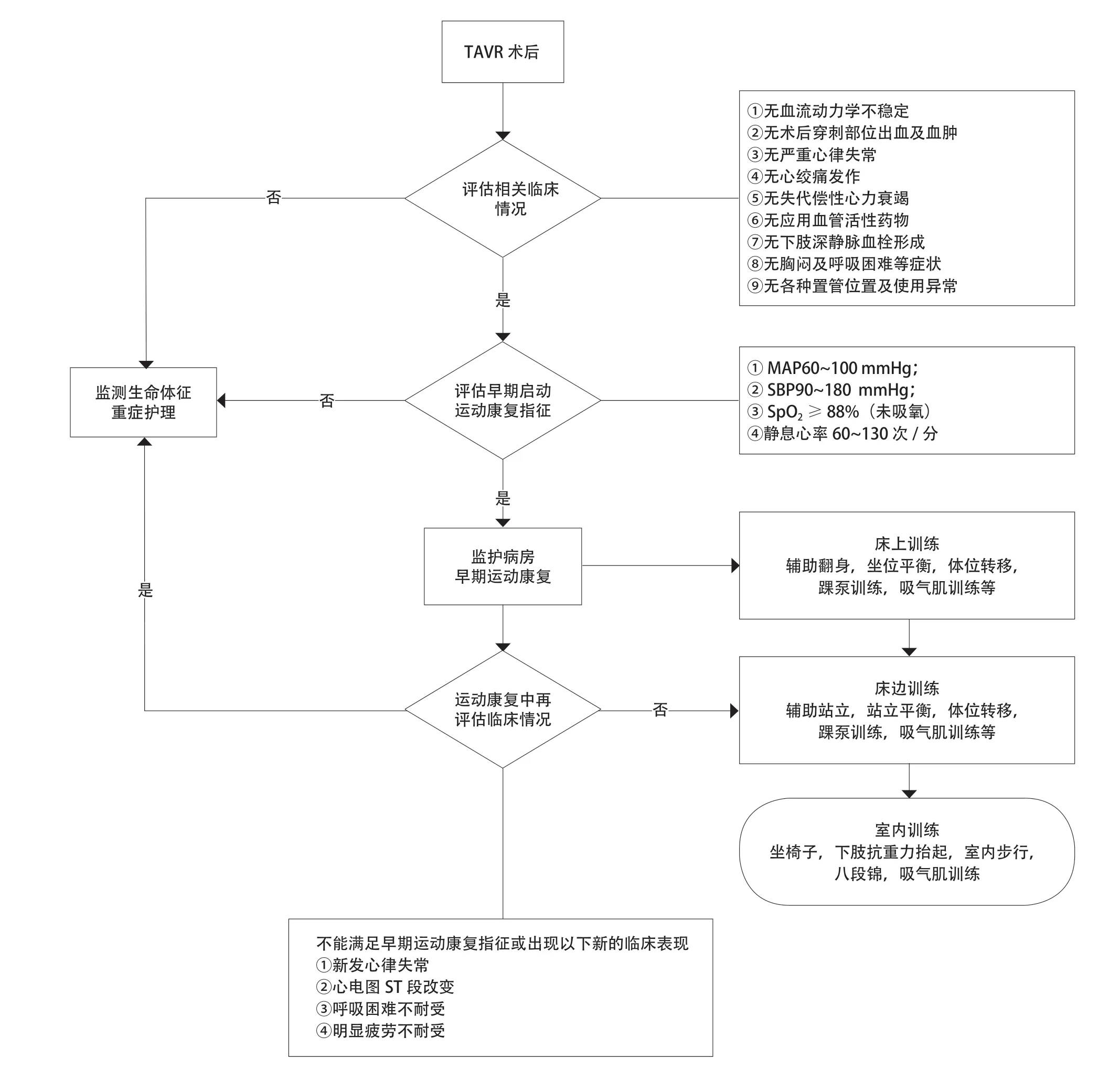
图1 经导管主动脉瓣置换术后早期运动康复方案流程图
监护病房运动康复主要以维持体位、床上翻身和转移为主,辅以局部手法治疗、局部肢体活动和呼吸训练[27],以减轻患者身体疼痛,促进患者早期离床活动,防止术后血栓形成、肺部感染和肌肉萎缩等情况的发生。康复项目包括体位转移、翻身训练、被动/主动关节活动训练。对下肢穿刺点恢复良好的患者,要辅助床边坐立、坐位平衡、坐位转移等离床前准备训练,鼓励尽早屈膝抗重力训练,也要进行增强吸气肌力量的训练[28-30]。对运动耐力较差的患者,进行被动体位转移、被动肢体运动、维持关节活动度、辅助坐位训练等。
TAVR患者术后在监护病房的运动康复,目的是为患者出院后康复做好充分的准备。康复前签署知情同意书。从术后当天到出院,根据患者病情恢复情况和评估,确定每天的运动康复训练内容,并逐渐增加运动量(表3)。
1.3 术后普通病房运动康复
TAVR术后患者由监护病房转入普通病房后,可延续监护病房的运动康复,在康复治疗师指导下继续站立平衡、缓慢步行、上下台阶、低负荷抗阻及运动协调性训练。根据患者情况,酌情增加日常生活动作训练和吸气肌训练。对运动耐力较差的患者,可在康复治疗师、辅助设备的帮助下,进行踏步和八段锦等训练[31]。根据患者个体情况可以进行6 min步行试验,测试6 min步行试验的距离,预测最大运动耐量,以此制定运动处方,指导出院后运动康复,制定随访计划(表3)[32]。
1.4 出院前运动康复指导
出院前完善患者心功能和肢体深静脉血栓相关检查,进行穿刺伤口评估,运动耐力测试(6 min步行试验或2 min踏步试验[33])。如果患者伤口无异常,无运动康复禁忌,建议出院后尽早到专业的心脏康复机构进行运动康复。如果患者经综合评估后暂不适宜运动康复,嘱患者定期随访,院外远程医疗康复指导,进行相关康复宣教。
2 TAVR术后门诊康复
2.1 门诊综合评估
对TAVR术后患者门诊综合评估,由专业医师、康复治疗师和护士团队合作完成,评估目的是制定运动处方和长期康复计划。通过运动康复,让患者最大程度地改善生活质量,回归独立的社会生活[34]。综合评估内容包括跌倒风险、认知状态、心理、营养状态、运动能力和深静脉血栓形成评估等,进行心肺运动试验评估前需确认患者股动脉穿刺伤口愈合良好。伤口愈合不良者建议暂缓运动测试。根据患者的精神状态、病变情况和体适能状况,选择相应的评估方法(表4)。
2.2 门诊运动康复
通过综合康复评估,制定个性化的运动处方,为TAVR术后患者制定中长期康复计划[35]。参照美国心脏康复和二级预防项目指南(2020)[36],结合我国TAVR患者术后的临床特点,建议门诊康复疗程12周。康复前签署知情同意书。在运动康复训练中要监测患者的症状、心电、血压、血氧饱和度和疲劳程度,保证患者在运动中的安全。门诊运动康复常采用三阶段运动模式,循序渐进,逐渐达到预定康复目标。
(1)第一步: 热身运动。多采用低水平的有氧运动,持续5~10 min,目的是放松和伸展肌肉、提高关节活动度和身体的适应性,预防运动诱发的不良心血管事件及运动性损伤。
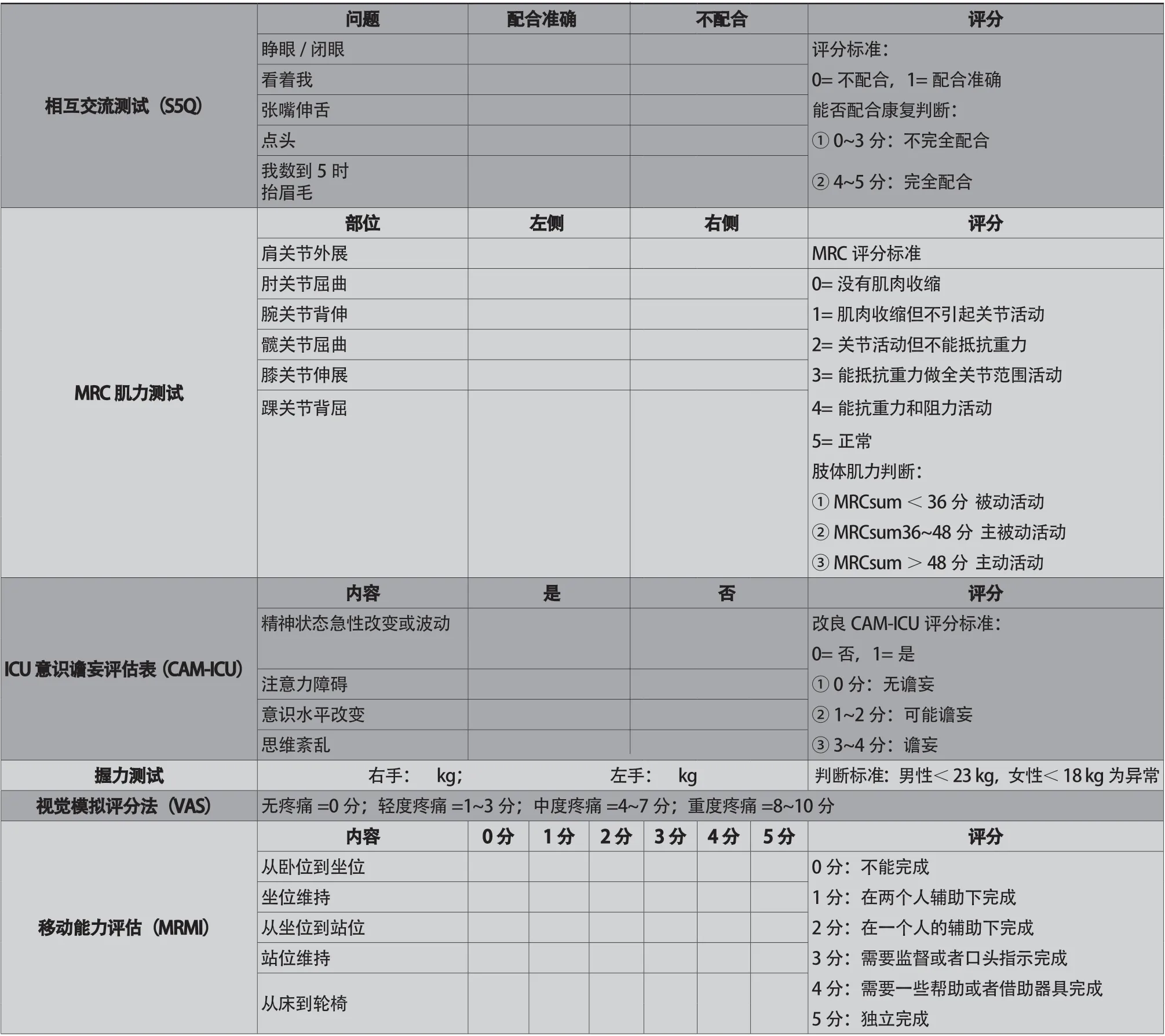
表2 TAVR 术后监护病房早期运动康复评估
(2)第二步: 持续运动。经过热身运动达到预定运动强度后,维持有氧运动30 min。若患者存在虚弱,可适当降低运动强度,缩短运动持续时间,从5~10 min开始,逐渐增加到30 min。运动过程中要维持呼吸节律,做到用力时呼气,放松时吸气,不要屏气(表5)。
有氧运动是TAVR术后患者运动康复训练的基础,应根据患者运动能力评估结果,制定相应的有氧运动处方。建议用心率储备法计算目标运动强度,维持RPE评分在11~12分为宜。
抗阻运动是TAVR术后患者运动康复训练的重要形式,建议用哑铃或弹力带。针对上肢肌群进行力量训练,可使用哑铃做肩前屈、外展、后伸、内收、屈肘、伸肘、前臂旋前、旋后等动作,也可结合使用弹力带进行耐力训练,抗阻运动过程中避免Valsalva动作,维持RPE评分在11~12分为宜。
老年TAVR患者术后运动康复训练,要重视站立平衡和运动协调性训练,预防跌倒,在平衡训练中注意保护患者,防止意外损伤发生。
(3)第三步: 恢复运动。恢复运动是指从降低运动强度直到停止运动的过程,时间为5~10 min。以低强度有氧运动为主,建议结合抗自身重力或低负荷抗阻训练,也可结合运动协调性训练及平衡训练。
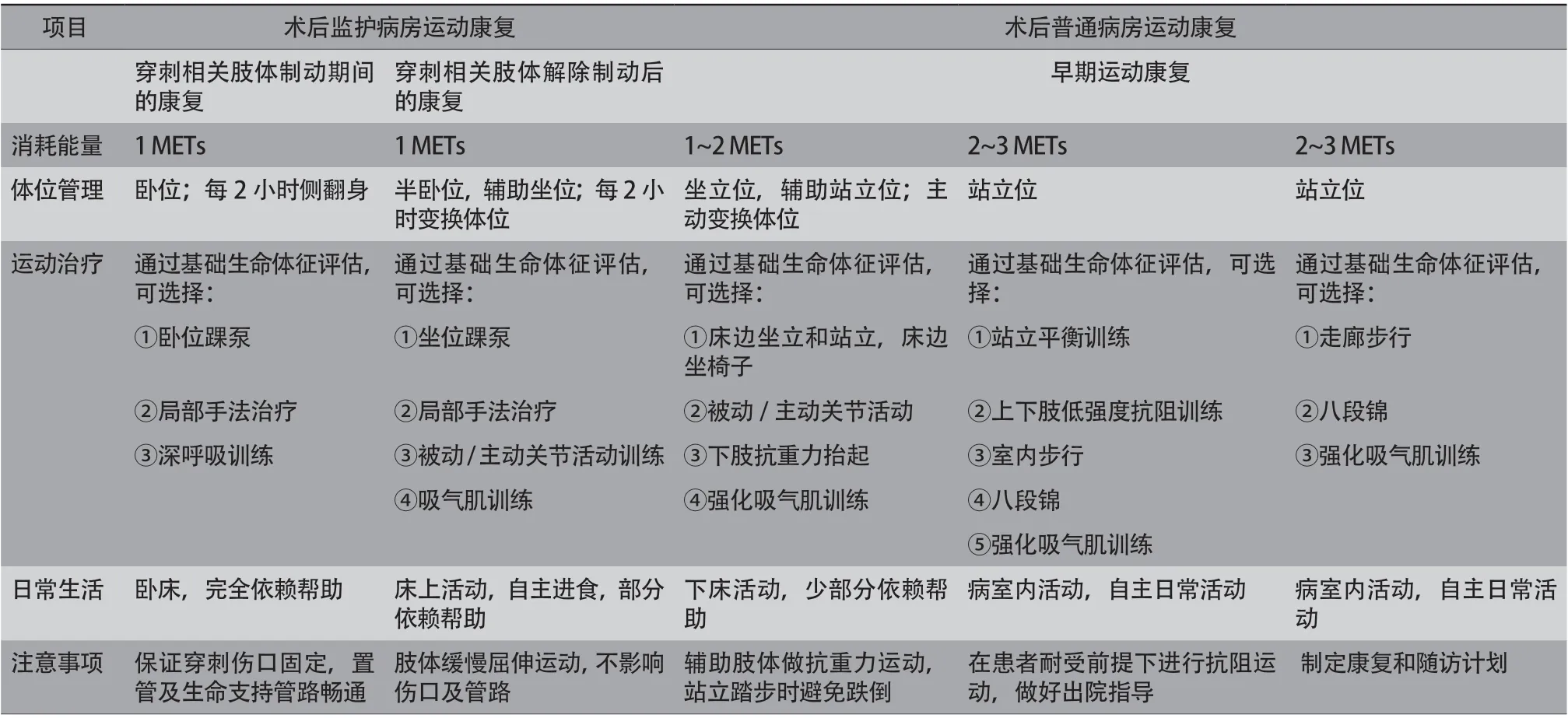
表3 经导管主动脉瓣置换术后(经股动脉入径)患者住院运动康复建议
3 居家康复
根据门诊康复的运动处方,通过代谢当量(METs)为媒介[37-38],在康复治疗师指导下将医院的运动处方转化成日常活动,建议患者选择不高于门诊运动处方强度的日常活动进行居家运动康复训练,同时佩戴远程心电监测设备[39]。例如:患者在门诊的运动处方为有氧运动,运动强度4~5 METs,持续30 min/次,每周3次;该处方可转化为上楼梯、擦窗户、健身操、快步走(5~6 km/h)等训练,持续30 min/次,每周3次(表6)。

表4 经导管主动脉瓣置换术后门诊康复综合评估及建议
徒手自身抗重力运动、太极拳和八段锦等也是TAVR术后患者居家运动康复训练的重要形式,不需要应用特殊的运动器械,可以不受时间和场地的限制。针对不同体位和不同肌肉群,可通过肢体和躯干的抗重力运动进行心肺耐力和运动协调性训练。太极拳和八段锦等中医传统运动适合于低强度运动的TAVR术后患者进行居家运动康复[40]。

表5 TAVR 患者门诊运动康复建议处方a
4 康复随访
TAVR患者术后1、3、6、12个月定期进行随访,重新进行评估,调整康复处方[41-42](表7)。
5 TAVR术后患者伴随相关临床情况的康复建议
TAVR患者术前常患有多系统疾病,常见的有肺部疾病、贫血、心房颤动、慢性心功能不全及卒中等情况,部分患者还需长期服用抗凝药物。在这些患者参与不同阶段运动康复训练过程中,临床医师、康复医师、康复治疗师应动态观察患者的重要生命体征和临床表现,同时依据患者的运动耐受力、相关疾病的临床治疗及康复指南来制定和调整运动康复方案[43-46]。
6 展望
TAVR患者围术期及术后运动康复与提高患者耐受手术能力,降低病死率和提高生活质量密切相关。建立从医院到家庭的连续性运动康复干预新模式是提高TAVR患者术后康复疗效的重要措施。心脏康复从业人员综合技术的提高,TAVR和康复多学科团队的建设,有助于提高手术疗效和患者满意度。随着物联网技术和智能可穿戴设备的发展,对TAVR患者术后进行远程医疗和在线运动康复指导,提高患者居家运动康复的依从性和主动性,将极大推动TAVR患者术后从围术期到居家康复的全程管理。
写作组成员:弭守玲(复旦大学附属中山医院),吴永健(中国医学科学院阜外医院),周达新(复旦大学附属中山医院),张兆国(北京市第一中西医结合医院),赵璇(美国约翰霍普金斯医院),葛均波(复旦大学附属中山医院)
专家组成员(按姓氏汉语拼音排序):陈良龙(福建医科大学附属协和医院),陈茂(四川大学华西医院),陈韵岱(解放军总医院第一医学中心),杜廷海(河南中医药大学第一附属医院),傅向华(河北医科大学第二医院),高炜(北京大学第三医院),葛均波(复旦大学附属中山医院),管丽华(复旦大学附属中山医院),郭然(大连医科大学第一附属医院),黄心悦(台北振兴医院),霍勇(北京大学第一医院),孔祥清(南京医科大学第一附属医院),李宪伦(中日友好医院),李颖(武汉亚洲心脏病医院),梁崎(中山大学附属第一医院),林颖(复旦大学附属中山医院),刘遂心(中南大学湘雅医院),刘先宝(浙江大学医学院附属第二医院),刘学波(同济大学附属同济医院),鹿庆华(山东大学第二医院),陆晓(南京医科大学第一附属医院),罗建方(广东省人民医院),罗素新(重庆医科大学附属第一医院),马丽红(中国医学科学院阜外医院),马礼坤(中国科学技术大学附属第一医院),马梅(天津市胸科医院),弭守玲(复旦大学附属中山医院),潘文志(复旦大学附属中山医院),曲鹏(大连医科大学附属二院心血管病医院),沈成兴(上海交通大学附属第六人民医院),石蓓(遵义医科大学附属医院),宋光远(中国医学科学院阜外医院),宋治远(陆军军医大学第一附属医院),苏 (武汉亚洲心脏病医院),陶凌(空军军医大学第一附属医院),王建安(浙江大学医学院附属第二医院),吴延庆(南昌大学第二附属医院),吴永健(中国医学科学院阜外医院),肖强(山东第一医科大学第二附属医院),许海燕(中国医学科学院阜外医院),徐亚伟(上海市第十人民医院),薛伟珍(山西医科大学附属太原中心医院),杨剑(空军军医大学第一附属医院),杨毅宁(新疆医科大学第一附属医院),殷伟贤(台北振兴医院),于波(哈尔滨医科大学附属第二医院),于海初(青岛大学附属医院),喻鹏铭(四川大学华西医院),于子凯(中国中医科学院西苑医院),苑海涛(山东省立医院),张海波(首都医科大学附属北京安贞医院),章慧洁(中国医学科学院阜外医院深圳医院),张锦(兰州大学第一医院),张云梅(云南省第一人民医院),张兆国(北京市第一中西医结合医院),赵仙先(海军军医大学第一附属医院),赵璇(美国约翰霍普金斯医院),郑洁皎(复旦大学附属华东医院),周达新(复旦大学附属中山医院),周明成(上海市第一康复医院),周玉杰(首都医科大学附属北京安贞医院),朱利月(浙江医院)

表6 部分常见身体活动和运动的能量消耗水平

表7 康复随访的时间和内容
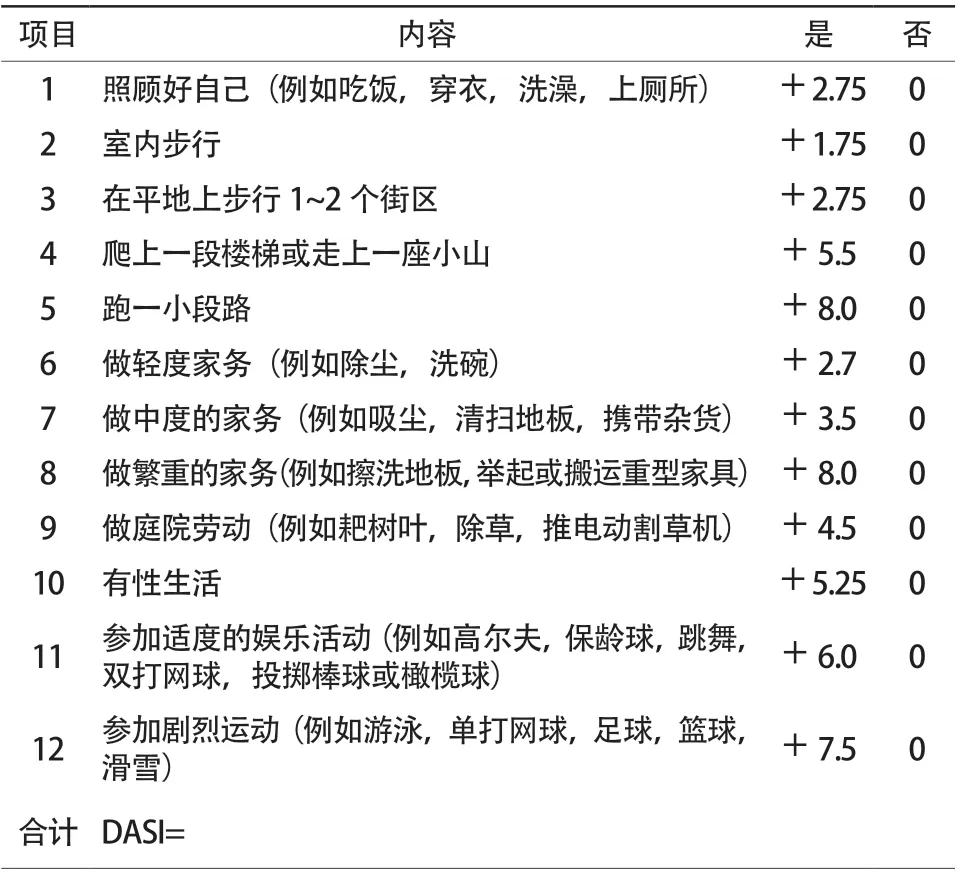
附件1 Duke 活动状态指数(DASI)

附件2 Frail 问卷
