血糖控制正常的非肥胖GDM患者妊娠中晚期体重增长对血清瘦素及妊娠结局的影响
2020-08-08杨丽敏沈雅玉
杨丽敏 张 妙 沈雅玉
浙江省长兴县人民医院(313100)
妊娠期糖尿病(GDM)是妊娠期最常见的并发症,孕前肥胖是GDM的高危因素,与不良妊娠结局相关[1]。临床工作中发现部分孕前体重正常女性也会发生GDM,相对于孕前肥胖孕妇,该部分孕妇往往会忽视孕期体重管理的重要性。因此,孕前体质指数(BMI)正常的GDM孕妇在血糖控制良好的情况下妊娠中晚期体重增长与妊娠结局的关联值得进一步探讨。瘦素是肥胖基因表达的一种内分泌激素,瘦素水平的升高会增加GDM的发生风险,且与胰岛素抵抗相关[2],但妊娠中晚期体重增长对血清瘦素影响的研究较少。本研究分析孕前BMI正常且孕期血糖监测良好的GDM孕妇妊娠中晚期体重增长对血清瘦素及妊娠结局的影响,为GDM的孕期管理提供理论依据。
1 资料与方法
1.1 临床资料
选择2018年10月-2019年4月于本院产科常规产检的孕妇作为研究对象。纳入标准:①单胎妊娠;②妊娠14~15周;③孕前BMI(18.5~24.9)kg/m2;④可疑或确诊为糖尿病合并妊娠,研究期间血糖控制良好;⑤产科门诊规律产检并住院分娩。排除标准:①辅助生殖技术妊娠;②患有妊娠期高血压、妊娠期胆汁淤积综合征等妊娠合并症及特有疾病;③羊水量过多或过少;④通过控制饮食及运动血糖4周后血糖仍不能控制在正常范围。所有研究对象均知情同意,本研究通过本院伦理委员会审核。
1.2 研究方法
记录研究对象入组时(妊娠14~15周)以及住院分娩时体重、Apgar评分和新生儿出生体重等一般资料。于妊娠24~28周行葡萄糖耐量试验(OGTT),GDM的诊断标准为:OGTT试验中,空腹血糖≥5.1mmol/L或服糖后1h时血糖≥10mmol/L或服糖后2h血糖≥8.5mmol/L。分别于OGTT时、28~32周和分娩前检测血清瘦素水平(酶联免疫吸附实验),试剂盒由美国Linco公司提供,试剂批内变异系数为8%,批间变异系数为12%。诊断为OGTT的孕妇给予饮食食谱及运动治疗4周,血糖控制标准为:妊娠期血糖餐前30 min<5.3mmol/L,餐后1h血糖<7.8mmol/L,餐后2h血糖<6.7mmol/L。
1.3 分组方法
按照根据美国医学研究院(IOM)2009年发表的妊娠期体重增长标准[3],即孕前BMI(18.5~24.9)kg/m2的孕妇,妊娠中晚期每周体质量增长值建议范围(0.35~0.50)kg,将研究对象分组:GDM孕妇妊娠中晚期体重平均增长速度>0.50kg/w 为GDM(A)组,≤0.50kg/w为GDM(B)组;糖耐量正常孕妇妊娠中晚期体重平均增长速度>0.50kg/w为NGT(A)组,≤0.50kg/w为NGT(B)组。
1.4 统计学方法
应用SPSS23.0统计软件进行数据分析,计量资料组间比较采用独立样本t检验,计数资料组间比较采用χ2检验,变量关系用多重线性回归分析,以P<0.05为差异有统计学意义。
2 结果
2.1 各组一般情况
符合纳入及排除标准的GDM孕妇226例,糖耐量正常孕妇1423例,根据倾向性得分匹配法,按照1:2的比例,从糖耐量正常的孕妇中选取年龄及孕前BMI相匹配的452例分析,最终进行数据分析的GDM(A)组108例、GDM(B)组118例,NGT(A)组216例、NGT(B)组236例。GDM(A)组年龄(31.0±3.3)岁、孕前BMI(21.6±1.3)kg/m2,GDM(B)组年龄(31.0±3.8)岁、孕前BMI(21.2±1.6)kg/m2,NGT(A)组年龄(30.8±3.8)岁、孕前BMI(21.3±1.5)kg/m2,NGT(B)组 年龄(30.8±3.6)岁、孕前BMI(21.6±1.3)kg/m2。4组年龄及孕前BMI比较无差异(P>0.05)。
2.2 各组血清瘦素水平比较
各组孕妇检测血清瘦素时孕周无差异(P>0.05);OGTT时,GDM组血清瘦素水平高于NGT组(P<0.05),GDM及NGT组内亚组间比较无差异(P>0.05);孕28~32周时,GDM(A)组血清瘦素水平高于GDM(B),而另外3组比较无差异(P>0.05);分娩前,GDM(A)及NGT(A)组血清瘦素水平高于GDM(B)和NGT(B)组,且GDM(A)组高于NGT(A)组(P<0.05),GDM(B)与NGT(B)组无差异(P>0.05)。见表1。
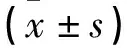
表1 各组孕妇不同时期血清瘦素水平比较
2.3 各组妊娠结局比较
GDM(A)组胎膜早破及巨大儿发生率高于另外3组,NGT(A)组巨大儿的发生率高于GDM(B)和NGT(B)组(P<0.05),GDM(A)组与NGT(A)组、GDM(B)组与NGT(B)组巨大儿发生率无差异,GDM(B)、NGT(A)和NGT(B)组间胎膜早破发生率无差异,早产、胎儿宫内窘迫以及新生儿Apgar评分各组无差异(均P>0.05),见表2。
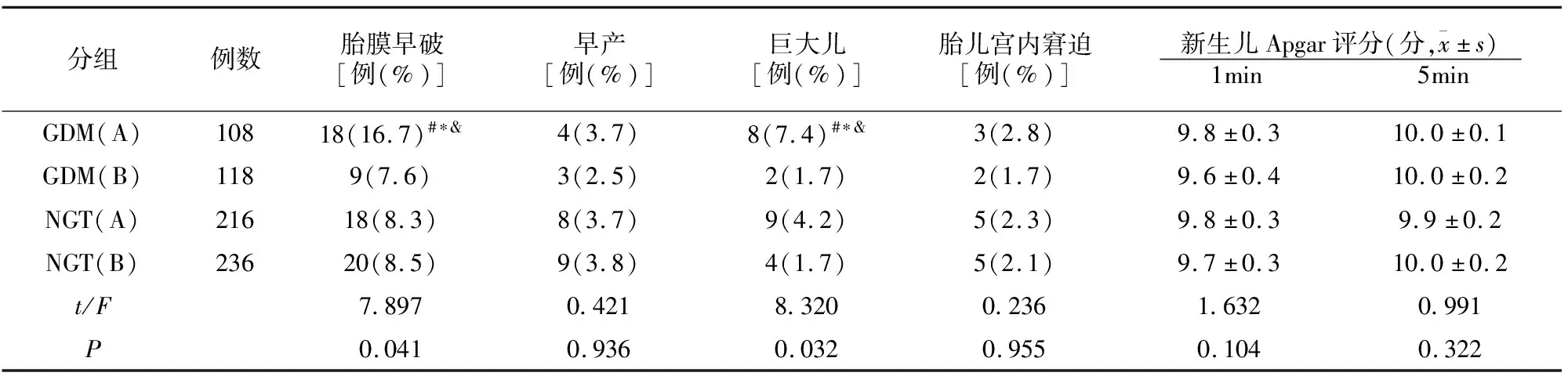
表2 各组妊娠结局比较
2.4 GDM孕妇妊娠中晚期体重增长与血清瘦素及妊娠结局相关性
GDM孕妇中,以妊娠中晚期体重增长速度为因变量,单因素分析中有统计学意义的胎膜早破、巨大儿和血清瘦素指标作为自变量,进行多重线性回归分析。结果显示,GDM孕妇妊娠中晚期体重增长速度与巨大儿、孕28~32周及分娩前血清瘦素水平有关(P<0.05),与胎膜早破无关(P>0.05)。见表3。
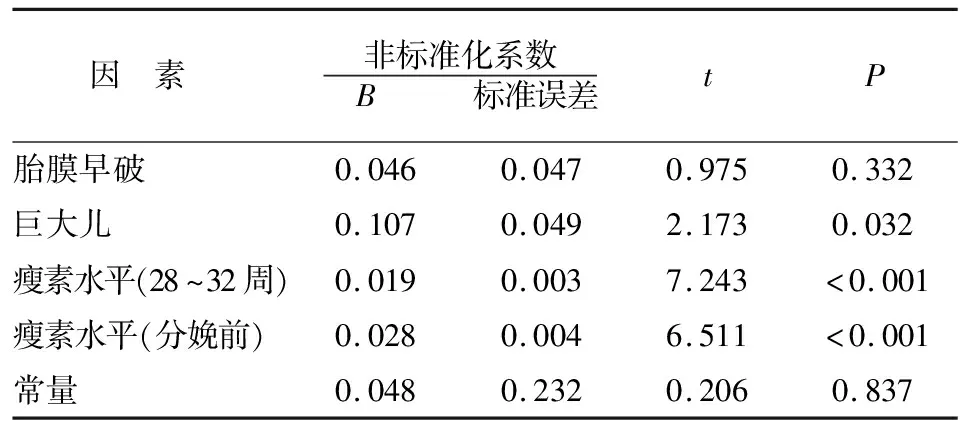
表3 GDM孕妇妊娠中晚期体重增长相关因素
3 讨论
孕前正常的BMI以及合理的孕期增重对促进母婴健康有重要意义。有研究[4]表明,GDM患者中孕前BMI≥25kg/m2者占32%,但孕中晚期增重过度者占58.9%,孕期体重增加过度不仅增加了胎膜早破和巨大儿的发生风险,还不利于产后血糖恢复。随着我国GDM诊断新标准的实施,孕前BMI<25kg/m2的GDM孕妇越来越多,有研究[5-6]表明孕前BMI在理想范围的GDM孕妇其不良妊娠结局的发生与孕期血糖是否控制在正常范围以及体重增加有关,孕期体重增加过多的孕妇血糖控制在理想范围较低,两者共同作用会明显增加巨大儿、早产和羊水过多的发生率。也有研究[7]认为相对于孕期增重,GDM患者孕前BMI对母婴结局的影响更显著,即孕前BMI正常的孕妇其孕期体重增长略多也不会增加巨大儿以及胎膜早破的发生风险。
本研究结果显示,孕前BMI正常且孕期血糖控制正常的GDM患者妊娠中晚期体重增加过多依然会增加巨大儿及胎膜早破的发生率,但本研究中NGT的孕妇妊娠中晚期体重增加仅增加了巨大儿的发生率,对胎膜早破的发生未见影响。多因素分析发现,GDM患者妊娠中晚期体重增加与巨大儿发生有关,说明与NGT孕妇比较,孕前BMI正常的GDM患者即使孕期血糖控制良好,若妊娠中晚期体重增加过多依然会增加巨大儿的发生风险和胎膜早破的发生率。
有研究表明[8]GDM孕妇血糖控制良好的情况下其巨大儿的发生率仍然较糖耐量正常孕妇高,说明GDM孕妇除血糖影响外,胎儿的生长发育还可能与其他因素相关。近年来,瘦素与GDM的发生以及妊娠结局的关系被引起关注。有研究表明[9],GDM母体妊娠期瘦素水平明显高于正常孕妇,且与产前BMI、孕期体重增长呈正相关;瘦素与胰岛素进行双向调节,共同影响母体脂质代谢过程,对整个孕期胎儿及新生儿围生期的生长发育起重要作用。有研究表明[10]母体瘦素水平升高会增加巨大儿的发生风险。本研究发现孕24~28周GDM组血清瘦素水平高于NGT组,经过饮食控制及运动治疗后,GDM孕妇血糖控制良好的情况下,孕28~32周检测时妊娠中晚期体重增长过多组血清瘦素水平仍高于其他3组,分娩前检测(孕38周),妊娠中晚期体重增长过多的GDM组以及NGT组孕妇血清瘦素均高于相应的体重增长正常组,其中体重增长过多的GDM组血清瘦素也高于体重增长过多的NGT组,说明妊娠中晚期体重增长过多可以升高血清瘦素水平,在GDM患者中这种差异在妊娠中晚期持续存在,而在NGT孕妇中主要体现在临近分娩时。本研究多因素分析证实,GDM患者妊娠中晚期体重增加的速度与血清瘦素水平有关。
总之,孕前BMI正常的GDM孕妇妊娠期体重增加过多依然会增加胎膜早破以及巨大儿的发生风险,其孕期体重管理应给予足够重视,不应因其孕前BMI正常且血糖控制良好而忽略了孕期体重控制。
