护理管理神经内科住院患者营养风险发生情况及营养支持的现况调查
2020-07-30张跃林李雪黄斌黄睿黄小明
张跃林,李雪,黄斌,黄睿,黄小明
神经内科住院患者可能因昏迷等因素不能自主进食,营养素摄入减少,体内营养素代谢障碍,住院周期较长,再加上创伤应激以及年龄等因素,增加患者营养风险的发生,而患者的营养状况直接决定了其治疗效果和临床结局[1-2]。研究显示,神经内科住院患者是营养不良的高危群体,其营养不良或营养风险发生率高达32.9%~42.7%[3-4]。同时,目前国内在住院患者营养治疗方面还存在一定的不合理性,包括肠内肠外营养的不合理选用,营养风险高但合理营养支持的比例较低等问题[5]。本研究通过调查了解四川省人民医院神经内科住院患者的营养风险和营养支持状况,拟为医院开展营养支持提供指导依据。
1 资料与方法
1.1 一般资料
采用方便抽样的方法选取于2018年1月至4月在四川省人民医院神经内科住院患者220例为研究对象,其中收回完整问卷209份,回收率95.0%,符合现况调查样本含量要求。其中男性118例,女性91例,年龄49~82岁,平均(62.9±16.7)岁,60岁以下69例,60~70岁54例,70岁以上86例。纳入标准:①神经内科住院患者;②年龄≥30岁;③住院时间>24 h;④入院次日未行手术。排除标准:①拒绝参加本研究或不配合本研究者;②无法获取完整信息者;③并发其他严重疾病者(如糖尿病、心脏病、COPD等消耗性疾病)。
1.2 调查方法
1.2.1 调查问卷 本研究问卷分为两部分:①营养风险筛查2002(NRS 2002)。NRS 2002是由欧洲肠外肠内营养学会(ESPEN)和中华肠外肠内营养学会(CSPEN)推荐的住院患者营养风险筛查首选工具,包含三部分,其中疾病严重程度0~3分,营养状况0~3分,年龄评分0~1分,最高分7分。以≥3分定义为存在营养风险,需要进行营养支持[6]。②营养支持调查问卷。参考文献[7]并结合医院临床营养支持的具体情况制定,包括营养支持方式(肠外、肠内或联合)、营养支持内容(全营养、组件制剂)、肠外营养的支持途径(中心静脉、周围静脉)、肠内营养的支持途径(口服、鼻胃/空肠管、胃/空肠造瘘) 。
1.2.2 资料收集与质量控制 正式调查前先选择约30人进行预调查,根据预调查结果修改并确定最终问卷。调查前对所有调查人员进行统一培训,调查人员每天同一时间登录医院电子系统查询神经内科前一日的新入院患者名单及其基本信息,选择符合纳入标准的患者进行调查。调查前应先向患者介绍研究目的,征得患者或家属知情同意,记录患者基本信息。告知患者第二天清晨空腹着病员服,赤脚测量身高体重并计算BMI,对不能自主测量者通过询问获取相关信息,实验室指标则由调查员在临床电子系统上查询报告。营养支持情况由调查员查询临床电子信息系统的临床医嘱、病历及营养系统中的医嘱。调查员在完成整份问卷后,及时进行核查以发现缺漏并进行增补,之后由另一名调查员再次核查以确保问卷的完整性。
1.3 统计学方法
2 结果
2.1 神经内科住院患者的营养风险筛查情况
209例患者中有112例患者NRS 2002≥3分,存在营养风险率为53.6%,其中有1例因卧床无法获得确切身高体重者以其入院次日检测的血清白蛋白替代,以Alb<30 g/L评为3分,认为存在营养风险;97例(46.4%)患者NRS 2002<3分。不同性别营养风险发生率差别无统计学意义(P>0.05),而不同年龄段和相关疾病史营养风险发生率差异有统计学意义(P<0.05),见表1。
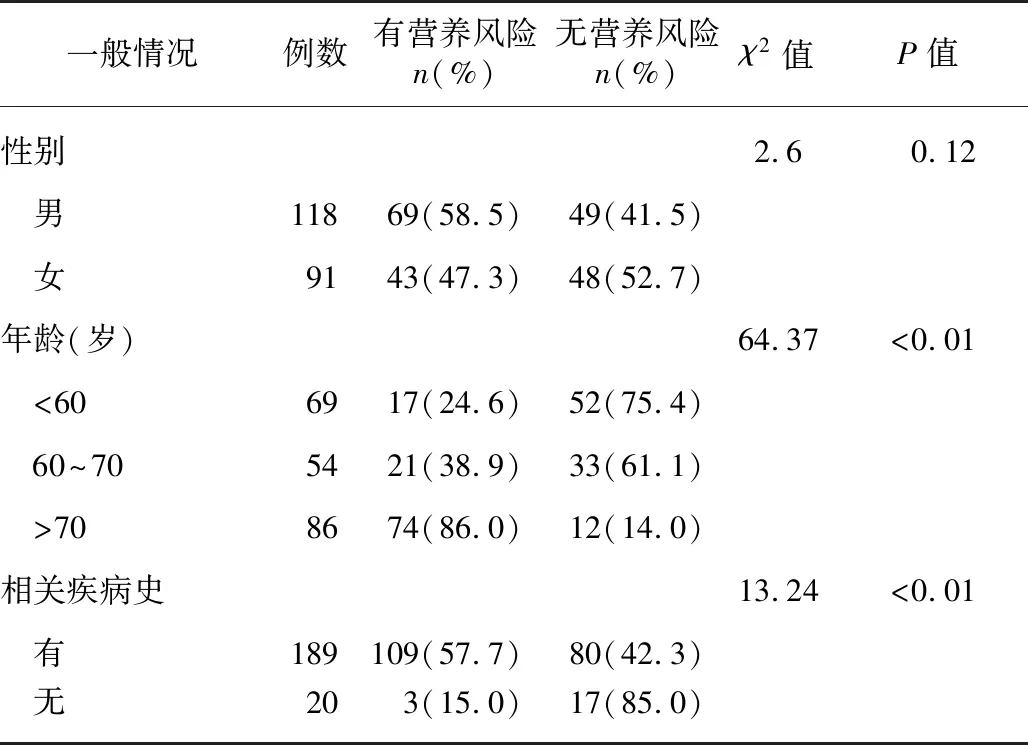
表1 患者营养风险筛查比较
2.2 患者的营养支持现状和营养支持方式
209例调查对象中,采用营养支持者有42例,占比20.1%;42例接受营养支持的患者中,按疾病严重程度评分5例<1分,6例为1分,25例为2分,6例为3分;存在营养风险(NRS 2002≥3分)的112例患者中,仅有34例(30.4%)接受了营养支持,而不存在营养风险的97例中也有8例(8.2%)接受了营养支持。42例接受营养支持的患者中,7例仅接受肠内营养(EN),17例仅接受肠外营养(PN),18例接受了EN+PN,见表2。

表2 42例接受营养支持的患者营养支持方式[n(%)]
3 讨论
神经内科住院患者营养风险发生率高,直接影响到患者的临床结果[8]。神经内科患者多因脑血管意外入院,在患病之后,很多患者会伴有不同程度的吞咽功能丧失,这可能导致患者食物摄入量不足,疾病应激、进食量减少、年龄因素都会使得神经内科患者发生营养风险的几率增加[9]。本研究神经内科的营养风险发生率为53.6%,略高于卞毅等[10]报道的31.0%。积极筛查住院患者营养风险,有利于指导临床医生积极采取营养支持,改善患者临床结局[11]。
有研究发现神经内科患者中,存在营养风险和不存在营养风险的营养支持率无差异[12],这表明临床营养支持中并未实现对症下药,存在有营养风险者并未得到营养支持或无营养风险者却得到营养治疗的现象,缺乏对营养支持的正确认识。NRS 2002是指导医生采取营养支持的主要指标,而具体营养支持手段则应考虑患者的实际情况,如消化吸收功能、吞咽功能、自主进食能力等。本次研究发现神经内科患者营养支持率仅为20.1%,其中有营养风险的患者营养支持率为30.4%,无营养风险者有8.2%接受了营养支持。神经内科患者中多数为脑血管意外,患者发病初期部分有意识障碍,伴发吞咽困难,但其胃肠道功能很少或几乎未受影响,营养支持应首选肠内营养,但本次研究发现40.5%选用肠外营养,而仅16.7%选择肠内营养,这可能与临床医生对患者肠内营养的关注不够有关。
综上,神经内科住院患者营养风险发生率高,但营养支持率低,尤其是合理的营养支持更低,普遍存在营养支持应用不合理的现象,应加强营养风险筛查,根据筛查结果指导临床医师选择合理的营养支持方式。
(申明:本研究数据采集真实可靠,各作者单位无利益冲突。)
