老年膝骨关节炎患者步态支撑期COP 指标与膝踝关节运动的相关性研究
2020-07-29夏美燕程新保
蒋 磊,苏 程,葛 军,李 宁,夏美燕,程新保
步行是人们日常生活中重要的身体活动之一,也是人体完成多种动作任务的转换过程.步行能力一旦受损,将会限制人体的正常活动能力.下肢关节的功能性损伤可导致步行能力障碍[1].在下肢三大关节中,膝关节的功能非常重要,如果膝关节结构发生病理性改变,就会造成其功能稳定性的衰减,人体步行能力会明显降低.膝骨关节炎是一种与年龄相关的退行性疾病,其发生与诸多内外部因素有关,如年龄因素,随着人体年龄的增长,膝关节软骨发生退化,关节内形成骨赘,周围肌肉力量下降;也可与来自外部的机械性损伤有关,如韧带损伤可造成关节失稳.这些关节内部或周围的变化都能够导致关节发生病变,临床上最主要的表现为膝关节疼痛[2].
长期的膝关节疼痛会使该类病人对自己的步行模式作出调整,使关节痛感最小化.例如,患者会减慢步行速度,尽量减少步行量等[3].步态支撑期膝关节内翻外力矩的增大,是患有内侧室膝骨关节炎病人的重要生物力学表现,该类病患人群常会通过改变足部前进方向角度(Toe-out)[4]或者躯干倾斜程度(Trunk Lean)[5]来减小膝关节内翻外力矩.此外,这些由于病痛而造成的膝关节在运动学和动力学上的改变,还会导致其屈伸范围和地面反作用力垂直方向分量的减小.以上所述,都是该类人群在步态支撑期为缓解膝关节疼痛所作出的补偿性策略.
在对膝骨关节炎病人的步态研究中,研究人员更多的是将关注点放在下肢踝关节上,FISHER 等人分析发现,在支撑期末期踝关节跖屈力矩减小,这是因为该力矩对于步态支撑期末期的推进起到辅助作用,而量级上的降低会减小这种推进程度,从而降低步行速度,不会过多地造成膝关节负担[6].OTA等人的研究发现,踝关节受限的背屈角度也会对步态支撑期末期的膝关节在矢状面和额状面上的活动造成影响.步态支撑期压力中心(Center Of Pressure,COP)的改变会造成踝关节背屈角和跖屈力矩的改变[7].如果支撑期中COP 更靠近脚尖位置,则会使踝关节趾屈力矩的力臂变长,从而造成力矩值的增大,胫骨也会更倾向前方,进而增加踝关节背屈角度.虽然前期研究取得了一定成果,但对老年膝骨关节炎病人COP 变化与膝、踝关节的运动学、动力学改变的关系还并不清晰.
因此,本研究通过测试并评估膝骨关节炎病人的步态过程,进而分析步态支撑期中,COP 变化与膝、踝关节角度与力矩的关系.
1 实验方法
1.1 受试者
在正式招募受试者之前,通过power 分析(效能水平设定为80%,显著性水平设定为0.05),采用 G*Power(版本 3.1)[8]计算得出,每组最低样本量为17~35 人.步速和膝关节在步态支撑期的最小角度被选择作为评估效应量的变量.膝骨关节炎组受试者通过安徽医科大学第一附属医院康复科于2018 年11 月—12 月进行招募,并参照美国风湿病协会对膝骨关节炎疾病定义标准进行进一步筛选,筛选标准如下:①依据国际标准判断为膝骨关节炎;②依据临床X 光影像和K-L 量表,判断双侧膝关节患病分级为III 或IV;③双侧膝疼痛程度 VAS 评分至少为30(visual analog scale;0=no pain,100=worst imaginable pain);④年龄≥65 岁.排除标准如下:①依据临床标准判断为下肢髋、踝骨关节炎;②在没有外界他人或者器械的帮助下,无法完成步行测试;③在参与此次测试前十二个月内,接受过下肢关节成形术或者相关外科手术.最终,共计纳入20名膝骨关节炎女性患者(Knee osteoarthritis,OA).健康老年对照组受试者通过社区招募,最终纳入20 名参与实验研究.除此之外,要求两组受试者均没有影响步态实验测试的心理问题或者身体疾病.
在进行正式实验项目前,所有受试者已被告知完整的实验过程及具体测试任务,并签署了知情同意书;本研究方案获得安徽医科大学伦理委员会批准(2019H019).
1.2 数据采集
步态分析是在X 动作捕捉实验室进行的.根据国际标准步态反光点放置方法[9],52 个反光标记球(直径为14 mm)被用于标记人体体表骨性标志,从而进行环节追踪.使用Vicon 运动捕捉系统(Vicon Nexus,Oxford,UK),拍摄并记录反光球的三维运动轨迹,采样频率为100 Hz.Kistler 测力台(Kistler Instruments,Winterthur,Switzerland)位于实验房间中间的位置,采样频率为1 000 Hz.在实验开始前,调试运动捕捉系统和测力台采集系统.人体体表标记点轨迹与地面反作用力数据同步采集.
在进行正式的步态分析前,测试并记录受试者身高、体重信息,更换统一实验着装和鞋子.利用3~5 min 时间熟悉整个测试流程,消除紧张心理,从而展现自然流畅的步行过程.正式实验中,实验人员要求受试者以自我舒适的速度自然走过测试步道.当受试者双脚分别依次踩在两块测力台时,记为1次成功,成功次数达到5次即为任务完成.
1.3 数据处理与分析
使用相应数据处理分析系统对采集到的数据进行逆向动力学分析.步态支撑期具体起始点通过测力台数据来确定,即从足跟触地到脚尖离地,大约占整个步态周期的60%.将每位受试者的支撑期进行插值,标准化为60%.分析输出COP 前后向、左右向的偏移值(从触地初期到支撑末期),踝关节角度,膝关节角度,以及踝、膝关节从足跟触地到脚尖离地的净力矩等相关生物力学数值.
进一步将支撑期细分,选取触地初期(Initial Contact,IC)、支撑中期(Mid-Stance,MS)和支撑末期(Terminal Stance,TS)三个关键时间点进行指标分析.原始数据使用低通滤波进行数据平滑.
1.4 统计学分析
相关统计学分析在SPSS 25.0 中进行.COP前后向、左右向偏移量,膝、踝关节运动学、动力学数据均采用斯皮尔曼等级相关系数进行分析.p值小于0.05 表明具有统计学显著差异.
2 实验结果
2.1 受试者基本信息
健康老年组(HC)与膝骨关节炎组(OA)受试者平均年龄分别为66.4±1.3 岁与67.9±2.1 岁,平均身高分别为 156.7±5.6 cm 与 154.3±7.7 cm,平均体重分别为 57.4±5.8 kg 与 58.1±6.6 kg,两组受试者在年龄、身高、体重上无明显组间差异.
2.2 踝、膝关节角度和力矩值
两组受试者踝、膝关节角度和力矩曲线图分别如图1 和图2 所示.可以明显看出多个生物力学指标上的组间差异.
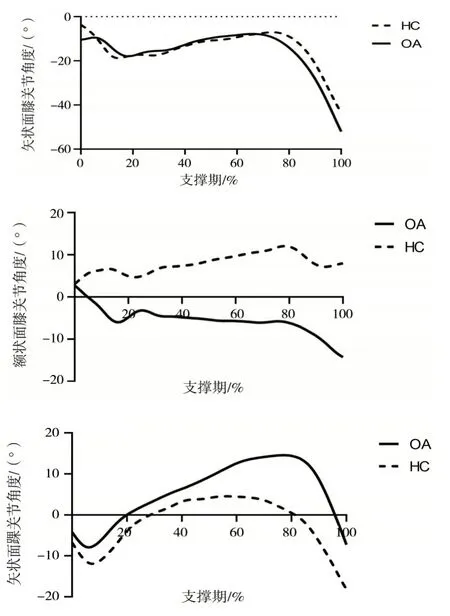
图1 健康老年组(HC)与膝骨关节炎组(OA)受试者踝关节屈/伸角度,膝关节屈/伸角度和内收/外展角度
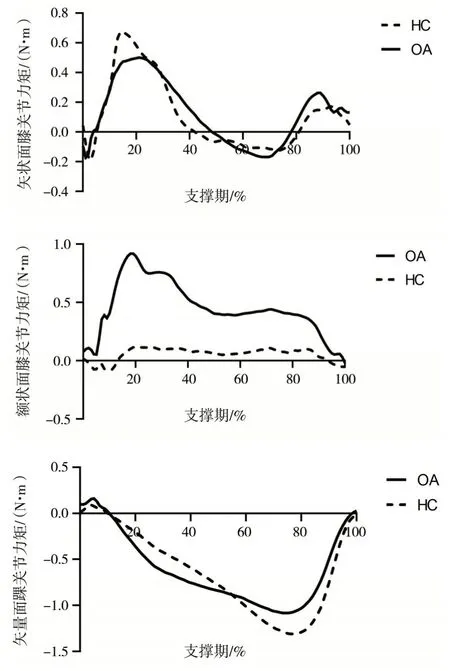
图2 健康老年组(HC)与膝骨关节炎组(OA)受试者膝关节屈/伸力矩和内收/外展力矩、踝关节屈/伸力矩
2.3 COP 与膝、踝关节关节角度关系
如表1 所示,在膝骨关节炎组受试者中,支撑中期和支撑末期COP 左右侧偏移量与膝关节触地初期屈/伸角度存在显著相关,除此之外,支撑末期COP 左右侧偏移量还与支撑末期膝关节屈/伸角度显著相关.COP 前后向偏移量和膝关节屈/伸角度在支撑期的任何阶段都不存在相关性.并且,COP 偏移量也与踝关节角度无相关性.对于健康老年对照组受试者,COP 偏移量与踝、膝关节角度也不存在相关性.
2.4 COP 与膝、踝关节力矩关系
正如表2 所示,对于膝骨关节炎组受试者,COP 左右向偏移量在支撑中期和支撑末期与膝关节内收第一、第二峰值力矩均存在显著性相关,除此之外,在支撑中期还与膝关节屈/伸力矩第二峰值显著相关;而COP 前后向偏移量仅在支撑中期与踝关节跖屈力矩峰值存在显著相关.

表1 COP 左右向偏移量与膝关节屈/伸角度相关系数
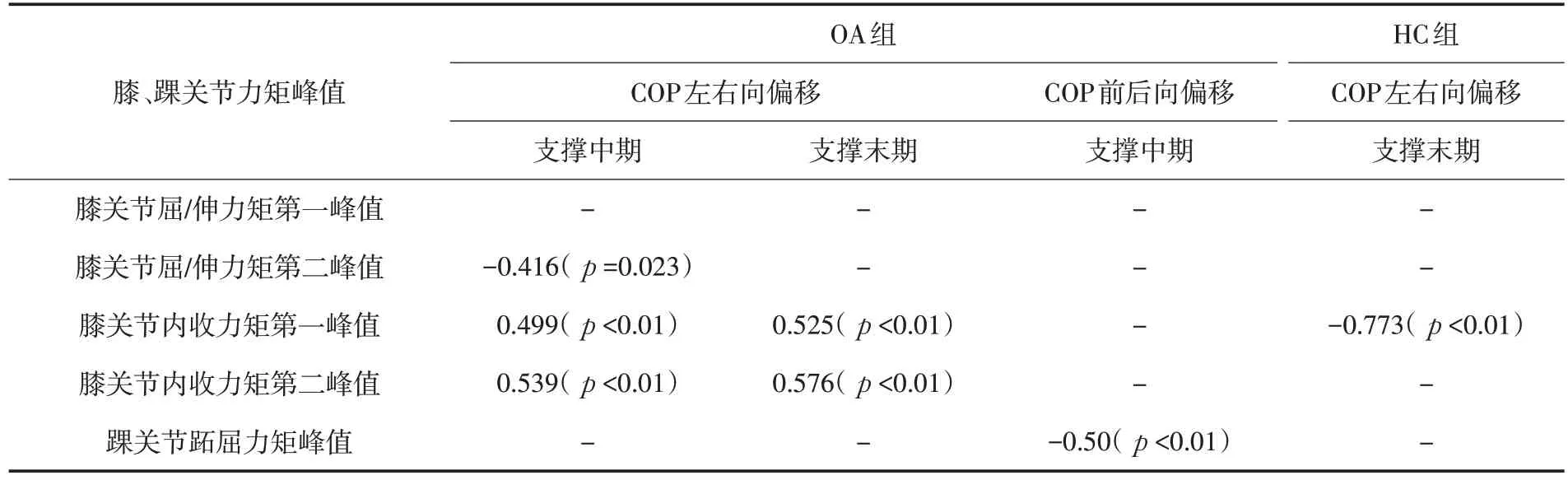
表2 COP前后向、左右向偏移量与踝、膝关节力矩的相关性
对于健康老年对照组受试者,仅COP 左右向偏移量在支撑末期与膝关节内收第一峰值力矩存在显著相关.
3 讨论
随着年龄的增加和膝关节的患病,人体下肢膝、踝关节内部的生理结构会发生改变,从而不断影响膝关节的机械力学结构.正如两组受试者膝关节支撑期角度变化曲线所示,膝骨关节炎患者的膝关节在矢状面内的关节活动范围有所减小,在额状面内的活动程度变大,关节矢状面内的僵硬会影响人体日常活动能力[10].而膝关节伸膝力矩明显减小的情况,也印证了角度上的变化,这一系列的变化又反过来会继续加重膝关节的异常负载.此外,从研究结果还可以看出膝骨关节炎受试者踝关节的活动范围与趾屈力矩也均较健康对照组有所减小.
COP 参数与踝、膝关节角度相关分析结果表明,膝骨关节炎患者在步态支撑期中,膝关节的角度与COP 左右向偏移有关,膝骨关节炎患者在足跟触地初期的膝关节内收角度相较于健康老年人更大,这就是所谓的内收-推动特点(Varus-thrust)[11].由于这种内收推动作用,使得膝关节的关节中心更偏向外侧排列.这一结果还提示,COP 左右向偏移会减小膝关节屈角度,从而造成关节僵硬,而这种关节僵硬可能会导致股四头肌肌力的减弱,因此,COP 左右向偏移可能与膝骨关节炎患者的一种常见的适应性步态——股四头肌避免步态(Quadriceps Avoidance Gait)有关.然而在本研究中,没有发现COP 偏移与膝关节内收/外展角度的关系.
此外,踝关节角度与COP 变量之间也不存在相互关联性,我们推测这可能是与膝骨关节炎患者在步态支撑期中踝关节活动范围减小有关,而这种关节角度的减小也与踝关节跖屈力矩减小的情况相一致.
COP 参数与踝、膝关节力矩相关分析结果表明,膝骨关节炎患者膝关节内收力矩第一、第二峰值与COP 左右向偏移量相关,这是因为地面反作用力的参与并为膝关节内收力矩作出贡献[12].参与本项目的所有膝骨关节炎受试者,在整个步态支撑期中膝关节基本上都处于内收位置,这会使得膝关节内侧的负载变大.膝关节周围外展肌肉为保持平衡,必须要产生足够的肌肉外展力矩来对抗增大的内收外力矩,进而造成膝关节外侧组织的紧绷状态,而这种紧绷状态会造成关节僵硬和限制关节活动范围.
4 结论
膝骨关节炎患者步行中,COP 左右向偏移量与膝关节矢状面内的运动学、动力学因素呈中度负相关,且与膝关节外展肌肉力矩呈中度正相关.因此,在未来针对该类疾病的康复治疗过程中,在步态支撑期控制COP 左右向偏移,从而影响膝关节负载,可能是一项有效的干预方式.
