经皮螺钉内固定治疗骶骨骨折的个性化方案及应用
2020-07-29贾卫斗常利民陈同林白洪涛李晓波肖颖王硕磊
贾卫斗,常利民,陈同林,白洪涛,李晓波,肖颖,王硕磊
(北京朝阳急诊抢救中心骨科,北京 100122)
骶骨骨折和骶髂关节脱位多为不稳定性骨折[1]。骶骨结构较复杂,而且存在解剖学变异,另外骶骨骨折及骶髂关节脱位机制也不同,所以均具有个性化特点。目前治疗通常采用切开复位内固定,但该手术方法具有创伤大、容易损伤血管神经及易感染等特点。近年来,微创手术逐渐用于骶骨骨折和骶髂关节脱位的治疗。经皮微创加压螺钉内固定术,由于其固定可靠、创伤小[2-5],内置物少、安全有效,已被多数学者认可[6]。同时,由于机器人辅助经皮螺钉内固定治疗骨盆和髋臼骨折[7]价格昂贵,故临床采用影像透视下徒手置钉方法,但缺点是放射线接触时间长。为减少放射线暴露时间并提高徒手置钉准确率,我院利用骶骨CT冠状位、矢状位、横断位资料,对97例骶骨骨折、骶髂关节脱位患者进行个性化测量,并根据测量结果实施手术,共置入螺钉165枚,置钉优良率97.58%,现报告如下。
1 资料与方法
1.1 一般资料 收集本院自2013年12月至2018年10月的骶骨骨折、骶髂关节脱位97例患者资料,其中男60例,女37例;年龄18~76岁,平均(40.43±4.59)岁。骶骨骨折按Denis分类法[8]分类,Ⅰ区骨折34例,Ⅱ区骨折43例,Ⅲ区骨折4例;骶髂关节脱位16例。
1.2 术前影像学测量 入院后经2~7 d股骨髁上牵引,骨折复位或大部分复位后实施手术。术前常规摄骨盆正位、侧位、入口位、出口位,髂骨斜位、闭孔斜位X线片了解骨折类型及骨盆变异情况。对骶骨行CT薄层扫描,在冠状位、矢状位、横断位的影像上测量相关数据。每例患者由2名主治医师测量并取平均值(见表1~2)。
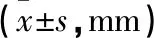
表1 S1、S2骶前孔测量结果
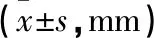
表2 S1骶前孔与S1椎体上缘及S2骶前孔间距测量结果
1.3 治疗方法 入院后行股骨髁上牵引。术前反复清洁灌肠,留置导尿管。所有患者在伤后2~7 d内进行手术。先对S1椎体进行侧位透视,使坐骨棘和两侧坐骨大小切迹重叠呈一弧线,S1椎体后缘和第1骶孔及上述弧线围成中间区域,以导针尖端定位于中间区域,做一约6.0 mm长的皮肤切口,用导针抵住髂骨外板的皮质,使导针和射线平行。将导针穿过三层骨皮质,进针30~40 mm。确认S1椎体为中心透视骨盆入、出口位后继续进针,直至S1椎体中间或对侧骶前孔,置入直径6.5~7.3 mm的空心钉。S2椎体骶髂螺钉内固定术准备与上述步骤一致。患者侧位时可观察到S2椎体前、后缘及上、下骶孔中心点。进针后再以S2椎体为中心透视骨盆出口位和入口位像。以空心钻钻孔后,置入直径为6.5~7.3 mm的空心钉,空心钉以超过中线为好。术后观察双下肢感觉、运动情况,腹腔、盆腔有无异常。术后第2~3天可坐起,6~8周后扶助行器行走,3个月后可完全负重。
1.4 评价标准 采用Matta[9]影像学标准评定骨折复位质量,术后骨折移位小于4 mm为优;4~10 mm为良;10~20 mm为可;大于20 mm为差。采用CT分级标准[7]评价螺钉位置,优:螺钉完全在通道内;良:螺钉部分接触皮质骨但无穿出;差:螺钉穿出皮质骨或进入关节内。采用Majeed[10]骨盆功能评分系统评定骨盆功能,该评分从疼痛(30分)、工作(20分)、坐(10分)、性交(4分)、站(总36分,包括辅助行走12分,步态12分,步行距离12分)等方面进行评价,满分为100分,其中85~100分为优,70~84分为良,55~69分为可,<55分为差。
2 结 果
所有研究对象螺钉切口均在6.0~10.0 mm之间;平均手术时间(21.4±3.8)min;平均术中出血量为(21.6±4.2)mL。97例患者随访时间6~36个月,骨折均愈合,愈合时间为2~3个月。采用Matta[9]影像学标准评定骨折复位质量,其中优93例,良3例,差1例。共置入螺钉165枚,其中S1置钉95枚,S2置钉70枚。采用CT分级标准[7]评价螺钉位置,置钉优良率为97.58%。其中1例患者螺钉突出对侧骶骨Ⅰ区骨皮质,危及骶前血管及神经,术后2 h取出。1例患者螺钉突入椎管,患者诉足底麻木,术后3 h取出,恢复正常。术前8例骶神经损伤患者,术后2~6个月全部恢复正常。采用改良Majeed[10]骨盆功能评分系统评定骨盆功能,其中优92例,良4例,差1例。患者术后无切口感染及神经、血管和盆腔脏器损伤。
典型病例为一36岁男性患者,主因交通伤入院,诊断为:骨盆骨折TileB型(左侧骶髂关节脱位,耻骨联合分离)。行经皮S1、S2骶髂螺钉+内置外固定架+耻骨联合螺钉固定术治疗,术后疗效满意(见图1~7)。
图1 术前骨盆正位X线片示左侧骶髂关节脱位,耻骨联合分离 图2 术后骨盆正位X线片示左侧骶髂关节、耻骨联合均解剖复位 图3 术后CT冠状位片示左侧S1、S2骶髂螺钉位置良好 图4 术后CT矢状位片示左侧S1、S2骶髂螺钉位置良好
图5 术后CT横断位片示S2骶髂螺钉及内置外架位置良好 图6 术后CT横断位片示S1骶髂螺钉位置良好 图7 术后CT冠位片示耻骨联合螺钉位置良好
3 讨 论
临床上骶骨骨折常伴有神经损伤,因而骶骨骨折治疗与移位程度、骨盆环稳定和神经损伤具有相关性。如果骶髂关节复位不佳可引起患者骶骨周围痛、骨盆关节痛或骨盆带痛和骶髂关节炎等[11-12]。常规切开复位内固定手术治疗骶骨骨折和骶髂关节脱位,易引起血管神经损伤及术后感染等并发症。而内固定治疗具有明显优点,可减少步态异常和晚期疼痛[13-15]。经皮骶髂关节螺钉内固定手术是治疗骶骨骨折及骶髂关节脱位常规方法。赵春鹏等[7]报道,机器人辅助经皮螺钉内固定治疗髋臼和骨盆骨折患者,治疗效果良好,但费用较高。也有研究[16]报道,经S1椎弓根截面投影置钉可治疗骶骨骨折及骶髂关节脱位,但可靠性较差。
3.1 骶骨骨折手术个性化设计方案 骶骨翼倾斜皮质是“安全区”前界[17],骶髂螺丝钉可进入S1椎体,安全区后缘是S1神经根孔。笔者术前对骶骨进行CT薄层扫描,利用CT冠状位、矢状位和横断位扫描,进行较为精确的个体测量。判断S1变异有两项指标:(1)CT矢状位扫描时,应使坐骨棘、髋臼、骶骨翼前方斜坡和双侧坐骨大小切迹重叠,从骶骨岬向骶骨后下角做一连线,骶骨翼前方斜坡应位于此连线前上1/3位置;(2)CT冠状位测量,S1骶前孔上缘与S1椎体上缘前部、中部、后部间距小于8.0 mm,均提示S1变异,不宜采用水平经S1行骶髂螺钉内固定方法。在本组病例中发现了S1变异28例,采用了S1椎弓根截面投影置钉[16]。骶前孔前后均呈喇叭口,S1、S2骶前孔之间距离称为孔间距离。在S2椎体骶髂螺钉内固定术中,如果S2椎体前后径<7.0 mm或孔间距离高度<7.0 mm,不宜应用经S2置骶髂螺钉内固定方法。如必须经S2固定,要采用2.0 mm长柄刮匙代替导针,而且置钉时螺钉要靠S2骶前孔上缘。螺钉不靠S2椎体前缘,而是靠S2椎体后缘,可避免骶前血管损伤。本研究中经皮螺钉内固定治疗骶骨骨折个性化方案收到良好治疗效果,置钉优良率为97.58%。
3.2 经皮微创加压螺钉内固定的注意事项 (1)采用CT三维重建扫描骨盆薄层;(2)术前根据患者影像学检测制订安全可靠的螺钉通道;(3)术前清洁灌肠;(4)患者手术时采用俯卧位;(5)骶骨Ⅱ区骨折尽量不加压;(6)术中扫描入口位和出口位时,球管向头和尾端倾斜角度为40°~45°;(7)S1和S2置钉时,尽量靠骶前孔上缘,不贴近下缘。(8)骶骨骨折合并其他部位骨折时应首先处理骶骨骨折;(9)骶髂关节分离伴耻骨联合分离时,应首先处理耻骨联合。笔者研究发现单侧或双侧骶髂三角固定,可解决骶骨向上移位及固定不可靠等问题;(10)对于难以复位患者,如伤后超过2周而且经牵引大于7 d仍不能复位,要谨慎选择治疗方案;严重骨质疏松以及合并同侧髂骨新月骨折患者为手术禁忌。缺点:(1)当不完全复位时可能损伤神经或血管[18-20];(2)骶骨骨折有缺损时,固定难以奏效;(3)不熟练时,术中放射线暴露时间长。
经皮微创加压螺钉内固定治疗骶骨骨折是一种固定可靠、手术创伤小、合并症少的方法,但对进针定位要求更高、更准确,对术者要求较高,应充分评估骶骨骨折类型,精确测量各个数据,做到个性化治疗,可以收到良好效果。
