盲插鼻肠管在重症患者肠内营养治疗中的应用价值▲
2020-07-28陈远鹏
陈远鹏
(南宁市第一人民医院重症医学科,广西南宁市 530021)
重症患者因机体器官功能出现障碍,其代谢及营养状况发生变化。而营养不良会阻碍患者的治疗与康复,进而增加感染等不良事件的发生率,因此危重症患者常常需要营养支持治疗。由于重症监护病房收治的患者因意识障碍或吞咽困难,易出现吸入性肺炎等不良事件,导致患者的治疗受到严重影响[1]。有研究表明空肠置管可有效避免误吸等不良事件的发生,是目前重症监护病房常采用的营养支持治疗方法[2]。目前空肠置管常用方法有内镜下及X线下置管[3]、B 超引导置管[4]、胃镜下置管[5]、磁力引导法[6]等,但这几种方法也存在不足之处。而近年来,盲插鼻肠管在需要肠内营养治疗的重症患者中的应用越来越广泛[8],盲插鼻肠管不需要特定的辅助仪器,操作较方便,对患者机体造成的伤害较小。本文拟通过比较重症患者经鼻胃管及经盲插鼻肠管进行肠内营养支持治疗的有效性,探讨盲插鼻肠管在危重症患者治疗中的应用价值。现报告如下。
1 资料与方法
1.1 一般资料 选取2016年1月至2017年12月在我院住院且需要营养支持的80例危重症患者作为观察对象,根据营养支持方式把患者分为对照组(40例)和观察组(40例)。纳入标准:需要营养支持治疗的危重症患者[9];存在吞咽障碍或严重胃肠道功能不良者;无肠内营养治疗禁忌证者;患者已签署知情同意书。排除标准: 糖尿病、恶性肿瘤患者;远端肠道穿孔或梗阻患者;入院后5 d内死亡者;年龄≤16岁者。对照组女14例,男26例;年龄25~86(57.48±10.24)岁;病因:重型颅脑损伤13例,外科术后9例,多发伤5例,急性胰腺炎5例,脑卒中6例,其他2例;急性生理及慢性健康状况评价Ⅱ(acute physiology and chronic health evaluation Ⅱ,APACHE Ⅱ)评分为(21.45±6.62)分。观察组女15例,男25例;年龄27~87(56.08±10.67)岁;病因:重型颅脑损伤12例,外科术后10例,多发伤5例,急性胰腺炎4例,脑卒中6例,其他3例;APACHE Ⅱ评分为(22.34±7.61)分。两组患者性别、年龄、APACHE Ⅱ评分等一般资料比较,差异均无统计学意义(均P>0.05),具有可比性。本研究经本院医学伦理委员会审核批准。
1.2 方法
1.2.1 对照组 采用鼻留置胃管(简称鼻胃管)。患者取右侧卧位,测量前额发际至胸骨剑突长度,标记应置入的长度,用无菌手套将胃管从一侧鼻腔缓慢插入,到达预定置管的标记长度后,置听诊器于患者胃部,经胃管快速注入20 mL空气,听到气过水声,患者呼吸均匀,无异常反应后用胶布固定胃管。
1.2.2 观察组 采用床旁盲插鼻肠管。患者取右侧卧位,用生理盐水将引导钢丝湿润后,完全插入螺旋管内,固定末端钢丝与鼻肠管连接头,测量插入的管道长度:从鼻尖到耳垂再到剑突的长度做第1处标记,在标记外25 cm做第2个标记以及50 cm处做第3个标记,管道及头部用生理盐水湿润,将管道从一侧鼻腔缓慢插入,顺时针缓慢旋转进入至第1个标记处,置听诊器于患者胃部,经胃管快速注入20 mL空气,确定到达胃部;向管道内注入至少20 mL无菌生理盐水,将引导钢丝撤出管道约25 cm,继续插管至第2个标记处,最后将引导钢丝全部撤出,将管道悬空约40 cm,再固定于近耳垂部;等待8 h后,当管道的第3个标记到达患者的鼻部后用胶布固定管道,X线明确导管位置后可鼻饲。
1.3 观察指标 (1)比较两组患者返流误吸发生率及院内获得性肺炎的发生率,在置管成功后1周内肠内营养实施过程中观察。反流误吸的现象:有明显呕吐、咳痰、咳嗽、呛咳、气促、嘴唇发绀、肺部干湿啰音增多,心率加快,血氧饱和度下降,气道中可吸出胃内容物。(2)比较两组患者的营养指标: 分别于置管前1 d和置管后第7天收集患者空腹外周血,采用罗氏Cobas8000全自动生化分析仪测定血清转铁蛋白(transferrin,TF)、前清蛋白(prealbumin,PA)、清蛋白(albumin,Alb)及迈瑞Mindray BC-6800全自动血常规分析仪测定血红蛋白(hemoglobin,Hb)水平。
1.4 统计学方法 采用SPSS 23.0统计学软件进行数据分析,定量资料用均数±标准差(x±s)表示,组间比较采用t检验;定性资料用例数和百分率[n(%)]表示,组间比较采用χ2检验。以P<0.05表示差异有统计学意义。
2 结 果
2.1 反流误吸及院内获得性肺炎情况比较 观察组患者反流误吸发生率、院内获得性肺炎发生率均低于对照组,差异均有统计学意义(均P<0.05)。见表1。
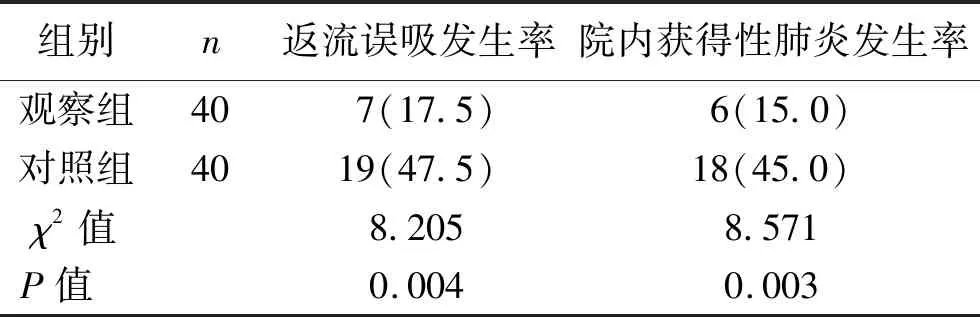
表1 两组患者反流误吸发生率、院内获得性肺炎发生率比较 [n(%)]
2.2 营养指标比较 置管前1 d两组患者的TF、PA、Alb、Hb水平差异无统计学意义(均P>0.05);与置管前1 d相比,置管后第7天两组患者的TF、PA、Alb、Hb水平均明显降低,但观察组营养指标均高于对照组,差异均有统计学意义(均P<0.05)。见表2。

表2 两组患者营养指标比较 (x±s)
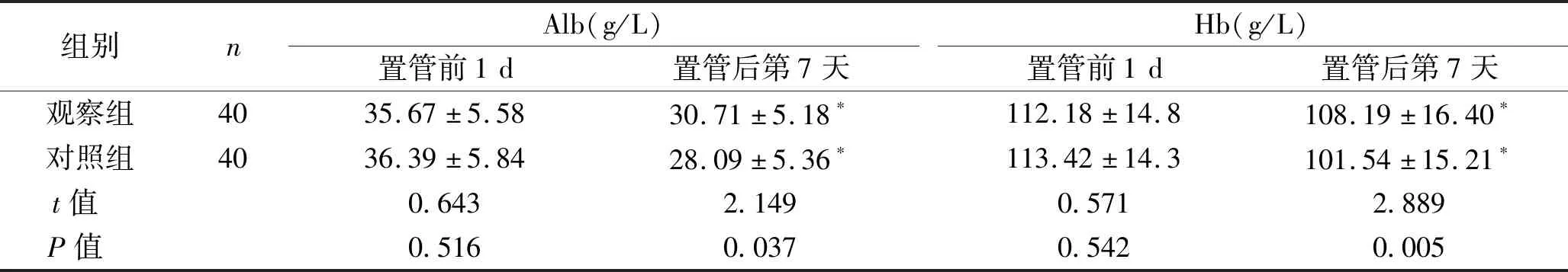
续表2
3 讨 论
肠内营养支持治疗具有可保护肠黏膜的功能,刺激肠道某些激素的分泌,促进胆汁排泄等作用,已成为重症监护病房患者营养支持治疗的首选[10]。肠内营养可提供维持人体代谢所需的营养素,及早进行恰当的营养支持治疗,可改善患者营养状态,促进恢复,缩短住院时间,可降低术后并发症的发生率[11]。由于部分重症患者胃功能不良,使用鼻胃管对营养吸收不佳,对于这部分患者需要置鼻十二指肠/空肠管治疗。本研究通过比较鼻胃管与鼻肠管的不良反应事件,探讨重症患者进行盲插鼻肠管营养支持治疗的价值。
TF为血清中结合并转运铁的β球蛋白,TF测定可反映缺铁性贫血等多种疾病[12]。PA是一种载体蛋白,能与甲状腺素结合,并能运输维生素A[13]。 Alb又称白蛋白,是由肝实质细胞合成,其对营养状况和肝功能的改变反应较敏感[14-15]。Hb是红细胞的主要组成部分,能与氧结合,运输氧和二氧化碳,能更好地反映贫血的程度。TF、PA、Alb、Hb的水平变化可代表患者的营养状态,因此本研究通过外周血TF、PA、Alb、Hb含量评价患者置管前后的营养状况。
本研究结果显示,观察组患者反流误吸的发生率为17.5%,院内获得性肺炎的发生率为15.0%,对照组反流误吸的发生率为47.5%,院内获得性肺炎的发生率为45.0%,观察组低于对照组,这与金婷等[2]研究结果一致。由于鼻胃管的末端是胃,鼻胃管的刺激会使胃部不适,发生反流。而盲插鼻肠管相比于鼻胃管能明显减少重症患者的营养支持治疗的反流误吸发生率,从而减少肺部感染。置管前1 d观察组与对照组的TF、PA、Alb、Hb水平差异无统计学意义(均P>0.05);置管后第7天观察组与对照组的TF、PA、Alb、Hb水平差异有统计学意义(均P<0.05),观察组改善程度明显优于对照组。由于重症患者存在不同程度的胃肠功能障碍,由鼻胃管实施营养支持使得患者难以吸收,而经空肠营养治疗更容易吸收或耐受,有助于更快地加强患者的营养。盲插鼻肠管可显著改善患者的营养状况,是一种有效的预防反流误吸及肺炎的措施。本文结果表明,对于重症患者来说盲插鼻肠管比鼻胃管的治疗效果更好,不仅简便而且疗效显著。
综上所述,盲插鼻肠管相比于鼻胃管能明显减少重症患者肠内营养反流误吸发生率以及院内获得性肺炎发生率,可促进患者营养状况的改善,且操作简便、成功率高,值得临床推广使用。
