贴膜定位法在乳腺癌新辅助治疗中的应用研究▲
2020-07-28林庆中黎世雄黄秋艳刘雅清
林庆中 雷 雯 黎世雄 黄秋艳 刘雅清
(福建省肿瘤医院、福建医科大学附属肿瘤医院乳腺外科,福建省福州市 350014)
随着乳腺癌治疗技术的发展,其预后不断改善。因对乳腺癌疾病规律认识的不断深化,合理治疗方案的选择使得我国近年在乳腺癌患病率达41.82/10万的情况下,死亡率仅为9.90/10万[1]。越来越多的患者出于社会心理学方面的考虑,希望能减少乳腺癌手术带来的近期和远期生理和心理创伤,接受保乳手术[2-3]。同时,对于无法接受一期手术、有保乳需求或需获得体内药物敏感性信息的相关乳腺癌患者,新辅助治疗已成为各乳腺癌治疗中心广泛开展的常规治疗方式[4]。在临床实践中,部分患者出现新辅助治疗后病灶明显缩小或完全缓解的情况。针对此类患者在术前确定原病灶范围以供手术参考时较为困难,笔者在临床实践中,尝试用贴膜定位法来标记病灶,该方法对患者无创、原材料来源方便、操作省时简单,患者易于接受、定位效果好。现将研究结果报告如下。
1 资料与方法
1.1 一般资料 选取2019年1~12月我院乳腺外科收治的乳腺癌患者共50例,治疗前经病理组织学活检确诊为浸润性乳腺癌。入组患者符合《中国抗癌协会乳腺癌诊治规范与指南(2017版)》中有关新辅助治疗的建议内容[5],均为临床Ⅱ、Ⅲ期且有意愿接受新辅助治疗者。入选患者在完成新辅助治疗后,都接受了乳腺癌有关的外科手术,术后行常规病理检查。50例患者均为女性,年龄37~69岁,平均年龄51.2岁,临床分期为Ⅱ、Ⅲ期,初诊时超声测量病灶最长径3~9 cm,平均4.42 cm,均无明显皮肤侵犯。病灶位于外上象限者15例,内上象限者10例,外下象限者8例,内下象限者8例,位于乳头乳晕区者9例。
1.2 方法 患者取平卧位,患侧肩下垫薄枕并外展上肢,尽量与手术时体位相仿。以B超和体检定位相结合的方法确定乳腺病灶体表投影后,用油性马克笔在皮肤上描记乳腺病灶范围。根据病灶大小将PET不干胶透明膜裁剪成合适大小,要求覆膜应包括乳头乳晕区及肿块全部,将覆膜尽量紧贴乳腺皮肤,以马克笔在覆膜上描记病灶边缘,并标记锁骨中线、乳头乳晕区、活检针孔及上下象限分界线以供参考。取下标记体膜后标注患者信息、时间等,统一建档备用。
在后继诊疗过程中,如需在患者乳腺上标记出病灶范围,应先在患者患侧乳腺区域标记出乳腺内、外、上、下象限分界线及相应的体表标志作为辅助,将以往做好的贴膜按上述标记线及乳头乳晕位置在乳腺皮肤上粘贴,依照贴膜上画出的肿块边界即可以标记出相应的病灶范围。重复使用以上方法,在新辅助治疗中可以动态观察乳腺原发病灶变化及时间,直观地追踪治疗效果。在准备行乳腺手术前,使用该方法可以较为准确地重现病灶原始范围及位置,避免新辅助治疗后原发病灶缩小或消失而难以定位的情况。具体方法见图1~图4。

图1 贴膜标记材料

图2 体表描记病灶投影

图3 标记
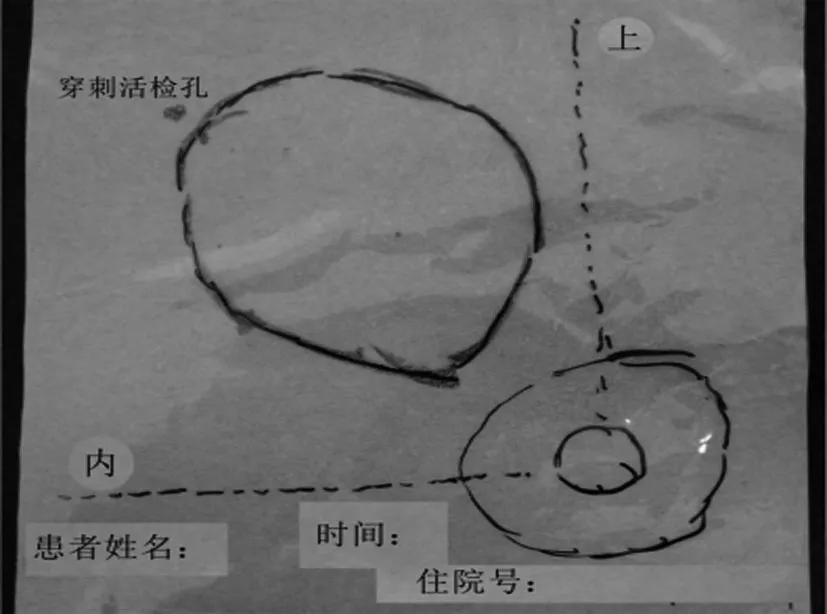
图4 完善信息并归档
1.3 观察指标 对于初诊初治患者,先按前述方法进行贴膜定位法描记病灶位置,再行超声二次定位,测量两种不同方法的最长径差值、相差最大边缘距离的差值,并以Image J软件计算贴膜法相比超声二次定位中未重合部分的面积,求出该部分面积占超声所描画总面积的百分比;对于准备进行手术的患者,如术前评估为疾病稳定或部分缓解且病灶大于1 cm者,则在术前进行贴膜定位确定病灶最长径数值,并计算其与手术病理所得的病灶最长径的差值。
1.4 统计学方法 使用柱形图分析各差值频数分布情况,用散点图和SPSS 10.0统计学软件进行非参数检验的Shapiro-Wilk检验分析面积数据的分布特点。
2 结 果
2.1 新辅助治疗缓解与手术情况 50例患者中有7例在接受新辅助治疗3周期后因评估为疾病稳定或部分缓解而提前接受手术治疗;其他43例患者完成新辅助治疗后进行手术。经手术病理证实,共有11例患者完全缓解,32例为病理部分缓解。疾病稳定及部分缓解中术前测得病灶大于1 cm者共30例,可进行术前贴膜定位与术后病理的最长径评估。所有患者中,共有5例接受保乳治疗,均未发现切缘阳性者。
2.2 贴膜法的可重复性及准确度 初诊患者贴膜定位法经与二次独立超声所描画的病灶图形及术后病理最长径的比较,其长度误差在-0.4 cm至+0.3 cm范围内[初诊最长径差为(0.08±0.1)cm,初诊最大边距差为(0.1±0.16)cm,手术前后最长径差为(0.03±0.18)cm]。其三项长度差值的频数主要分布于(0.1~0.2)cm(图5),其精度已可满足临床对于乳腺病灶定位的常规需求。贴膜法与超声描画未重合面积为(2.5±3.12) cm2(图6)。 未重合面积占二次超声描画的面积百分比呈正态分布(P=0.296),其绝对数值小于14%,且集中于60 cm2以下(图7)。将上述数据进行箱形图分析(图8),见各组差值的变异数为0~2个,且均贴近箱体,可满足临床诊疗的需求。

图5 三项长度差值分布频数图

图6 贴膜法与二次超声描画未重合面积频数分布图

图7 贴膜法与二次超声描画未重合面积占超声描画总面积百分比分布图

图8 四组差值的箱形图
3 讨 论
Fisher等[6]研究显示了乳腺癌新辅助化疗的等效性,新辅助治疗的研究及临床实践日益增加。乳腺外科对新辅助治疗后的患者进行手术时,首先要面对的就是经治疗后达到部分缓解或完全缓解患者的乳腺病灶的定位问题。为达到良好的疗效,一般推荐对患者在初次治疗前进行原发灶范围的标记。在临床应用上,常用的病灶标记方法大致可分为体表文身法、金属标记物法、坐标标记法及体膜标记法[7-8]。以上四种方法各有利弊。(1)体表文身法:标记可靠,适用于肿块隆起,但需要购买专业文身机,需要在皮肤的表皮层注入染料,为有创操作且需局麻,患者会有疼痛不适,如患者接受新辅助治疗的时间较长,可能出现染料淡化,需要再次文身[9]。(2)金属标记法:在超声的支持下进行定位,比较准确,但需要专业人员和设备进行操作,只能在病灶中心和边界放置金属标记物进行点状标记而无法做到连续标记。如肿瘤病灶形状不规则,则标记效果不好。放置标记物后,患者遇到接受乳腺钼靶检查等强外力压迫乳房的情况,标记物可能出现移位。在治疗过程中,病灶发生变化,则无法连续记录病灶变化情况。患者接受手术时,术者可能不易仅凭定位标记夹来确定手术范围,还需要导丝等辅助[10]。(3)坐标法:以乳头为原点,采用数学坐标的方法将病灶数字化记录,标记点比较精确,容易记录,但无法做到完整标记病灶边缘,对于乳腺癌病灶“蟹足状”的边缘,标记效果欠佳。(4)体膜标记法:此方法可连续标记病灶,对于不规则边缘的病灶可精确描述,并可重复标记,患者依从性较好。但因使用的尺膜为专利技术[11],市面购买不便;而且尺膜面积较大,而标记要求完整覆盖全部或大部分乳腺,如遇乳房较大且下垂等情况,操作较为复杂;此外,每次标记均要裁剪出病灶形状,无法在同一张膜上重复标记比较。
针对以上四种病灶标记方法的不足,笔者进行了新的尝试。本研究选择PET透明不干胶膜进行覆盖,该方法使用日常用的油性记号笔即可标记且线条牢固;遇水遇热均不褪色,防水性能好;因PET透明不干胶膜表面透明,无事先印刷的网格,材料易于取得并可以依病灶大小随意剪切标记,对于较小的病灶,可直接视为单一平面而无需考虑三维形状;该技术可连续描画病灶边缘,且因为不干胶粘贴材料,可在同一张膜上重复标记,易于测量尺寸和建档收集,也可直观地比较治疗效果和进行科研回顾。相比体表文身法和金属标记法,本技术为无创操作,患者接受度高;贴膜可以建档保存,避免了金属标记物移位。本研究结果也发现,在不同大小、不同象限的乳腺病灶,贴膜定位法与超声定位及术后病理进行对比,数据基本相符。临床实践中该法能满足外科术前重复初诊时病灶体表投影的要求,达到了满意的使用效果。但是,该方法也有一些不足:如患者出现了病灶累及皮肤导致破溃则粘贴效果欠佳;病灶明显隆起于皮肤,需要设计三维形状的贴膜,对于新学者比较困难。
综上所述,使用PET不干胶透明膜对乳腺病灶进行定位描画,可以精确、有效、无创地进行治疗前乳腺癌病灶标记。乳腺病灶贴膜定位技术材料易于取得且成本低,方法简单易于学习,安全性高,管理方便,适于临床上普遍推广应用。
