多种无创检查对慢性阻塞性肺疾病并痰菌阴性肺结核的诊断价值*
2020-07-23王晓莉张伟林赵贤武郑锦镇张淇钏
王晓莉, 张伟林, 赵贤武, 郑锦镇, 张淇钏
汕头市中心医院急诊内科(广东汕头 515031)
慢性阻塞性肺疾病(COPD)和肺结核是常见呼吸系统疾病。我国作为结核和COPD的高负担国家,40岁以上成人COPD患病率高达13.7%[1];结核患病人数更是高居全球第二,疫情形势十分严峻[2]。随着人口老龄化和社会流动性不断增强,两者常合并存在,引起临床鉴别诊断困难,导致漏诊、误诊频发。本研究旨在通过多种无创辅助检查方法,为COPD并痰抗分枝杆菌阴性肺结核患者提供早期诊断的有效参考,降低传染风险,尽早启动抗结核防治措施。
1 资料与方法
1.1 一般资料 选取本院2014年1月至2019年6月诊断COPD并肺结核住院患者376例,所有患者均存在不同程度的咳嗽、咳痰、胸闷、喘息、呼吸困难,甚至发热等症状。入选标准:(1)既往或入院后诊断为COPD(支气管舒张试验后FEV1/FVC%<70%);(2)影像学提示结核性病灶;(3)行痰结核分枝杆菌涂片检验。
1.2 方法
1.2.1 无创辅助检查指标 所有患者入院后均采集血常规、血沉(ESR)、C-反应蛋白(CRP)、降钙素原(PCT)、抗结核抗体(ANA)、结核感染T细胞检测(T-SPOT.TB)、痰结核分枝杆菌涂片、结核菌素试验(TST)等。
1.2.2 主要观察指标及判断标准
1.2.2.1 T-SPOT.TB检验 抽取静脉血5 mL,离心分离血清,以结核特异性抗原早期分泌靶向抗原、培养滤过蛋白为刺激源,采用酶联免疫斑点法详细记录斑点数,检测效应T淋巴细胞数量。阳性判断标准:阴性对照孔中斑点数<6个,任一实验抗原孔斑点数与阴性对照孔斑点数之差≥6;或阴性对照孔斑点数≥6个,任一实验抗原孔斑点数达到阴性对照孔斑点数的2倍。阴性提示标本不含诊断结核杆菌的效应T淋巴细胞,阳性提示标本含诊断结核杆菌的效应T淋巴细胞。
1.2.2.2 TST 左前臂内侧皮下注射人型纯蛋白衍生物(PPD)5 IU,72 h后测量患者皮肤结节大小或是否出现水疱。阳性标准:72 h后,皮肤红、肿、硬结直径>10 mm,或注射部位出现淋巴管炎、破溃坏死、水疱等。
1.3 统计学方法 采用SPSS 22.0统计软件。计数资料以百分比(%)表示,组间比较采用2检验。计量资料以表示,组间比较采用t检验。P<0.05表示差异有统计学意义。
2 结果
2.1 研究对象基本情况 共337例患者符合痰结核分枝杆菌涂片、TST等临床资料,其中男312例(92.6%),女25例(7.4%);平均年龄(66.7±9.8)岁,平均住院(13.3±12.6)d。治愈出院289例,转专科医院47例,死亡1例。
2.2 组间比较 符合条件的痰结核分枝杆菌阳性(菌阳组)59例(17.5%)、阴性(菌阴组)278例(82.5%)。两组间年龄、住院时间、白细胞计数等均差异无统计学意义(P>0.05),菌阴组CRP、PCT、ESR水平分别高于菌阳组,差异有统计学意义(P<0.05),见表1。

表1 两组间一般资料比较
两组间性别组成、T-SPOT.TB、ANA差异无统计学意义(P>0.05),菌阴组TST阳性率高于菌阳组(P<0.05),见表2。
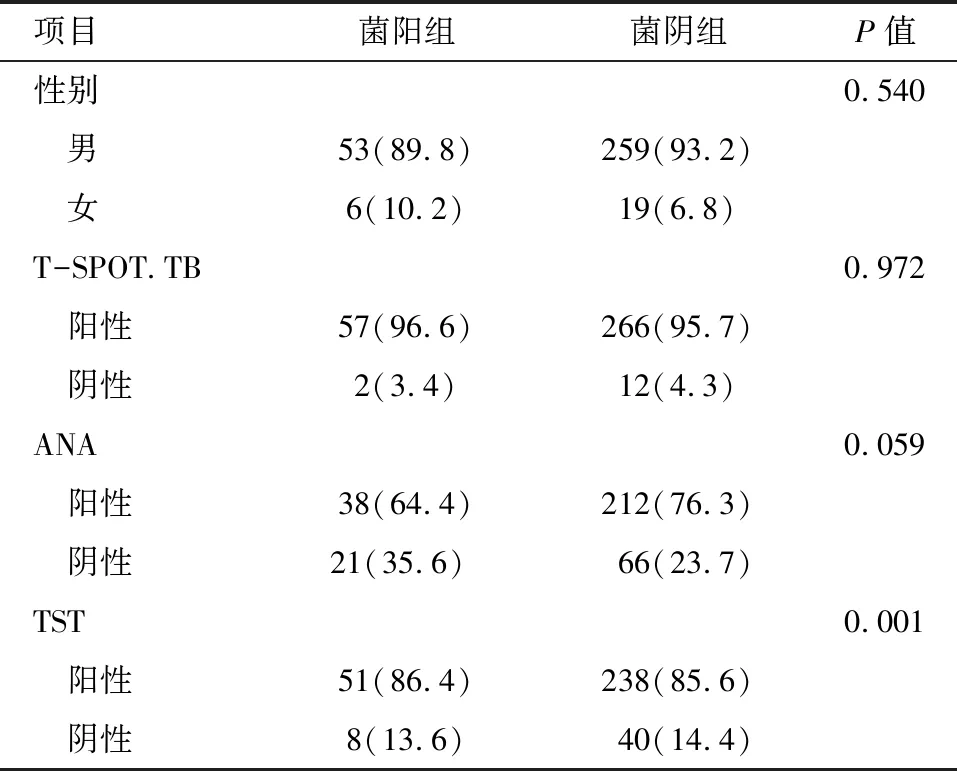
表2 两组间计数资料比较 例(%)
2.3 单项检测对诊断的效能 TST敏感度85.61%(238/278)接近T-SPOT.TB 95.68%(266/278)。
3 讨论
结核病是常见疾病,由结核分枝杆菌感染引起的慢性传染病,其传播性强,每年大约导致200万人死亡[3],中国的发病率居全球第二[4]。结核分枝杆菌培养是诊断结核病的金标准,但培养周期长,且受患者排菌状况影响,故对临床诊断产生极大困扰,延误早期诊断。COPD患者由于其气管-支气管黏膜及周围组织慢性炎症,上皮细胞纤毛粘连、倒伏、脱落,气道防御功能和机体免疫功能均有所下降,加之长期使用吸入或使用全身糖皮质激素药物[5-6],易感染结核杆菌。Ernst等[7]研究表明,长期吸入糖皮质激素的COPD患者发生肺结核的风险是普通人的4倍左右。而肺结核可引起气道结构改变,出现小支气管炎、支气管扩张、肺气肿等病理变化,导致支气管狭窄和闭塞性毛细支气管炎[8-9],引起气道阻塞而加速COPD进展[10]。既往有肺结核病史的患者罹患COPD的风险是无罹患该病者3倍以上[11]。两者常相伴而存,彼此发展、加重[12]。近年来流行病学调查显示,我国菌阴肺结核患者占活动性肺结核患者人数约74%。临床上结核分枝杆菌检测阳性率仅为15%~20%,肺外及菌阴肺结核仍存在困难[13]。因此,对于痰菌阴性的COPD患者,需采取多种手段进行评估诊断,早期予以治疗。
CRP是一种由肝脏合成,能与肺炎双球菌细胞壁C-多糖起反应的急性时相反应蛋白。研究证实,COPD急性加重合并细菌感染时,CRP浓度明显升高,敏感度为84%[14]。COPD急性加重易与肺部感染混淆,对于呼吸道症状明显,且既往COPD控制良好的患者,需时刻考虑特殊病原体感染可能。本研究表明,相比菌阳组,菌阴组CRP水平有所升高。
PCT由甲状腺C细胞产生与分泌,是一种由氨基酸组成的功能性糖蛋白,含有降钙蛋白、降钙素、N端残基片段,正常状态下检测不到。而在病理状态下,甲状腺以外的其他器官组织都可产生。当机体受细菌感染等情况时,PCT明显升高,是良好的观测指标[15]。本研究提示,菌阴组PCT稍高于菌阳组,可见结核分枝杆菌涂片阴性时,PCT具有提示存在感染的临床价值。ESR见于多种疾病,如狼疮活动期、感染等,特异性不强,容易因各种原因而升高,需要综合判断。
TST对诊断活动性肺结核具有重要意义,常用于临床诊断和结核病流行病学调查[16],但容易与非结核分枝杆菌及接种卡介苗等发生交叉反应。有研究显示,TST诊断肺结核的敏感度为67%~72%[17]。本研究中,对于菌阴者,敏感度为85.61%,但仍需考虑既往感染结核分枝杆菌或接种卡介苗影响。因此,对于其结果需慎重分析。
临床上,T-SPOT.TB技术具有较高的敏感度和特异度[18]。2014年,世界卫生组织、中华医学会将T-SPOT.TB作为结核杆菌感染的判断手段[19]。研究[20]表明,T-SPOT.TB诊断肺结核的敏感度为89.9%,特异度为67.4%。蔺景双等[21]研究显示,T-SPOT.TB临床确诊肺结核的敏感度为95.1%,与国内外学者研究结果(81.1%~98.4%)一致[22-23]。本研究表明,T-SPOT.TB的诊断敏感度为95.68%,与其他研究结果一致。
因此,多种无创检查CRP、PCT、ESR与TST对COPD合并痰菌阴性肺结核临床早期诊断具有重要意义,需结合T-SPOT.TB结果综合分析,为早期诊断、早期治疗肺结核提供临床参考依据。
