警惕心脏病中的“狠角色”
2020-07-21
受访专家
孙福成

北京医院心血管内科副主任、心导管室主任,主任医师。中华医学会心血管病学分会冠脉介入学组成员、中国医师协会神经调节委员会委员、中华保健学会委员、北京市医疗事故鉴定委员会及北京市劳动能力鉴定委员会专家库成员。对复杂性冠脉介入治疗,特别是老年复杂冠心病患者的治疗具有较丰富的临床及操作经验。
门诊时间:周二下午(专家门诊)、周五上午(特需门诊)
受访专家
艾虎

北京医院心血管内科副主任医师,医学博士。中华医学会心血管病学分会肿瘤心脏病学学组委员。参与国家级、部级、局级科研课题近10项。主要从事冠心病及高血压、心力衰竭、血脂异常的诊治工作,尤其擅长冠心病及肾动脉狭窄介入治疗。
门诊时间:周四上午
冠心病如果合并一种慢性疾病,就会变为一种最为棘手的冠心病,会造成多支血管病变,每支血管上还会伴随弥漫性的病变。这种棘手的冠心病如果没有得到妥当的治疗,或者仅单纯地治疗冠心病,极有可能导致心肌梗死反复发作,还有可能提高猝死发生的概率。
这种疾病仿佛死神的利爪游走在患者身边,不知什么时候,患者就可能被抓进死神的口袋。这种可怕的慢性病就是糖尿病,当它合并冠心病一起发生时,情况会十分危险,这种糖尿病性心脏病就是我们俗称的“糖心病”。
当冠心病遇上糖尿病
糖尿病是以高血糖为特征的代谢性疾病,从治疗上来说,只要能够将血糖控制在正常范围内或稍高于正常范围,就不会对人体造成太大的影响。但是当糖尿病合并心脏病时,更多的病理改变会悄然发生,首先是更严重的心血管病变,其次是心肌细胞的损伤,以及对自主神经功能的破坏,甚至还有可能引发心律失常,严重的恶性心律失常有可能直接导致死亡。
近年来的研究数据显示,糖尿病合并心脏病的患者心肌梗死的死亡率高出普通患者6倍,再发生心肌梗死的风险约为40%,患者的预期寿命为同龄人的2/3。
在相关数据之中,有两个“70%”十分值得关注:70%的糖尿病患者死于心血管疾病,70%的心血管疾病患者伴有血糖升高。可见,糖尿病和心脏病是一对“协同作案的凶手”。
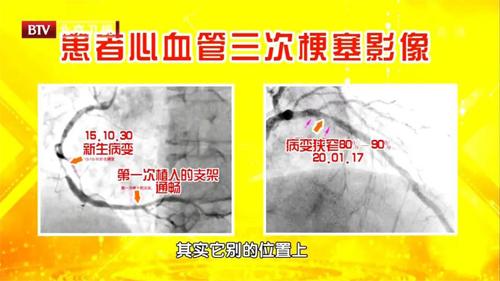
专家与我们分享了一个真实的病例。许先生患有糖尿病,空腹血糖值为7毫摩尔/升,餐后血糖值高达12~15毫摩尔/升。2011年一次旅游时,他出现了冒虚汗、胸闷、恶心呕吐等症状。2天后许先生回到北京,做了心电图检查,医生发现他冠状动脉的一个主要分支堵塞严重,便即刻进行急诊手术,给许先生放置了2根支架。此后许先生每年按期复查,谁知4年后查出又有一根血管发生堵塞,医生又给他安装了第3根支架。好景不长,2019年底复查时许先生的心脏大血管又出现了血行不畅通的情况,医生又给他安装了第4根支架。
专家介绍,许先生的血糖水平一直控制得不好,餐前餐后波动较大,再加上他还有吸烟、肥胖、高血压等高危因素,血管的基础情况本身就非常糟糕,如果他继续不管控血糖,不戒烟,不注意控制血压,那么心脏血管的堵塞迟早还会发生。
血糖控制的目标
对于“糖心病”患者来说,将血糖值完全控制在3~6.1毫摩尔/升的正常范围内,是一件十分困难而且几乎不可能的事情,那么,将血糖控制在什么范围内才是安全的呢?
专家告诉我们,对于一般的糖尿病患者来说,需要遵循“5678原则”,即空腹血糖值低于5.6毫摩尔/升,餐后血糖值低于7.8毫摩尔/升。但血糖的控制标准并不绝对,对于不同年龄段的人和不同基础疾病的人来说,其血糖控制目标会宽泛一些。
以不同年龄段的人为例,50~79岁的中老年人,空腹血糖值应控制在4.4~7毫摩尔/升,餐后2小时血糖值应控制在5~10毫摩尔/升,睡前和夜间的血糖值应控制在4.4~10毫摩尔/升;对于大于79岁的老年人群来说,空腹血糖值的控制目标为6~8毫摩爾/升,餐后2小时血糖值的控制目标为8~10毫摩尔/升,睡前和夜间血糖值的控制目标为6~10毫摩尔/升。
而对于合并高血压、冠心病、脑梗死等基础疾病的患者来说,血糖的目标水平又有所不同,由于这些疾病会加重原有糖尿病的症状,一般建议空腹血糖值控制在8~10毫摩尔/升,餐后2小时血糖值控制在10~12毫摩尔/升。

此外,还有一部分特殊的高危人群,比如长期卧床的老年人或偏瘫患者,这类患者一般将空腹血糖值控制在12毫摩尔/升以下,餐后2小时血糖值控制在不发生酮症酸中毒的范围内即可,一般不超过16.7毫摩尔/升。
早期识别“糖心病”
冰冻三尺非一日之寒。糖尿病的危害就在于高血糖对各种组织、器官,特别是眼、肾、心脏、血管、神经等的长期慢性损害。所以早期识别、尽早治疗依旧是冠心病合并糖尿病的治疗原则之一。那么我们该如何早期识别“糖心病”呢?以下三个信号我们要提高警惕。
1.安静状态下心率加快
休息时心动过速是“糖心病”常见的早期表现。凡休息状态下心率大于90次/分钟者,应考虑心脏自主神经功能紊乱的可能。
2.出现体位性低血压
糖尿病患者由于长期的高血糖,他们支配血管的自主神经会发生病变,特别是交感神经会受到损害,这就会导致血管不能及时收缩以维持正常的血壓水平。患者从卧位变成立位时,收缩压会下降大于30毫米汞柱,舒张压会下降大于20毫米汞柱。
3.无痛性心肌梗死
糖尿病患者由于神经受损,对疼痛的敏感性会降低,因此在心肌梗死发作时,可能感觉不到胸前区的压榨感和疼痛感。不过无痛性心肌梗死并不是完全没有症状,有些患者会出现憋气、眼花、恶心、呕吐、乏力等“信号”。

心血管病变的前沿疗法
对于老年“糖心病”患者来说,血糖控制得太严格,容易引发低血糖危机,控制得不到位又会加重心血管疾病的症状,造成新的血管堵塞,这让他们陷入了“两难”。难道真的只能不断地植入支架吗?专家介绍了一种前沿技术,不仅可以疏通血管,还可以让患者植入的支架消失。
专家向我们介绍,传统的金属支架放入血管中,可将血管堵塞的部位撑开,以达到通畅血流的目的,但缺点就是这种支架长时间固定于血管内,将会和血管长在一起,永久存在,无法取出。同时,这也变相地缩小了血管的内径,如果不继续控制高危因素,植入支架的部位还有再次发生堵塞的风险。
科技总是不断向前发展的,专家介绍了一种新的支架,它采用的是最新的技术,植入支架3年后,血管将会变得完好如初,造影检查将完全看不出植入支架的痕迹,血管也不容易再次发生堵塞。这种前沿技术其实是改变了支架的材质,用多聚物来代替金属做成支架,这种多聚物材质可以被人体代谢分解掉,分解的时间是3年。也就是说,3年后的血管就会像没放过支架一样,保持原始状态,但通过长达3年的支架支撑,血管发生再堵塞的风险也能明显降低。
传统的介入支架多年来一直依靠进口,价格较高,对老百姓来说负担较重,但这种可降解支架是由国内公司独立创新研发,为真正的“中国制造”,这项技术不仅走在了世界的前沿,更造福了中国百姓。但专家提醒,是否可安装可降解支架,应遵医嘱,得到专业医生的综合评估。
(编辑 车 翀)
