米氮平联合西酞普兰治疗抑郁症患者睡眠障碍的临床观察
2020-07-21汪巧
汪 巧
(大连市第七人民医院药剂科,辽宁 大连 116200)
睡眠障碍是抑郁症患者常见并发症之一,其发病率在抑郁症患者中占90%左右[1],也是抑郁症患者自杀的主要危险因素,长期睡眠障碍,患者抑郁症会加重,最终极易对患者生命安全和心理健康构成极大威胁,因此需要为抑郁症合并睡眠障碍患者提供一种效果好、安全性高的药物治疗方案,以此及时改善患者睡眠障碍和抑郁症状,有效提高患者睡眠质量,延长睡眠时间,当前,临床治疗抑郁症合并睡眠障碍的常用药物有米氮平、西酞普兰等[2]。此课题选取100例抑郁症合并睡眠障碍患者,研究米氮平联合西酞普兰治疗的临床效果,详细报道如下。
1 资料与方法
1.1 一般资料:研究选取的100例抑郁症合并睡眠障碍患者均是本院2017年9月至2018年9月收治,根据入院时间先后分组,每组均50例,常规组:其中男女数量比为37∶13;病程最短1年、最长7年,平均病程(4.28±0.69)年;年龄31~64岁,年龄均值(48.26±4.70)岁;实验组:其中男女占比为35∶15;病程1~6年,病程均值(4.03±0.72)年;最小年龄30岁、最大65岁,平均年龄(49.14±4.67)岁。组间差异在性别、病程、年龄等临床资料方面不存在对比差异(P>0.05)。
1.2 纳入标准和排除标准。纳入标准[3]:获取本院伦理委员会批准者;经实验室检查、心理检查均符合抑郁症合并睡眠障碍临床诊断标准者;近2个月未使用过镇静催眠、抗抑郁、抗精神、过激素类等药物者;无药物过敏反应者;患者、家属知晓治疗方法,且自愿签订研究同意书;排除标准[4]:病例信息或资料不完善者;用药后存在严重不良反应者;存在免疫功能疾病者;处于哺乳期或妊娠期者;存在严重自杀倾向者;心肝脾肺肾等脏器存在器质性疾病者;双向情感障碍者。
1.3 方法:常规组进行草酸艾司西酞普兰治疗,主要内容:每天给予患者草酸艾司西酞普兰片(生产厂家:山东京卫制药,国药准字:H17032111,规格:5 mg×14片)10 mg,于每日晚间口服1次,然后根据患者病情变化和机体反应,适量增加药量,一直至20 mg/d,之后维持在每天20 mg,连续治疗6个月;实验组进行米氮平联合西酞普兰治疗,具体内容:指导患者每天晚上口服1次米氮平片(生产厂家:哈尔滨三联制药,国药准字:H170608,规格:15 mg×20片),每次服用15 mg,口服7 d后需增加药量至30毫克/次,同时需给予草酸艾司西酞普兰片,其使用方法与常规组相同,连续治疗6个月。
1.4 观察指标:采用汉密尔顿抑郁量表17项(HAMD-17)评估两组患者治疗前、后抑郁情绪[5],根据量表评分可划分成重度抑郁(HAMD-17>24分)、中度抑郁(24分≥HAMD-17>17分)、轻度抑郁(17分≥HAMD-17>7分)、正常(HAMD-17≤7分),量表评分越高表示患者抑郁情绪越严重;应用蒙哥马利抑郁评定量表(MADRS)评价两组患者治疗前、后抑郁程度[6],根据量表评分可划分成极度抑郁(MADRS>35分)、重度抑郁(35分≥MADRS>31分)、中度抑郁(31分≥MADRS>23分)、轻度抑郁(23分≥MADRS>12分)、正常(MADRS≤12分);采用匹兹堡睡眠质量指数量表(PSQI)评估两组患者治疗前、后睡眠质量[7],其中主要有安眠药物、日间功能障碍、睡眠时间、入睡时间、睡眠效率、睡眠障碍、主观睡眠质量等7项内容,评分越高表示患者睡眠质量越差;治疗前、后均需应用多导睡眠仪测定两组患者呼吸暂停/低通气指数(AHI);采用多导睡眠仪监测两组患者治疗后的睡眠结构指标[8],其中包括非快速眼球运动睡眠(NREM)各期(S1、S2、S3、S4)时间、觉醒时间、觉醒次数、快速眼球运动睡眠时间(REM)、微觉醒指数(AI)、睡眠潜伏期(SL)、总睡眠时间(TST)、实际睡眠时间(AST)、睡眠效率(SE)等。
1.5 统计学分析:在SPSS19.0软件中录入研究结果,表示计量资料用均数±标准差(±s),行独立样本t检验,百分数(%)表示计数资料,行χ2检验,P<0.05,两组对比呈现统计学意义。
2 结果
2.1 两组患者睡眠障碍改善情况对比:治疗前,两组AHI值、PSQI评分比较无异(P>0.05),治疗后,两组AHI值、PSQI评分明显低于治疗前,且实验组患者AHI值、PSQI评分也明显低于常规组(P<0.05),见表1。
表1 两组患者睡眠障碍改善情况对比(±s)
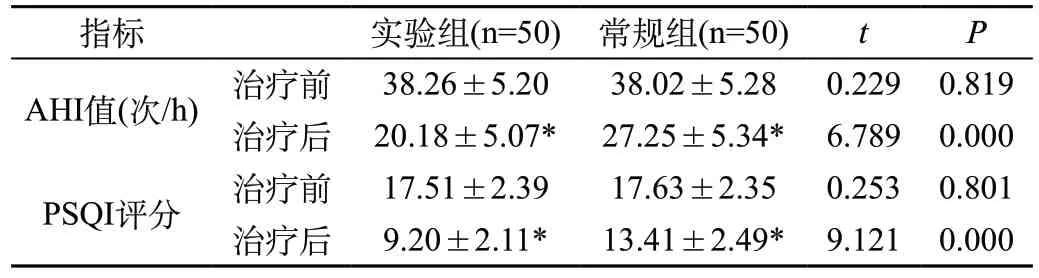
表1 两组患者睡眠障碍改善情况对比(±s)
注:*与治疗前比,P<0.05
2.2 两组患者抑郁症改善情况对比:治疗前,两组MADRS评分、HAMD-17评分对比差异不明显(P>0.05),治疗后,两组患者MADRS评分、HAMD-17评分明显低于治疗前,且实验组患者MADRS评分、HAMD-17评分也明显低于常规组(P<0.05),见表2。
表2 两组患者抑郁症改善情况对比(±s)
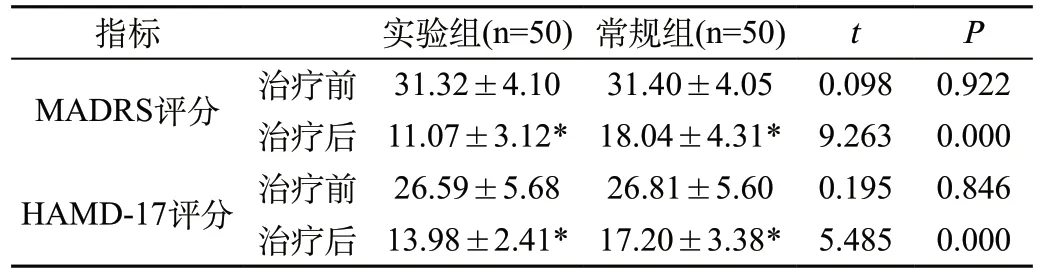
表2 两组患者抑郁症改善情况对比(±s)
注:*与治疗前比,P<0.05
2.3 两组患者治疗后睡觉结构指标对比:治疗后,实验组患者S1时间、S2时间、S3时间、S4时间、REM、TST、AST均明显长于常规组,觉醒时间、SL均明显短于常规组,觉醒次数、AI均明显少于常规组,SE明显高于常规组,两组患者治疗后睡眠结构指标对比差异呈现统计学意义(P<0.05),见表3。
表3 两组患者治疗后睡觉结构指标对比(±s)

表3 两组患者治疗后睡觉结构指标对比(±s)
3 讨 论
抑郁症是临床常见的一种心理障碍疾病,发病后有90%左右患者会出现睡眠障碍这一并发症,睡眠障碍严重者极易发生多种意外事件,甚至自杀,最终会对患者生命安全构成极大威胁[9],随着近几年人们生活、工作、学习压力不断增大,生活和饮食习惯逐渐变化,抑郁症合并睡眠障碍发生率出现逐年增长现象[10],为了及时改善抑郁情绪,合理调节患者睡眠结构,目前临床多采用药物治疗,比如NE受体拮抗药、抑制剂类药物等。而西酞普兰是其中常用的一种抑制剂类药物,对CNS神经元再摄取5-HT具有显著的抑制作用,且能提高突出间隙内5-HT含量,可强化中枢神经功能,同时对去甲肾上腺素、多巴胺的再摄取无明显影响;米氮平属于NE受体拮抗药物,使用后能促进中枢5-HT与NE神经递质合成释放,可加强神经递质活性,阻断5-HT受体兴奋性,且发挥着显著的催眠镇静、缓解抑郁效果。两种药物联用可最大限度提升患者睡眠质量,有助于稳定患者抑郁情绪,且不易出现耐药性,同时发挥着良好的协同作用,可有效延长睡眠时间,避免反复多次觉醒。经研究结果得出,治疗前,所有AHI值、PSQI评分、MADRS评分、HAMD-17评分比较无统计学意义(P>0.05),治疗后,两组患者AHI值、PSQI评分、MADRS评分、HAMD-17评分均有所降低,且明显低于治疗前,而实验组患者治疗后的AHI值、PSQI评分、MADRS评分、HAMD-17评分也明显低于常规组,S1时间、S2时间、S3时间、S4时间、REM、TST、AST均明显长于常规组,觉醒时间、SL均明显短于常规组,觉醒次数、AI均明显少于常规组,SE明显高于常规组(P<0.05)。综上所述,米氮平联合西酞普兰治疗抑郁症患者睡眠障碍的临床效果较好,不仅能明显改善患者睡眠结构和抑郁情绪,还可有效提高睡眠质量,有助于加深患者睡眠深度,延长睡眠时间,且用药安全,值得推广应用在抑郁症合并睡眠障碍患者中。
