新型冠状病毒肺炎的CT诊断与鉴别诊断
2020-07-17王守玉屈开新杨泽民方献冬李廷付
王守玉 屈开新 杨泽民 方献冬 董 振 李廷付
2019年12月份起,湖北省武汉市接连出现不明原因肺炎的病例,2020年1月7日,病毒分型检测为一种新型冠状病毒,新型冠状病毒肺炎(corona virus disease,COVID-19)是由β属RNA病毒引起的以肺部炎性病变为主的传染性疾病[1],呈快速蔓延趋势,在世界许多国家和地区传播、流行,该病作为急性呼吸道传染病已被纳入《中华人民共和国传染病防治法》规定的乙类传染病,并按甲类传染病管理[2],主要引起呼吸道和消化道症状,症状轻者似普通感冒,经过对症处理,一般可治愈,部分年龄偏大者或合并有慢性病基础的免疫力低下的患者,症状较重,会出现急性呼吸窘迫综合征、呼吸衰竭等,甚至死亡。本文选择32例COVID-19 患者为研究对象,均属于武汉及周边地区输入型病例,分析COVID-19 患者的临床表现、CT特征,现报道如下。
1 资料与方法
1.1 一般资料 选择2019年12月至2020年2月经阜阳市疾控中心确诊的32例阜南县人民医院和阜南县第三人民医院COVID-19患者为研究对象,均属于武汉及周边地区输入型病例。患者中,男性24例,女性8例;年龄10~79岁,平均(44.16±14.28)岁;临床表现为低热、乏力、咳嗽、胸闷不适及呼吸困难等。
1.2 方法 所有患者入院后均行16排螺旋CT扫描(上海联影公司,型号uCT-510),扫描条件:管电压120 kV,管电流130 mA,层厚5 mm,层间距5 mm,螺距1.062 5,矩阵512×512,肺窗窗宽1 400,窗位-400,纵隔窗窗宽400,窗位40,薄层重建1.5 mm,扫描体位:患者仰卧;扫描范围:从肺尖到肺底部行全肺连续扫描,由于时间紧迫,所有患者均未行增强扫描。
2 结果
COVID-19患者早期单发或多发纯磨玻璃影4例,局部血管影稍显增粗,短期复查,磨玻璃影密度增加,范围扩大,见图1、2。进展期多发磨玻璃影伴间质性肺炎改变16例,磨玻璃影内小叶间隔增厚,呈网格状改变,周围见条索状纤维化改变,见图3;多发磨玻璃影伴部分实变影12例,内可见空气支气管征,见图4;病灶内见“晕征”1例,见图5,“反晕征”1例,见图6。重症期两肺多发实变影,严重者呈“白肺”表现,本组病例没收集到;胸腔积液6例,一般是两侧少量胸腔积液,见图7、8;胸膜肥厚5例,包括叶间胸膜肥厚,见图9。
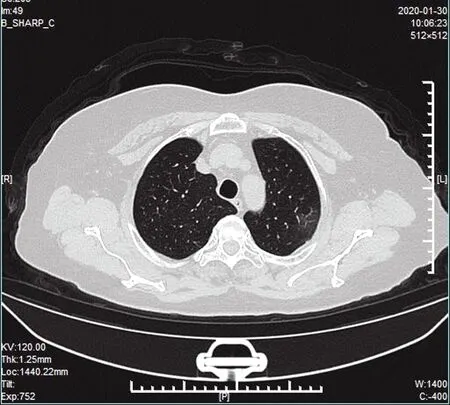
图1 左肺上叶纯磨玻璃影,局部血管影稍显增粗

图2 与图1同一患者,5 d后复查,左肺上叶磨玻璃影密度增加,范围扩大

图3 两肺多发磨玻璃结节影,内见条索状纤维化灶
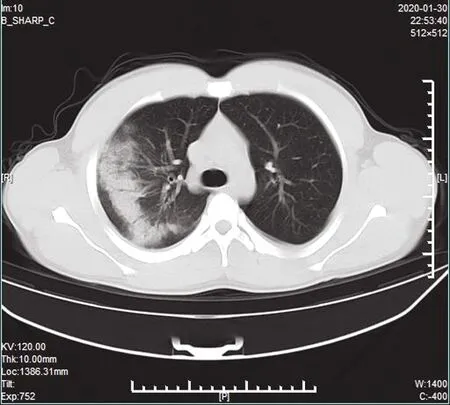
图4 右肺磨玻璃影伴部分肺组织实变,内见空气支气管征
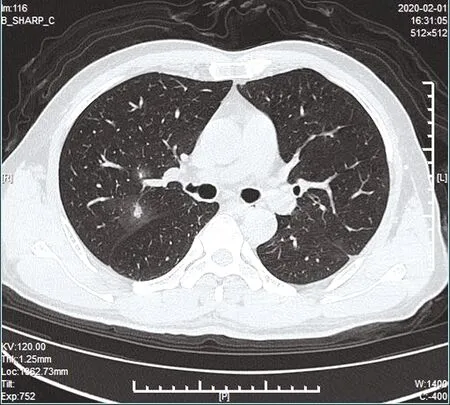
图5 右肺上叶“晕征”
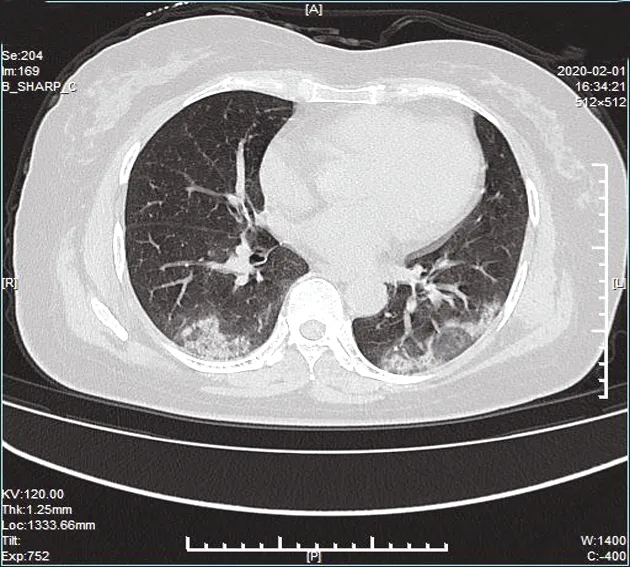
图6 左肺下叶“反晕征”
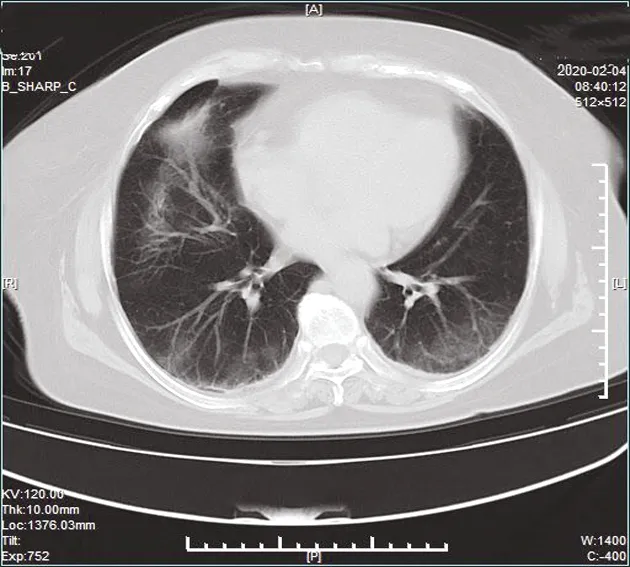
图7 两肺多发磨玻璃影,两侧胸腔少许积液,两后胸膜稍肥厚
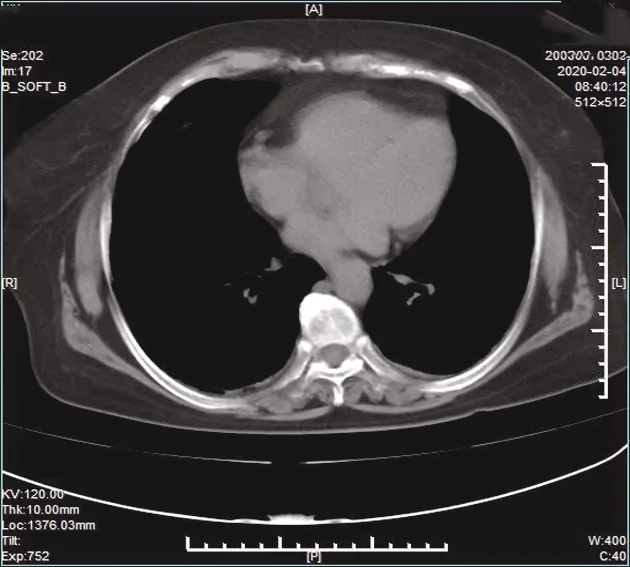
图8 与图7同一患者,纵隔窗示两侧胸腔少许积液,两后胸膜稍肥厚

图9 左叶间胸膜肥厚,邻近左肺上叶见磨玻璃影
3 讨论
3.1 COVID-19临床特征 冠状病毒分布于人和其他哺乳动物之间,主要经呼吸道飞沫传播和接触传播,从阜南县病例的发病性别及年龄看,以男性40~70岁人群偏多,与刘雪艳等[3]报道相近,患者年龄以50岁以上人群为主,临床以低热和乏力常见;化验检查白细胞总数正常或稍减低,淋巴细胞数减少,C反应蛋白等异常对诊断有一定帮助。
3.2 COVID-19病理生理基础与对应影像特征 COVID-19在早期、进展期、转归期呈现不同的影像特征。早期,大量病毒颗粒首先引起细支气管周围肺泡上皮损伤,血管充血,多数病例首先到达胸膜下肺组织,CT表现为胸膜下单发或多发磨玻璃影伴增粗血管影,小叶间隔增厚,内可见网格状影,部分呈“铺路石征”。本组病例中,有30例(93.75%)CT表现为胸膜下肺组织磨玻璃结节影,另外2例接近于叶间胸膜,如图5、9。根据刘海峰等[4]的报道,COVID-19患者的首次肺部CT特点是位于胸膜下磨玻璃状、结节状及条索状高密度影,本研究与其结论一致。进展期,随着呼吸道上皮、气道黏膜损伤的加剧,病毒更容易黏附并增殖[5],炎症进一步加重,导致肺泡渗出液增多,部分透明膜形成,CT表现为磨玻璃影密度增加,呈节段性或小叶性实变影,本组病例见16例(50.00%)CT表现为片状实变影;当患者年老体弱或患有糖尿病等慢性基础病时,容易出现双肺实变(“白肺”),本组病例未见“白肺”。除此之外,本组病例见胸腔积液6例(18.75%),多为两侧胸腔少量积液;胸膜肥厚5例(15.62%),特点是胸膜肥厚处邻近肺组织多伴有磨玻璃影;见“晕征”1例(图5),病理基础是磨玻璃影周围肺泡渗出液增加或出血缘故;“反晕征”1例(图6),可能是炎症修复以边缘为主,导致边缘形成条带状实变影,而中央修复相对延迟[6]。转归期,渗出液吸收,纤维化灶形成,轻型患者病灶可吸收干净,CT复查正常,较重患者可残留条状纤维化灶,因确诊患者在阜阳市第二人民医院治疗,仅8例患者后期来我院复查,肺部见少许纤维化灶。
3.3 COVID-19与细菌性肺炎鉴别 细菌性肺炎临床以寒战、高热、咯痰为特征,白细胞总数及中性粒细胞明显升高,炎症以肺叶或肺段实变为主[7],而COVID-19以低热、乏力为主,白细胞总数正常或偏低,CT表现非叶段均匀分布,而是两肺散在分布胸膜下磨玻璃影。
3.4 COVID-19与支原体肺炎鉴别 支原体肺炎多发生于儿童及青少年,除呼吸系统症状外,还可伴发皮肤等多器官损害,CT表现为从肺门向外延伸的密度不均匀,边缘模糊的多发斑片状或大片状高密度影[8],而COVID-19大多以胸膜下磨玻璃影为主,不以肺门为中心扩散。
3.5 COVID-19与巨细胞病毒性肺炎的鉴别 肺是巨细胞病毒感染常见的受累器官,可见于肺泡和支气管上皮[9]。另外,胃肠道、中枢神经系统等也可有病变,CT表现为充气支气管征、散在分布多发小结节影,磨玻璃影,网织条索及段、叶实变等[10],与COVID-19容易鉴别。
3.6 COVID-19与结缔组织病肺部影像鉴别 结缔组织病是一组自身免疫系统疾病。间质性肺炎是结缔组织病常见并发症[11],CT主要征象是小叶间隔增厚及磨玻璃影,沿肺外带广泛浸润,而COVID-19以胸膜下多发磨玻璃影为主,重症患者两肺弥漫性浸润。
3.7 COVID-19与肺部恶性磨玻璃结节鉴别 肺部恶性磨玻璃结节CT能见到空泡征,分叶征等[12],而COVID-19一般没有这些征象,此外,短期复查,COVID-19磨玻璃影进展快,单发可变为多发,实变,而肺部恶性磨玻璃结节短期复查无明显变化。
综上所述,COVID-19 CT表现有一定特征,以胸膜下单发或多发磨玻璃影常见,随着疾病进展,磨玻璃影伴间质性肺炎改变及实变影形成,胸腔积液及空洞影少见,纵隔及肺门淋巴结一般不肿大,再结合流行病史及实验室检查,大部分患者能明确诊断,疑难病例行核酸检测。
