去骨瓣减压术后合并脑膨出早期颅骨修补策略
2020-07-07田志华茹小红李敏段海锋张浩黄可丰
田志华 茹小红 李敏 段海锋 张浩 黄可丰
重型颅脑损伤以及大量脑出血患者,在清除病灶的同时往往需要行去骨瓣减压术帮助患者度过水肿高峰期,但术后常伴有不同程度的脑膨出,少部分顽固性的脑膨出可造成临近脑组织的缺血、水肿、坏死,直接影响患者的手术效果及预后[1]。张晓亮等[2]与金卫星等[3]均认为早期通过不同方法缓解脑膨出,并同期行颅骨修补术,对患者预后的改善有帮助。本文选取了晋城市人民医院神经外科自2014 年1 月至2017 年1 月收治的23 例去骨瓣减压术后合并脑膨出的患者,早期采取相应的措施纠正脑膨出,并同期实施了颅骨修补术,取得了良好的效果,现报道如下。
一、资料与方法
1.一般资料:去骨瓣减压术后合并脑膨出病例23 例,男性17 例,女性6 例;年龄范围24~65 岁,年龄(39.6±10.7)岁。脑出血术后8 例,脑外伤术后15例;单侧颅骨缺损合并脑膨出22 例,双侧颅骨缺损合并脑膨出1 例。致病原因:脑软化、脑室贯通畸形合并脑膨出13 例,骨窗对侧硬膜下积液合并脑膨出4 例,脑积水合并脑膨出6 例。膨出脑组织均高出骨窗平面1.5~4.0 cm。颅骨修补时间为去骨瓣减压术后45~88 d,平均57 d。纳入标准:脑出血和颅脑创伤后行去骨瓣减压术者,膨出脑组织高出骨窗平面1.5 cm 以上。颅骨修补术前改良Rankin 量表(modified rankin scale,mRs) 评分:5 分者6 例,4 分者14 例,3 分者3 例。
2.方法:对于脑软化、脑室贯通畸形合并脑膨出的病例,脑膨出不严重(膨出脑组织高出骨窗平面<2 cm)者,手术当日腰穿释放脑脊液,待脑膨出回落后,行颅骨修补术;膨出严重者(膨出脑组织高出骨窗平面>2 cm),术前2~3 d,给患者腰大池置管引流,待膨出的脑组织回落后,再进行颅骨修补术。
对于骨窗对侧硬膜下积液合并脑膨出的病例,通过多次腰穿释放脑脊液或腰大池置管引流+弹力绷带加压包扎塑形等治疗,待积液减少、脑膨出消失后行颅骨修补术;对于经上述办法处理,积液未见减少或复发的患者,若积液化验正常,可行积液腹腔分流术+颅骨修补术。
对于脑积水合并脑膨出的患者,术前均经腰椎穿刺术测定颅内压,所有患者均为正常压力脑积水,同期行脑室-腹腔分流术+颅骨修补术。
3.随访及评估标准:术后3 个月随访,对所有患者行头颅CT 检查,并采用mRs 评分评估患者的神经功能恢复情况。mRs 评分标准:0 分,完全没有症状;1 分,尽管有症状,但未见明显残障;2 分,轻度残障;3 分,中度残障;4 分,重度残障;5 分,严重残障;6 分,死亡。
二、结果
(一)术后结果
13 例脑软化、脑室贯通畸形致脑膨出的患者,4例通过术日腰穿释放脑脊液,9 例通过腰大池引流释放脑脊液2~3 d,待脑膨出消失后,行颅骨修补术。术后1 例出现颅高压症状,经短期降颅压治疗后,头痛症状消失,痊愈出院。经影像和临床随访3个月,均无高颅压的表现,mRs 评分无变化者7 例,mRs 评分下降1 分者4 例,下降2 分者2 例。
4 例骨窗对侧硬膜下积液合并脑膨出的患者,3例通过多次腰穿释放脑脊液或腰大池置管引流+弹力绷带加压包扎塑形等治疗后,脑膨出消失,顺利行颅骨修补术。1 例经上述处理后积液仍不见减少,积液化验正常后,实施了积液腹腔分流术+颅骨修补术,术后复查CT 均未见积液复发。术后3 个月随访,mRs 评分较术前下降1 分者2 例,下降2 分者2例。
6 例脑积水合并脑膨出患者同期行脑室-腹腔分流术+颅骨修补术,均使用的是可调压分流管,术后复查头颅CT,脑室均有不同程度缩小。术后3 个月的mRs 评分较术前下降1 分者2 例,下降2 分者4 例。
(二)典型病例
病例1,女性,31 岁,因脑出血行开颅血肿清除去骨瓣减压术。术后患者逐渐出现脑软化、脑室贯通畸形合并脑膨出约4 cm,留置腰大池引流管2 d 待脑膨出回落后行颅骨修补术。术后3 个月随访,mRs评分由4 分降至2 分。术前术后头颅CT 见图1A~B。
病例2,男性,24 岁,因头部外伤行开颅血肿清除去骨瓣减压术,术后患者逐渐出现脑积水合并脑膨出约2 cm。同期行侧脑室-腹腔分流术+颅骨修补术,术后3 个月随访,mRs 评分由5 分降至3 分。术前术后头颅CT 见图1C~D。
病例3,男性,57 岁,因头部外伤行开颅血肿清除去骨瓣减压术,术后患者逐渐出现骨窗对侧和纵裂硬膜下积液合并脑膨出约2 cm。多次腰穿释放脑脊液,待膨出脑组织回落后行颅骨修补术。术后3 个月随访,mRs 评分由5 分降至4 分。术前术后头颅CT 见图1E~F。
三、讨论
去骨瓣减压术可通过去除骨瓣增加颅腔的容积,帮助患者度过术后的脑水肿高峰期,从而挽救患者的生命。去骨瓣减压术后较大的硬膜和颅骨缺损是形成顽固性脑膨出的基本条件[3]。而在临床上形成顽固性脑膨出的主要原因有脑软化、脑室贯通畸形、硬膜下积液、脑积水等。
脑膨出可造成周围尚未失活的脑组织嵌顿于骨窗缘,脑皮层血管狭窄或闭塞,继而可造成局部脑组织的缺血缺氧性脑软化、坏死,影响患者的神经功能恢复。脑软化灶进一步发展可形成液化囊腔,液化坏死的脑组织在吸收过程中可形成囊肿并可能与相邻的脑室相通,形成脑室贯通畸形,使局部脑组织颅内压增高,脑组织不断向压力低的颅骨缺损处移动并使之形成顽固性脑膨出[4]。对于此类患者,有文献报道可在颅骨修补过程中,皮瓣游离后行软化灶切开或穿刺放液,释放部分脑脊液,待压力下降后再修补硬脑膜,安装钛网修补颅骨缺损[5,6]。对于脑膨出不严重的患者,术日于手术室腰穿释放脑脊液,待脑膨出回落后,再行修补术;对于膨出严重的患者,术前2~3 d 行腰大池置管引流,待膨出的脑组织回落后,再进行颅骨修补术,术后当日拔除腰大池引流管。相对于软化灶切开或穿刺放液,简化了手术操作,降低了颅内感染、脑脊液漏、皮下积液和颅内出血的风险。本组13 例患者均通过腰穿或腰大池置管引流的办法,使得脑膨出消失,并顺利实施了颅骨修补,取得了满意的临床效果。需要注意的是,腰穿或腰大池置管释放脑脊液,要避免脑脊液引流过快或过多,使脑膨出回落至不影响覆盖钛网即可,以免诱发环锯综合征或反常性脑疝。
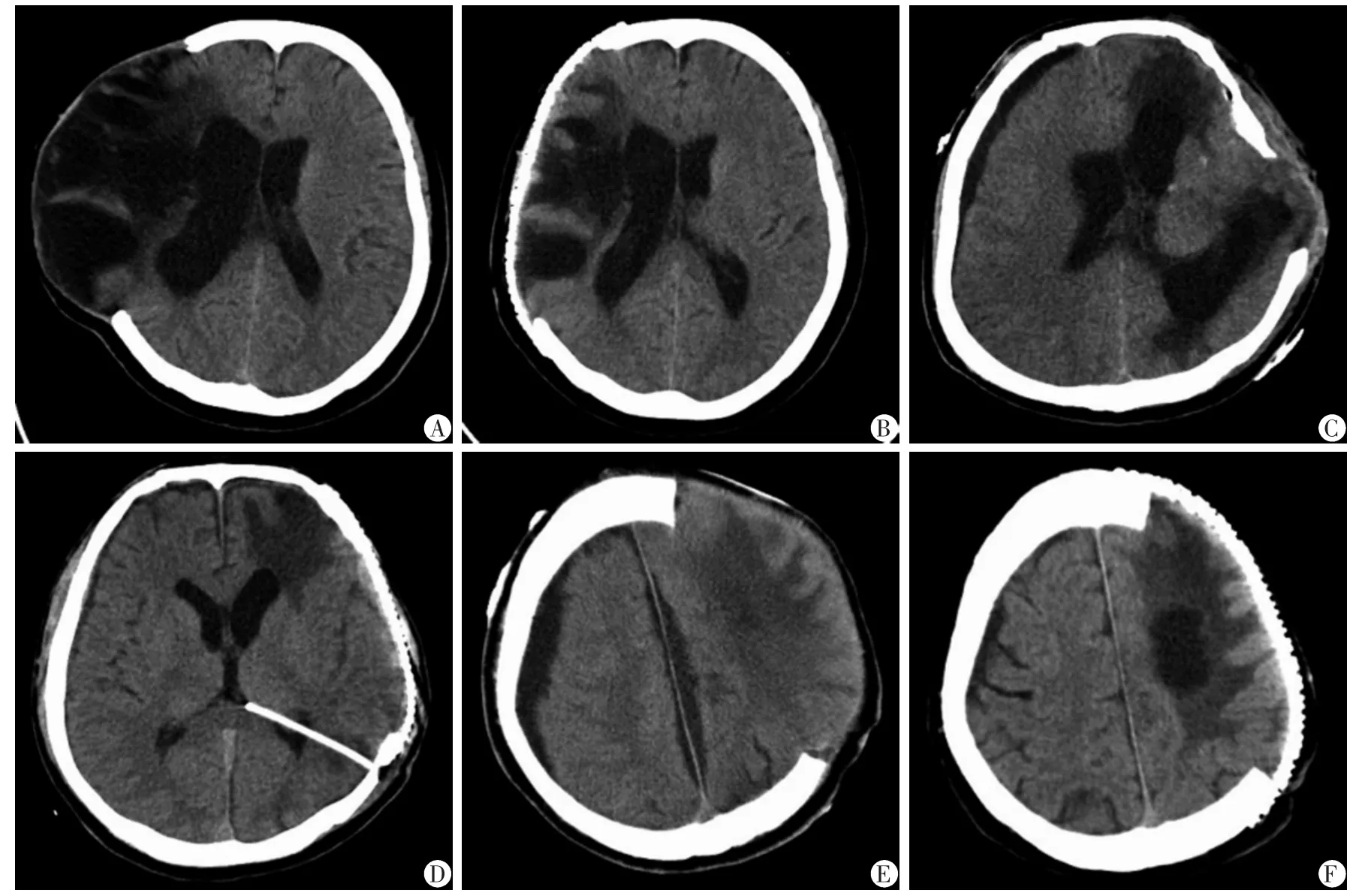
图1 去骨瓣减压术后合并脑膨出患者术前术后影像学资料
开颅手术尤其是去骨瓣减压术后患者的硬膜下积液发生率明显增高,有报道称其发生率为23%~56%[7]。去骨瓣减压术后硬膜下积液可能与蛛网膜活瓣形成、血脑屏障破坏及脑脊液循环吸收障碍有关[8-10]。硬膜下积液主要分为骨窗侧、纵裂和对侧硬膜下积液。对于骨窗侧和纵裂硬膜下积液,多数可以在术后脑水肿高峰过后,腰穿释放脑脊液或腰大池置管引流治疗后治愈,此类病例很少在后期形成顽固性脑膨出。骨窗对侧硬膜下积液,尤其进展型,随着积液逐渐增多,可进一步挤压脑组织,造成脑组织的恶性脑膨出,危害极大[11,12]。本组4 例患者均为骨窗对侧进展型硬膜下积液造成的脑膨出,3 例患者通过腰大池引流+弹力绷带加压包扎治愈,拨除引流管后,弹力绷带继续加压包扎,早期行颅骨修补术;1 例患者通过上述处理后,积液未见减少,待积液化验正常后,行积液腹腔分流术+颅骨修补术。随访3 个月,4 例患者均未见积液复发。预防去骨瓣减压术后骨窗对侧硬膜下积液形成的措施: 行去骨瓣减压时,尽量避免过度的大骨窗减压;去骨瓣减压后,尽可能行硬膜的减张缝合,早期可行弹力绷带包扎。
去骨瓣减压术后脑积水是脑膨出的另一原因。一些回顾性研究报道,骨瓣越大,发生脑积水的几率越高[13,14]。骨瓣离中线越近,越容易发生脑积水,可能与蛛网膜颗粒分布在中线附近有关[15]。对于去骨瓣减压术后脑积水引起脑膨出的患者,相关报道显示先行颅骨修补术,在短期内行侧脑室-腹腔分流术,有助于减少患者术后并发症的发生[16]。同期行侧脑室-腹腔分流术和颅骨修补术,其中分流手术可解决脑膨出和脑积水,修补手术能尽早恢复颅骨的完整性,避免脑组织移位造成进一步的神经损害,同期手术可降低术后并发症,促进患者的神经功能恢复,改善患者临床预后[17-19]。本组6 例脑积水合并脑膨出的患者,均同期实施侧脑室-腹腔分流术+颅骨修补术,术后意识和神经功能障碍均有改善。
综上所述,针对去骨瓣减压术后不同原因引起的脑膨出,早期采取相应的措施使膨出的脑组织回落至骨窗缘,同期行颅骨修补,在临床上切实可行,可以改善患者预后。
