早期肠内营养在胃癌术后康复的应用价值研究
2020-07-06岳远永
岳远永
(莘县第二人民医院,山东聊城 252423)
根据临床数据分析,胃癌发病率目前仅仅次于肺癌,居于第二位。 胃癌的主要临床表现为胃部的疼痛、绞痛、胃酸等,严重影响患者的生活质量[1]。 作为早期胃癌和中期胃癌最有效的治疗形式,胃癌根治术能够在一定意义上去除病灶,对不良反应有所改善。 但是因根治术具有较大的手术性创伤,导致胃肠功能受到影响,且胃癌患者常伴有营养不良反应,从而导致患者生活质量、睡眠状态均受到影响[2],营养状态的优劣决定了患者术后吻合口的愈合情况及创伤的修复效果,从而影响患者预后情况。 因此对胃癌术后患者实施营养支持具有十分关键的意义,因肠内营养和肠外营养的效果各有不一,这两种形式对术后患者的康复价值也众说纷纭。 因此文章将针对这一目的,着重探讨早期肠内营养在胃癌术后康复的应用效果。以2016年9 月—2018 年4 月为研究段,报道如下。
1 对象与方法
1.1 研究对象
在该院纳入行手术治疗的胃癌患者80 例, 采用随机数字表法分为研究组(n=40)和对照组(n=40)。
研究组中,平均年龄(59.59±10.25)岁,男性 24例,女性 16 例;对照组中,平均年龄(60.72±11.38)岁,男性 23 例,女性 17 例。
两组基线数据对比,差异无统计学意义(P>0.05)。
1.2 方法
研究组实施肠内营养,术前准备过程中,将鼻胃管液囊空肠营养管经过鼻腔,插进胃部内,手术中行残胃空肠吻合后,分成胃管和液囊空肠营养管。 如果属于远端胃癌根治术,手术中将胃管放置在残胃空肠吻合口位置,输入进肠腔内,起到胃肠减压的效果;液体空肠营养管放置残胃空肠吻合口输出40 cm 位置肠腔内, 空肠营养管前端液囊注射进2.5 mL 灭菌用水。术后8 h 经鼻空肠营养管建立肠内营养,经过空肠营养管匀速滴入等渗盐水500 mL, 如果没有异常反应,24 h 均匀注入。
对照组实施肠外营养, 术后应用5.00%葡萄糖盐水、10.00%葡萄糖、18AA 氨基酸、20.00%中长链脂肪乳经过中心静脉予以肠外营养治疗。
1.3 观察标准
测定患者的生命指征, 记录患者术后恢复情况,其中包含肛门首次排气用时、 开始进食流食用时、术后住院用时、心电监护用时。
在术前和术后一周采集患者静脉血5 mL,测定患者的白蛋白、血红蛋白、前白蛋白及转铁蛋白指标。
1.4 统计方法
80 例患者所有数据核算进SPSS 21.0 统计学软件中,两组术后恢复情况、营养指标分析用()表示,执行t 检验,组间P<0.05 为差异有统计学意义。
2 结果
2.1 两组术后恢复情况分析
研究组肛门首次排气用时、开始进食流食用时和术后住院用时均短于对照组,差异有统计学意义(P<0.05);研究组心电监护用时稍短于对照组,但组间差异无统计学意义(P>0.05),具体见表 1。
表 1 两组术后恢复情况分析[(),h]
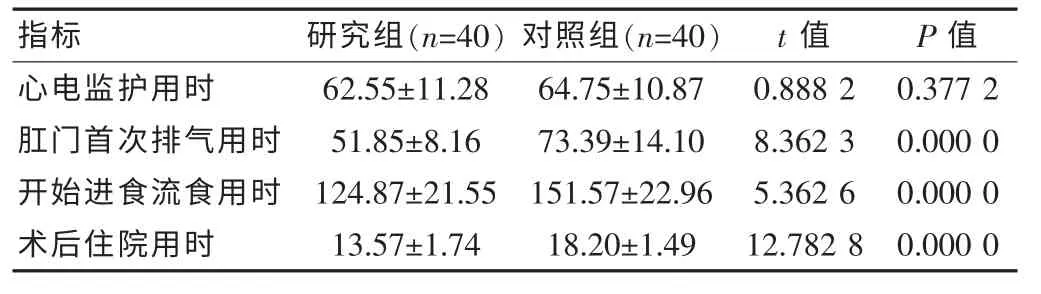
表 1 两组术后恢复情况分析[(),h]
指标 研究组(n=40)对照组(n=40)t 值 P 值心电监护用时肛门首次排气用时开始进食流食用时术后住院用时62.55±11.28 51.85±8.16 124.87±21.55 13.57±1.74 64.75±10.87 73.39±14.10 151.57±22.96 18.20±1.49 0.888 2 8.362 3 5.362 6 12.782 8 0.377 2 0.000 0 0.000 0 0.000 0
2.2 两组手术前后营养指标分析
研究组术前白蛋白、血红蛋白、前白蛋白、转铁蛋白指标分别为 (38.72±4.16)g/L、(134.57±21.32)g/L、(212.71±27.23)mg/L、(137.87±32.40)mg/L;
对照组术前白蛋白、血红蛋白、前白蛋白、转铁蛋白指标分别为(39.02±4.32)g/L、(130.66±20.80)g/L、(216.44±25.32)mg/L、(138.42±33.22)mg/L。
研究组术后一周上述指标分别为(45.33±1.64)g/L、(134.24 ±20.13)g/L、 (284.87 ±30.11)mg/L、 (158.14 ±30.71)mg/L。
对照组术后一周上述指标分别为(42.29±2.71)g/L、(134.24 ±20.13)g/L、 (251.22 ±28.37)mg/L、 (158.14 ±30.71)mg/L。
两组术前白蛋白、血红蛋白、前白蛋白、转铁蛋白指标对比,差异无统计学意义(t=0.316 3,P=0.752 6;t=0.830 2,P=0.408 9;t=0.633 1,P=0.528 5;t=0.074 8,P=0.940 5)。 术后一周,两组白蛋白、前白蛋白指标较比术前增加明显;术后一周,两组血红蛋白和转铁蛋白水平较比术前增加,组间差异无统计学意义(P>0.05)。术后一周, 研究组白蛋白和前白蛋白指标高于对照组,差异有统计学意义(t=6.069 7,P=0.000 0;t=5.144 3,P=0.000 0)。
3 讨论
胃癌是临床中一种发病率较高,十分多见的恶性肿瘤[3]。 胃部是人体进行消化、吸收食物和贮存营养的主要器官[4]。 胃癌患者进行手术后,因胃肠道功能紊乱,抵抗力降低,导致肠道无法摄取充足的营养,患者容易出现营养不良反应[5],同时因胃癌患者出现营养不良后,造成体重降低,最终引发胃癌患者病症发展到恶变质状态,危害生命安全,因此营养支持十分必要。 患者实施手术后,根治术对人体伤害较大,导致生理性变化,最终影响患者的胃肠功能,所以胃癌根治术后予以积极合理的营养支持十分必要。
基础观点认为,胃肠道手术后需要等到患者的肛门正常排气后,也就是胃肠道功能正常后,才可以正常进食,如果及早进行营养会造成胃肠手术后患者胃肠负担,无法科学恢复胃肠功能。 有相关数据认为,对行胃癌根治术的患者分析,和基础补液治疗对策相对比, 早期肠内营养无法改善患者的营养缺乏状态,且早期肠内营养还会在一定程度上延长其术后住院时间,患者康复时间延长。
但是目前研究分析, 研究组肛门首次排气用时、开始进食流食用时和术后住院用时均短于对照组,差异有统计学意义(P<0.05);研究组心电监护用时稍短于对照组,但组间差异无统计学意义(P>0.05)。上述数据反驳了这一观点,同时根据当前临床医学的不断发展、创新分析下,普遍认为肠外营养会造成患者术后肠粘膜的萎缩反应, 肠道内生态失衡反应及细菌移位,以此造成肠道功能障碍,更不利于患者的吸收。
且有分析认为肠内营养能够保持肠粘膜位置的结构和正常运作,降低肠道内生态紊乱反应和细菌移位状态,增加胃肠激素的分泌,促进胃肠蠕动。 该文结果中证实,两组术前白蛋白、血红蛋白、前白蛋白、转铁蛋白指标对比,差异无统计学意义(P>0.05);术后一周,研究组白蛋白和前白蛋白指标高于对照组,差异有统计学意义(P<0.05)。 由此数据更进一步证实肠内营养更有利于患者吸收,从而强化恢复。
综上所述,对行手术治疗的胃癌患者实施肠内营养,其效果要优于肠外营养,更能够加强患者胃肠功能恢复。
