经皮内镜下胃造瘘术在食管上段恶性狭窄的临床应用
2020-07-03张梦曦董彩红单探幽袁小志高社干
张梦曦,董彩红,单探幽,袁小志,高社干
食管恶性狭窄在临床上是一种常见但难治的疾病,尤其上段肿瘤接近食管入口,常规治疗手段有限且效果欠佳,为获得营养支持常采取鼻饲营养或外科造瘘的方法,生活质量差。近年来,随着内镜技术的发展,内镜引导下经皮胃造瘘放置营养管的方法被接受并逐渐开展,取得了良好的效果[1]。现将我院17例食管恶性狭窄病例总结报道如下。
1 资料和方法
1.1 一般资料
回顾性分析河南科技大学第一附属医院肿瘤内科2019年4月至11月行PEG治疗的17例食管癌患者,其中男9例,女8例,年龄60~90(68.83±7.14)岁;TNM分期均为Ⅲ/Ⅳ期;Stooler吞咽困难指数3~4级[2];合并食管气管/纵隔瘘5例;肿瘤狭窄长度5~13(7.18±1.61) cm;病理均证实为鳞癌。
1.2 设备及材料
内镜为PENTAX EG-i10治疗型电子胃镜,造瘘装置为日本库利艾特PEG15经皮胃造瘘套件,切缝包1个。
1.3 方法
1.3.1 术前准备患者术前常规进行血常规、凝血机制、生化、免疫检查,行食管钡餐造影和CT检查了解病变范围,必要时应了解胃壁前情况和胃部有无肿瘤侵犯。禁食水8~12 h。行该手术的患者一般状况差,应给予静脉营养及应用抗生素。口服2%利多卡因胶浆进行消泡及咽部表面麻醉,固定口垫,给予咪达唑仑静脉推注,手术过程持续吸氧、心电监护。
1.3.2 操作方法患者先左侧卧位,常规行胃镜检查(图1a),观察食管病变位置、狭窄情况及长度,有无合并气管/纵隔瘘,入口处发现梗阻者插入导丝,导丝引导下探条逐级扩张至胃镜可通过。冲洗胃腔,开始注气前更换患者体位,使其仰卧位,将胃镜放至胃体部并调整前端对着前壁,关灯,充分注气使胃腔充盈,皱襞消失,观察透光点在体表的位置,叩诊并按压腹壁,确认镜下观察到压迹即可在该处作为穿刺造瘘部位,并做标记。消毒,铺洞巾,5%利多卡因逐层浸润麻醉,注射器针尖垂直进针插入至胃腔,再次确认穿刺部位。胃壁固定器在预定造瘘点距离约0.5 cm处穿刺针垂直插入胃腔,拔去黄色管芯针,插入缝合线,并收纳于线把持环圈内,上提蓝色管芯针并将缝合线收至穿刺针内,拔出胃壁固定器,缝合线在腹壁结扎,在造瘘点对称位置以同样方法再次进行胃壁与腹壁的固定结扎(图1b)。用刀片将造瘘点的皮肤切开,将装有穿刺针的T形管鞘垂直刺入至胃腔,拔出穿刺针,留下管鞘(图1c),在腹壁外用手指堵上管鞘口,防止气体过快溢出,迅速插入导管,在导管前端球囊注入特定量的灭菌蒸馏水或灭菌注射用水固定胃壁(图1d),撕去管鞘,固定板贴于腹壁固定,手术完毕。
1.3.3 术后处理术后当天给予静脉抗炎、补充液体支持治疗,常规应用抗生素3 d预防感染,1~2 d后开始注入胃肠营养液,术后7 d注入流质饮食,每次进食保持30 min坐位,每次注食前后要用微温水冲洗造瘘管,保持通畅。术后观察造瘘口有无出血、感染、皮肤红肿、组织液渗出等情况,保持造瘘口清洁,予以换药处理。造瘘窦道一般2周左右形成,可拆除固定线。1个月左右需更换球囊内灭菌水,如出现管腔堵塞或造瘘管脱出,及时就医。
2 结果
17例经皮内镜下胃造瘘术均成功,造瘘置管时间20~40 min,1例合并食管气管瘘患者术中血氧饱和度在扩张过程中下降(<90%),增加吸氧流量,镜身通过随时吸黏液及血液,同时口腔及咽部吸痰处理,生命体征维持稳定,造瘘术后好转。2例第二天出现造瘘口周围红肿,组织液渗出,稍感疼痛不适,未发热,给予换药、抗炎支持治疗后好转。3例分别在1周、2个月及2.5个月后因操作或护理不当脱管,行再次置管。患者营养状况均得到改善,未发生因操作不当导致误伤腹腔其他脏器及血管、腹膜感染及胃腹腔瘘等严重并发症。造瘘管留置时间可根据患者病情决定,必要时可行胃瘘导管置换。
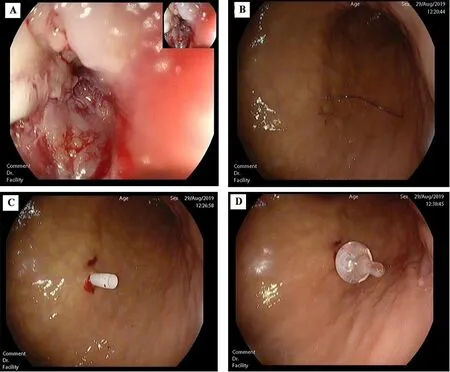
A.内镜下食管恶性狭窄;B.造瘘部位胃壁内缝线固定;C.穿刺针插入胃腔留下管鞘;D.导管前端注水固定在胃腔内。图1 经皮内镜下胃造瘘术操作步骤
3 讨论
食管癌在我国发生率及死亡率均较高[3]。对上段的食管癌,由于处于特殊的位置及复杂的解剖结构,手术难度相对较大,并发症多。放化疗综合治疗效果不亚于手术优先的效果[4],放化疗后可获得较高的局部区域控制率[5]。有不少患者在以放化疗为主的综合治疗后,仍难以有效完全解除狭窄,缓解吞咽困难,不能得到营养支持,也不能耐受进一步的治疗,导致恶病质,严重影响预后[6]。对于不能经口进食需要长期营养的病人,以往可选择经鼻营养管置管术和传统的外科造瘘术。对于鼻饲患者,营养管对咽部刺激较大,可发生反流性食管炎,吸入性肺炎等并发症,患者往往也因为影响外观拒绝接受该方案[1,7]。传统的外科造瘘,创伤相对较大,且发生较多的手术相关并发症,患者的接受度差[8]。金属支架是缓解吞咽困难、提高食管癌患者生活质量的快速有效方法,国内有报道在颈段食管狭窄应用金属支架取得了良好效果[9],但往往因食管入口括约肌的挤压和吞咽动作,造成支架贴附不良、支架移位以及支架内再狭窄、压迫气管、胸痛及异物感、出血及穿孔等[10],该方法不作为上段食管恶性狭窄治疗的优先选择。
PEG技术于1980年由Gauderer等[11]首次报道以来,其操作简单,安全方便,在临床上应用越来越广泛,对食管癌合并狭窄的患者提供更便捷的摄取营养的方式。目前普遍采用的拉出法,套管穿刺针插入至胃腔内后,环状导丝经套管插入胃内,用齿状钳夹住导丝同胃镜一起退出,再连接造瘘管由腹壁外穿刺处牵拉经口进入胃腔。此方法对于食管上段恶性狭窄的患者,造瘘管内垫片不易通过狭窄部位,可能发生嵌顿,且有可能将肿块脱落的组织及细胞,在牵拉出胃壁时带至造瘘口,造成肿瘤的种植转移[12-13]。本组观察病例使用“水囊法”使穿刺造瘘管直接穿过腹壁及胃壁至胃腔,避免了因内垫片拉出或推入经过食管病灶处引起的风险及并发症[10,14],也可避免固定器植入综合征的发生[15]。与此同时要注意的是,上段食管狭窄严重需扩张的病例,在探条扩张时会引起患者不适及发生扩张相关风险,出现呛咳、心律不齐、氧饱和度下降等,甚至造成严重出血以及穿孔。因此,在实际操作中,严格把握适应证、充分评估病情、使用合适的设备和材料降低操作风险以及恰当的护理,可获得最佳治疗效果。
综上所述,对于食管上段恶性狭窄不能经口进食的患者,经皮内镜下胃造瘘术具有很好的优势,操作简单、安全有效、提供患者良好营养支持、改善食管癌患者的生活质量,临床应用价值较高。
