一体化院前院内急救护理在急性脑梗死患者中的应用
2020-07-01陈爽
陈爽
急性脑梗死是急诊科较为常见的危重症疾病,具有较高的致残和致死率,其主要救治目的在于尽早恢复缺血脑组织血供,减轻神经功能损伤[1]。急性脑梗死发生时间过长可能会导致患者丧失最佳治疗时机,如何给予急性脑梗死患者及时有效的抢救措施,是临床关注的重点问题[2]。传统急救模式下多从院内接诊进行治疗,院前时间未得到有效利用,从而造成院前延误。一体化院前院内急救护理模式是将患者的发病地与院内急救体系进行无缝连接,给予急性脑梗死患者高效的救治,从而有效缩短救治时间,利于神经功能的恢复[3]。因此,本研究旨在探讨一体化院前院内急救护理模式对急性心肌梗死患者中的影响,具体如下。
1 资料与方法
1.1 一般资料
选择2017 年3 月—2019 年3 月于我院进行急救的急性脑梗死患者88 例,其中2017 年3 月—2018 年2 月实施一体化院前院内急救护理模式前收治的急性脑梗死患者45 例为对照组,2018年3 月—2019 年3 月实施一体化院前院内急救护理模式后收治的急性脑梗死患者43 例为观察组。观察组男23 例,女20 例;年龄55 ~79 岁,平均年龄(65.47±5.82)岁;临床症状:肢体偏瘫10 例,语言障碍9 例,口角歪斜11 例,肢体偏瘫7 例,其他6 例。对照组男25 例,女20 例;年龄54 ~79 岁,平均年龄(65.82±5.93)岁;临床症状:肢体偏瘫12 例,语言障碍10 例,口角歪斜10 例,肢体偏瘫9 例,其他4 例。比较两组一般资料,差异无统计学意义(P>0.05)。
1.2 入选标准
(1)纳入标准:①入院后经临床诊断确诊为急性脑梗死;②所有患者及家属均对本研究知情同意,且已签署知情同意书;③临床资料齐全,且意识清醒,能够进行问卷调查。(2)排除标准:①于入院前即已失去生命指证;②有精神疾病史或沟通障碍;③有急性脑梗死病史者;④合并重要脏器严重病变者。
1.3 方法
对照组采用常规院内治疗模式,接到急诊电话后进行溶栓前的准备工作,当患者入院后,行常规院内急救措施。并根据患者情况,决定采用治疗方式。观察组实施一体化院前院内急救护理模式,具体内容如下:(1)成立小组:在院内急救小组的基础上成立院前急救小组,规范院前急救护理实施标准,由组内成员负责接诊后院前与院内的沟通与联络。(2)院前急救:①接诊后,立即与通过电话与在场人员进行病情的核实,并指导其进行初步救治,包括去枕平卧、解除衣物,将头偏向一侧等;②及时出诊,并通知相关科室及脑卒中急救小组做好接诊准备;③院前急救小组到达现场后,及时对患者病情进行检查与评估,询问危险因素及临床症状,并给予清除口腔分泌物、保证呼吸通畅、吸氧、心电监护等积极有效救护,并给予对症干预;④如具备急性脑梗死症状,做好相应的静脉溶栓及其他救治准备工作,并向院内急救小组进行汇报,申请开放绿色通道,做好静脉溶栓或急诊血管内治疗的准备,告知患者家属病情状况,快速将患者送至院内,途中做好心电图监护,并抽取血液样本。(3)院内急救:开启绿色通道,包括优先挂号、优先检查,先救治后付费等,院内急救小组再次对患者病情进行评估,并进行脑部CT 等检查,确诊急性脑梗死后,对于需立即进行静脉溶栓治疗患者及时运送至抢救室进行进一步的评估与治疗;对于需进行血管内治疗的患者,迅速完成术前相关准备工作,进行动脉溶栓术。手术期间,密切注意观察患者是否有出血、寒颤等不良反应。术后给予营养脑细胞、清除氧自由基、保护胃黏膜等对症治疗。
1.4 观察指标
(1)院内急救时间:对比两组溶栓治疗等待时间、动脉置鞘等待时间、动脉置鞘至闭塞血管再通时间。(2)治疗有效率:采用美国国立卫生研究院卒中量表(NIHSS)对两组干预前以及干预1 周后治疗效果进行评价,无效:治疗后评分下降≤15%或患者死亡;有效:治疗后评分较治疗前下降16%~49%;显效:治疗后评分较治疗前下降50%~89%;治愈:治疗后评分较较治疗前下降幅度≥90%[4]。治疗总有效率=(治愈+显效+有效)/总例数×100%。(3)日常生活能力:采用Bathel 指数指数量表对两组溶栓前与溶栓3 个月后日常生活能力进行评价,包括洗澡、刷牙、如厕等10 个项目组成,满分100 分,分数与生活能力呈正相关。
1.5 统计学方法
采用SPSS 20.0 软件进行数据处理,计数资料用(%)表示,采用χ2检验,计量资料以()表示,采用t 检验,P <0.05为差异有统计学意义。
2 结果
2.1 院内急救时间
对照组采取急诊静脉溶栓10 例,采取急诊血管内治疗35 例;观察组12 例,采取急诊血管内治疗31 例。观察组溶栓治疗等待时间及动脉置鞘等待时间、置鞘至血管再通时间均短于对照组,差异均有统计学意义(P <0.05)。见表1、表2。
2.2 治疗效果
观察组治疗总有效率高于对照组,差异有统计学意义(P<0.05)。见表3。
2.3 日常生活能力
观察组干预后日常生活能力评分高于对照组,差异有统计学意义(P <0.05)。见表4。
3 讨论
急性脑梗死又称缺血性脑卒中,是指由于脑部血液供应障碍,导致缺血、缺氧,从而造成局部脑组织缺血性坏死,是导致人类死亡与残疾的主要疾病之一。急性脑梗死的救治难点在于缺乏规范的急救流程。因此,如何充分利用急性脑梗死患者的救治黄金时间已成为临床研究重点[5]。
表1 两组溶栓治疗等待时间对比(min, )
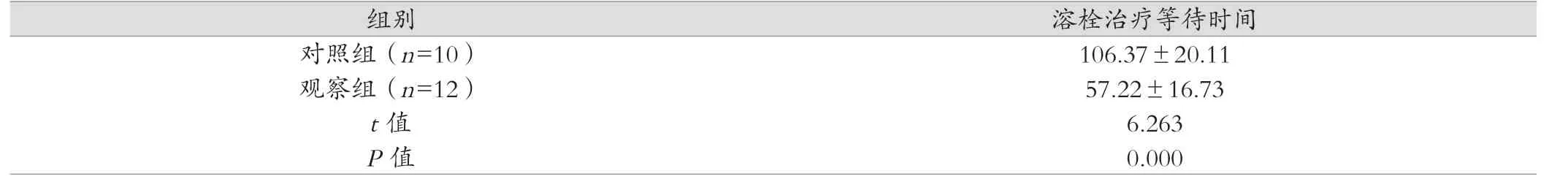
表1 两组溶栓治疗等待时间对比(min, )
组别 溶栓治疗等待时间对照组(n=10) 106.37±20.11观察组(n=12) 57.22±16.73 t 值 6.263 P 值 0.000
表2 两组动脉置鞘等待及置鞘至血管再通时间对比(min, )
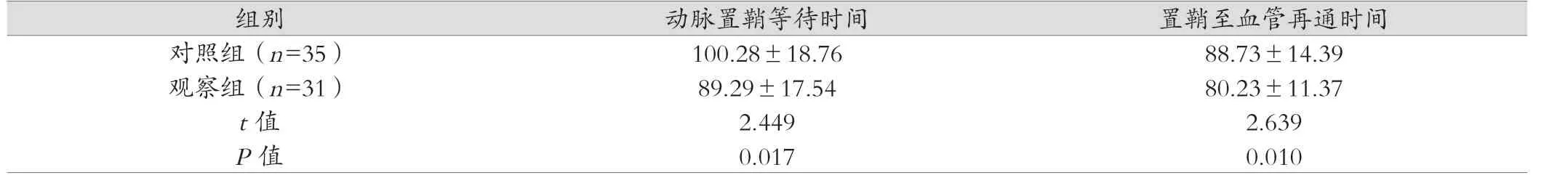
表2 两组动脉置鞘等待及置鞘至血管再通时间对比(min, )
组别 动脉置鞘等待时间 置鞘至血管再通时间对照组(n=35) 100.28±18.76 88.73±14.39观察组(n=31) 89.29±17.54 80.23±11.37 t 值 2.449 2.639 P 值 0.017 0.010

表3 两组治疗效果对比 [例(%)]
表4 两组日常生活能力对比(分, )
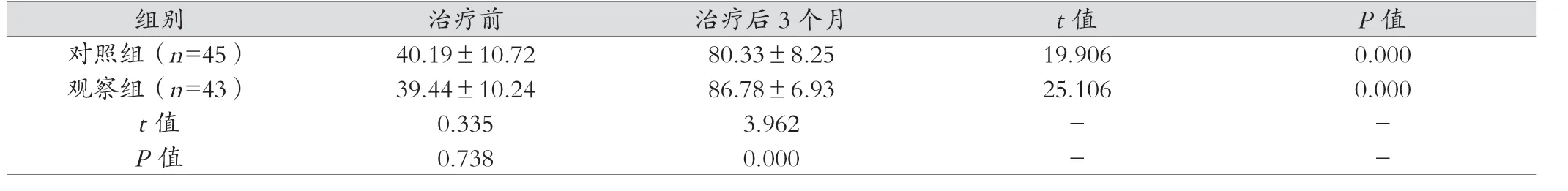
表4 两组日常生活能力对比(分, )
组别 治疗前 治疗后3 个月 t 值 P 值对照组(n=45) 40.19±10.72 80.33±8.25 19.906 0.000观察组(n=43) 39.44±10.24 86.78±6.93 25.106 0.000 t 值 0.335 3.962 - -P 值 0.738 0.000 - -
传统救治模式中,院前与院内急救交流不足,影响溶栓治疗的准备工作,降低溶栓治疗有效率[6]。一体化院前院内急救护理模式加强院前与院内的信息交流,保证院内急救小组尽早了解患者情况,从而利于提前做好相关准备,缩短救治时间。本研究结果显示,观察组干预后溶栓治疗等待时间、动脉置鞘等待时间、动脉置鞘至闭塞血管再通时间均短于对照组,治疗有效率高于对照组,干预后日常生活能力评分高于对照组,提示一体化院前、院内急救护理模式能够有效缩短急性脑梗死患者救治等待时间时间,提升治疗有效率。孙洋洋等[7]研究表明,院前院内卒中一体化管理模式能够有效缩短急性脑梗死患者溶栓等待时间,利于改善预后,与本研究结果基本一致。一体化院前院内急救护理模式通过规范院前急救标准,增强院前院内联络,有效缩短院前急救时间,为院内急救争取时间,进而达到缩短急救时间的目的[8-9]。通过给予急性脑梗死患者一体化院前院内急救护理模式,可提高院前急救水平,提升各科室配合力度,促进患者及早接受规范化治疗,避免院前延误的发生,减轻脑组织缺血、缺氧性损伤;同时,利于对患者病情准确评估,尽早给予有效抢救,避免多次转诊造成的时间延误,提升抢救效率;加强院前与院内急救的无缝链接,将急救工作向前推移,使患者及早得到治疗,以达到最佳抢救效果,提高抢救黄金时间的利用效率[10-13]。
综上所述,一体化院前院内急救护理模式能够有效缩短溶栓治疗等待时间、动脉置鞘等待时间、动脉置鞘至闭塞血管再通时间,提升治疗有效率,利于患者预后。
