两种内膜准备方案在冻融胚胎移植的结局分析
2020-07-01杨洁郑文玲古昕茹
杨洁 郑文玲 古昕茹
不孕症是指育龄夫妇在无避孕情况下,有正常性生活,同居一年或以上而未妊娠者。近些年来不孕症的发生率不断升高,对家庭幸福造成了一定的影响[1]。辅助生殖技术是帮助不孕症患者妊娠的重要技术,其中冻融胚胎移植技术作为体外受精-胚胎移植技术中的重要补充,它具有提高胚胎利用率,无需患者促排卵治疗,提高累积妊娠率,具有经济实惠且安全稳定的效果,同时能够有效降低新鲜周期卵巢过度刺激风险,从而减少辅助生殖技术并发症的发生[2-3]。在应用该技术时,最关键的环节在于移植时机与子宫内膜准备方案[4]。临床上常见的内膜准备方案有自然周期、激素替代周期、促排卵周期以及GnRHa 降调节联合激素替代周期四种内膜方案,促排卵周期适用于月经不规则又不耐受激素治疗患者;GnRHa 降调节联合激素替代周期常常用于反复种植失败、子宫内膜异位症、子宫腺肌症等患者[5],2019 年本中心上述两种内膜准备方案例数较少,故本次研究自然周期和激素替代周期两种常见的内膜准备方案在冻融胚胎移植中结局,以期为临床工作提供参考。
1 资料与方法
1.1 临床资料
观察分析2019 年1 月—2019 年12 月在本院生殖中心接受冻融胚胎移植的不孕不育患者共450 例,其中自然周期组(A组)218 例,激素替代周期组(B 组)232 例,所有患者均知情且签署同意书,并经医院伦理委员会批准。两组患者数据采用SPSS 23.0 统计软件进行数据分析,计量资料采用独立样本t 检验,计数资料差异采用χ2检验,P <0.05 时为差异有统计学意义。结果如表1,两组一般资料无统计学差异,具有可比性。
1.2 方法
冻融胚胎方法及评价标准:新鲜周期胚胎移植后或由于各种原因取消新鲜移植的,如有可冷冻胚胎,D3 卵裂期胚胎冷冻选择胚胎评分400 或者细胞数≥5、碎片≤25%、卵裂球非严重不均且无多核现象的胚胎;囊胚冷冻选择发育达到3 期及以上,内细胞团与滋养层不同时为C 级的囊胚,征得患者同意后予胚胎冷冻,采用玻璃化冷冻快速复苏法。解冻之后评估胚胎状况,合格标准为解冻后胚胎完整卵裂球数量≥50%;复苏的囊胚培养1 小时后可见囊胚腔扩张。若卵裂球均存活无损伤判定为全部存活。
自然周期:既往月经规律有排卵者。根据月经周期的长短决定超声监测开始的时间。一般在月经第10 ~12 天开始行阴道超声检查观察卵泡发育情况以及内膜厚度,当卵泡直径达14 mm,结合尿和血黄体生成素,通过B 超确定排卵日期,排卵日开始给黄体酮支持治疗,排卵后第3 天移植D3 胚胎或排卵后第5 天移植囊胚。胚胎移植后12 ~14 天查血β-HCG 检查后确认患者妊娠,继续黄体支持治疗8 周,黄体支持药物有口服地屈孕酮(10 mg/片,荷兰Abbott Healthcare Products B.V,批准文号:H20150346),每天2 次,每次10 mg;阴道塞雪诺同(90m g/支,默克雪兰诺公司,批准文号:H20140552),每天1 次,每次90mg。
激素代替周期方法:先行阴道B 超检查,同时检测雌二醇水平。本次研究入选患者均未服用口服避孕药或促性腺激素拮抗剂治疗,排卵周期欠规律或自然周期子宫内膜生长不良。口服补佳乐(戊酸雌二醇片,1 mg/片,拜耳医药保健有限公司广州分公司,国药准字J20171038),月经第2 ~5 天口服剂量为4 mg/d,第6 ~9天增加至6 mg/d,第10 ~13 天量至6 ~9 mg/d。用药结束后行阴道B 超检查观察子宫内膜厚度,并检测雌二醇水平。若内膜厚度< 8 mm,则继续用药3 d。当内膜厚度≥8 mm,且雌二醇水平≥100 pg/mL 时,肌注黄体酮注射液(20 mg/支,浙江仙琚制药股份有限公司,国药准字H33020828)转化子宫内膜,第1、2、3、4 天注射剂量分别为20、40、60、60 mg。黄体酮转化第4 天上午解冻移植第三天的胚胎,转化第6 天上午解冻移植囊胚,移植后给予雌孕激素治疗。若胚胎移植后12 ~14 天查血β-HCG 检查后确认患者妊娠,需要维持激素治疗直到妊娠第8 周,补佳乐用法同上,黄体支持药物有口服地屈孕酮,每天2 次,每次20 mg;阴道塞雪诺同,每天1 次,每次90 mg。之后逐渐减小剂量,定期随访观察胚胎发育情况。
1.3 观察指标
比较分析两组患者妊娠结局的指标,临床妊娠率、胚胎种植率及早期流产率等情况。
临床妊娠的判断标准:移植后12 ~14 天测尿HCG 阳性,血HCG ≥20 IU/L,移植后28 天B 超检查可见孕囊(包括异位妊娠)。
胚胎种植的判断标准:指胚胎移植后着床的胚胎数目,包括异位妊娠和宫内妊娠。
早期流产的判断标准:孕12 周前B 超提示胎儿发育停止或妊娠终止。
1.4 统计学分析
采用SPSS 23.0 统计学软件进行统计学分析,计量资料用()表示,采用t 检验,计数资料用例(%)表示,采用χ2检验,P <0.05 时为差异有统计学意义。
2 结果
A 组、B 组的临床妊娠率、胚胎着床率、早期流产率等差异无统计学意义(P >0.05),见表2,但激素替代组临床妊娠率、胚胎着床率略高,与激素替代组年龄偏年轻、移植囊胚比例偏大等有关。
3 讨论
不孕症可分为原发性和继发性,前者出现在未生育史的患者中,后者则出现既往有妊娠史的患者[6]。引起不孕症的原因有很多,包括盆腔输卵管粘连、排卵障碍、卵巢功能下降、子宫内膜异位症、宫颈疾病、精子因素以及自体免疫疾病等[7]。随着人们生活环境以及生活习惯的改变,不孕症的发生率不断提高,而辅助生育技术的出现则能够有效帮助不孕症患者妊娠。胚胎移植是冻融胚胎移植的关键环节,但是对于移植时机有着较为严苛的要求,这与患者子宫内膜厚度有着密切的相关性,需要做好内膜准备方案。
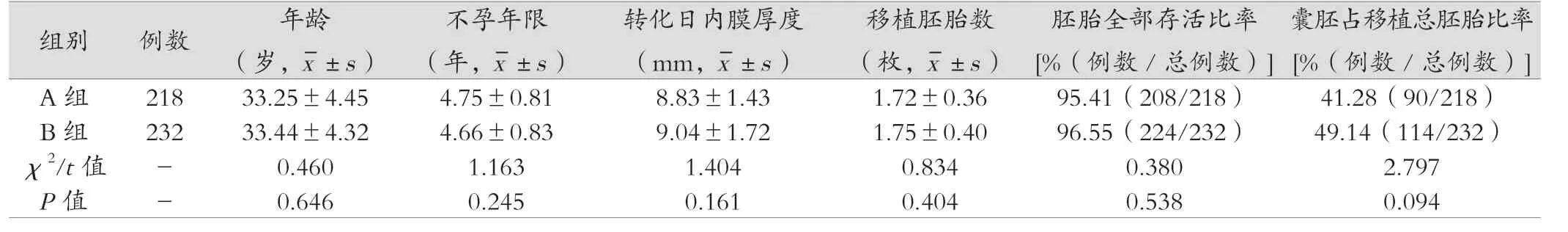
表1 两组患者一般资料
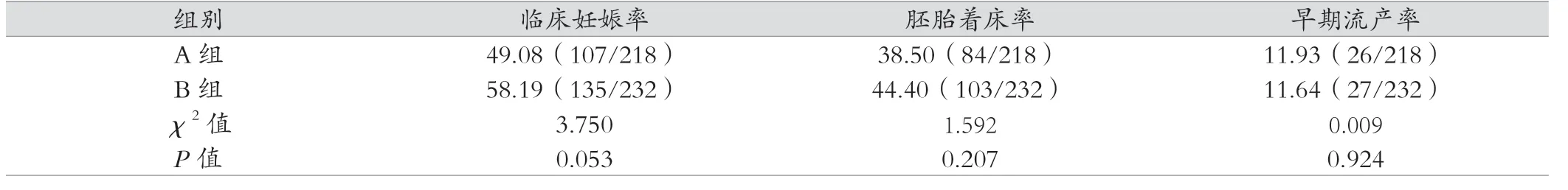
表2 两组患者的妊娠结局 [%(例数/总例数)]
自然周期适用于月经周期正常且排卵规律的患者,此类患者由于内分泌正常,仅需要观察子宫内膜变化情况,当子宫内膜厚度以及性激素水平达到适用证时,即可进行胚胎移植[8]。激素代替治疗周期适用于月经不规律、排卵障碍以及自然周期子宫内膜生长不良的患者,它通过模拟生理状态血清激素变化,使血清雌激素水平升高与内膜厚度增加同步化,促进子宫内膜转化为接受状态,与胚胎发育同步[9-10]。
患者的年龄与冻融胚胎移植成功率有密切的相关性,这可能是由于随着年龄的增长,胚胎冻存率不断下降,加上卵巢功能下降,排卵数量也不断减少,能够利用的胚胎也不断下降,这也是高龄女性冻融胚胎移植失败的主要原因[11]。激素代替周期移植与自然周期移植的适用证不同,前者常常适用于月经不规则的女性,而后者适用于月经规则的女性。内膜厚度是影响胚胎移植之后发育的重要因素,临床研究发现当内膜厚度<7 mm时妊娠概率较低,当内膜厚度>8 mm 时妊娠率较高[12]。因此对于月经不规则的患者,可以通过激素代替疗法来改善内膜厚度,从而提高妊娠率。本次研究中两组患者年龄、不孕年限、移植胚胎数、移植囊胚比例、转化日子宫内膜厚度等差异均无统计学意义(P >0.05);A 组、B 组的临床妊娠率、胚胎着床率、早期流产率等差异无统计学意义(P >0.05),但激素替代组临床妊娠率、胚胎着床率略高,与激素替代组年龄偏年轻、移植囊胚比例偏大等有关。从结果来看,两种准备方法各有其特点和效果,对于月经不规则,排卵障碍和自然周期内膜偏薄的患者,可以通过外源性激素代替治疗使子宫内膜的生长发育,它给药简便,监测次数少,计划性强和周期取消率低等优势,也便于临床医生更好地安排工作;对于月经规则且卵巢功能正常的患者,自然周期更加符合生理要求,对内分泌干扰最小,子宫内膜容受性较好优势。
综上所述,在冻融胚胎移植中自然周期组与激素替代周期均可获得较好的临床结局,可根据病情、患者及医生的时间安排等选择合适的内膜准备方案。
