桡动脉桥在合并糖尿病的冠状动脉多支病变患者中的应用研究
2020-07-01沈刘忠胡盛寿刘盛熊辉吴岳瞿建宇
沈刘忠,胡盛寿,刘盛,熊辉,吴岳,瞿建宇
不同报道显示,25%~40%冠心病多支病变患者合并糖尿病[1-2]。最新的随机对照研究提示,对于这类患者,冠状动脉旁路移植术(CABG)仍是最佳的再血管化治疗策略[3]。桡动脉位置表浅,易于获取,远期通畅率优于大隐静脉,是CABG常用的血管材料[4]。但当前在合并糖尿病的冠状动脉多支病变患者中应用桡动脉桥的报道仍较为有限。本研究旨在比较合并糖尿病与无糖尿病的冠状动脉多支病变患者应用桡动脉桥的早期及远期随访结果,探讨其安全性和有效性。
1 资料与方法
入选标准:收集2008年1月至2018年1月在我院采用桡动脉桥行单纯CABG的686例患者资料,其中合并糖尿病患者284例为合并糖尿病组,402例无糖尿病患者为无糖尿病组。入选标准:采用左胸廓内动脉作为第一桥血管材料并吻合于左前降支;桡动脉近端吻合于升主动脉,远端与非左前降支靶血管吻合。糖尿病的诊断标准:(1)糖化血红蛋白≥6.5%,空腹血糖≥7.0 mmol/L;(2)口服糖耐量试验时2小时血糖≥11.1 mmol/L;(3)伴典型症状患者,随机血糖≥11.1 mmol/L。1型或2型糖尿病均纳入本研究。
桡动脉评估及取材:常规采用多普勒超声进行桡动脉取材前评估,具体标准在我们既往文献[5]中已有报道。简述如下:直径≥1.5 mm,没有粥样硬化、管腔狭窄及畸形;按压桡动脉时,拇指主要动脉血流存在,尺动脉血流代偿性增加。需血液透析、桡动脉造瘘、合并雷诺综合征等均视为采集禁忌。优先选取非优势侧桡动脉,严格采用“no touch”技术带蒂获取。
手术及随访:手术均采取胸骨正中切口,桡动脉优先与狭窄75%以上的靶血管进行吻合,术后常规使用钙拮抗剂预防桡动脉痉挛。所有出院患者于出院后3、6和12个月通过门诊随访,以后每半年随访1次,未至门诊复查患者通过电话随访。比较合并糖尿病组与无糖尿病组的CABG患者术后住院结果,包括血制品使用率,术后呼吸机使用时间、重症监护室(ICU)停留时间、新发心房颤动比例等。本研究主要终点为中远期随访期间主要不良心脑血管事件(MACCE),包括全因死亡、心肌梗死、脑血管事件及再血管化事件。
统计学分析:采用SPSS 17.0统计学软件进行数据分析。计量资料以均数±标准差()表示,组间比较采用t检验;计数资料以百分比表示并采用卡方检验,应用Kaplan-Meier法比较两组患者中远期随访期间总体MACCE 发生率、全因死亡率、心肌梗死、脑血管事件及再血管化事件发生率。以P<0.05为差异有统计学意义。
2 结果
2.1 两组患者基线资料比较(表1)
合并糖尿病组既往心肌梗死比例高于无糖尿病组(P=0.021),其余基线资料差异均无统计学意义(P均>0.05)。
2.2 两组患者术后住院期间结果(表 2)
两组患者手术时间、总引流量、血制品使用率、二次开胸止血比例、主动脉内球囊反搏(IABP)比例、透析比例、术后ICU停留时间、呼吸机使用时间及术后住院时间,差异均无统计学意义(P均>0.05)。合并糖尿病组术后新发心房颤动比例显著高于无糖尿病组(29.9% vs.18.9%,P<0.001)。
2.3 两组患者术后30天随访结果(表3)
所有患者于术后30天完成门诊或电话随访,随访资料均完整。合并糖尿病组与无糖尿病组相比,全因死亡(0.7% vs.0.8%,P=0.949)、心肌梗死(1.1%vs.1.0%,P=0.105)及再血管化事件(0.4% vs.0.3%,P=0.805)发生率,差异均无统计学意义。合并糖尿病组脑血管事件发生率显著高于无糖尿病组(1.8%vs.0.5%,P=0.032)。合并糖尿病组总体MACCE发生率大于无糖尿病组(3.9% vs.2.5%,P=0.299),但差异无统计学意义。
2.4 两组患者中远期随访结果
至2019年6月,共完成随访634例,随访率92.4%。平均随访时间达(66.4±17.6)个月。中远期随访期间,合并糖尿病组和无糖尿病组全因死亡率分别为5.8%、5.1%,心肌梗死发生率分别为5.4%、4.8%,再血管化事件发生率分别为3.5%、2.9%,脑血管事件发生率分别为7.7%、4.3%,总体MACCE发生率分别为22.3%、17.1%。应用Kaplan-Meier法比较两组患者中远期随访期间各类不良事件发生率,总体MACCE发生率、全因死亡率、心肌梗死及再血管化事件发生率,差异均无统计学意义(P均>0.05),合并糖尿病组脑血管事件发生率显著高于无糖尿病组(P<0.0001)。
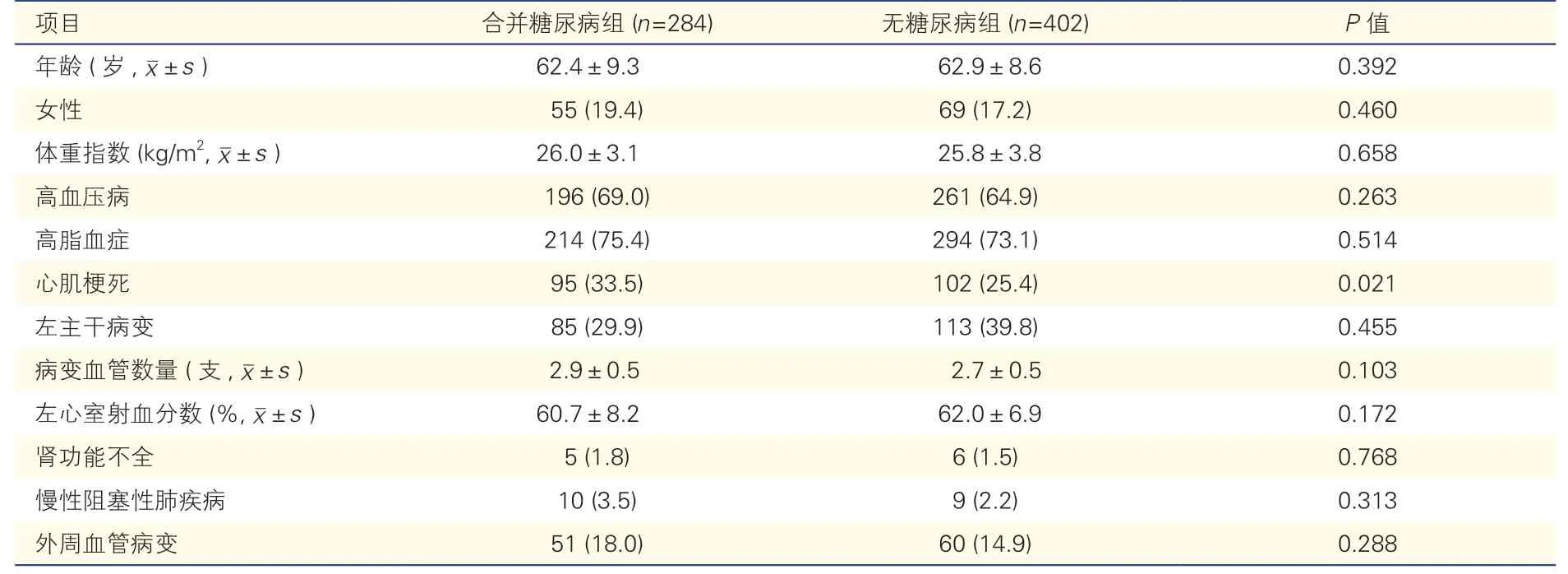
表1 两组患者基本资料比较[例(%)]
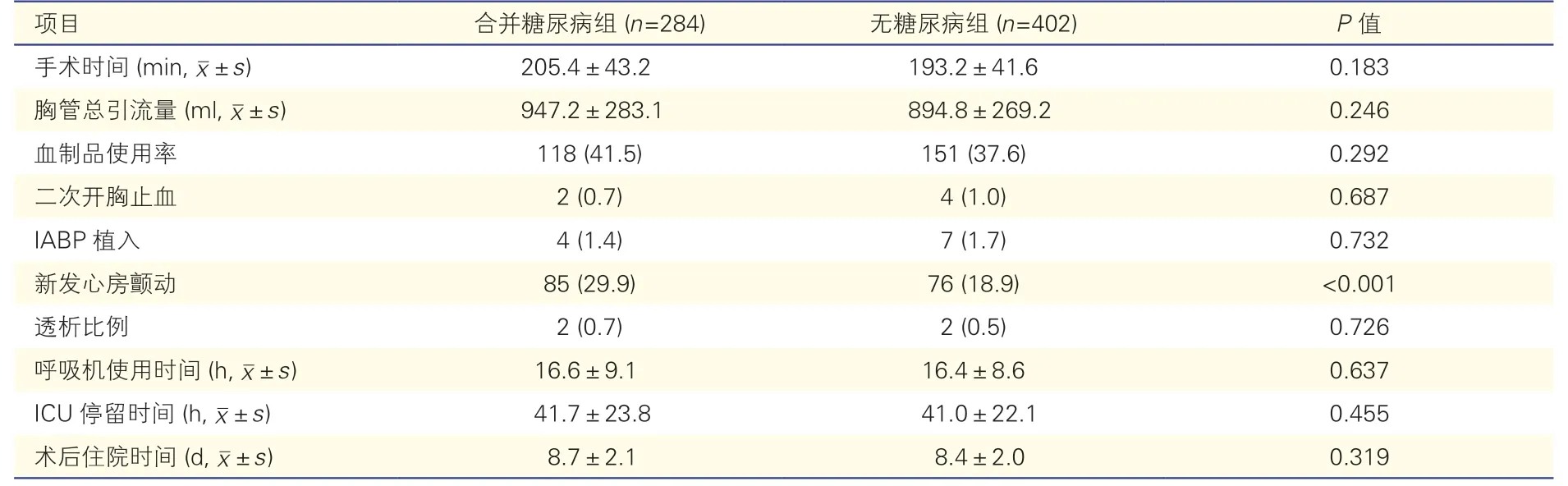
表2 两组患者术中、术后住院期间结果[例(%)]

表3 两组患者术后30 天随访结果[例(%)]
186例患者(合并糖尿病组61例,无糖尿病组125例)在术后(57.0±18.1) 个月经冠状动脉造影或冠状动脉CT复查。结果显示,合并糖尿病组患者桡动脉桥血管通畅率显著高于大隐静脉桥血管(83.6%vs.62.3%,P=0.008);合并糖尿病组患者与无糖尿病组患者相比,大隐静脉桥血管通畅率显著降低(62.3%vs.80.8%,P=0.006),桡动脉桥血管通畅率差异无统计学意义(83.6% vs.87.2%,P=0.507),见表4。

表4 两组186例患者桥血管通畅率[例(%)]
3 讨论
在真实世界中,大隐静脉仍是继左胸廓内动脉后最常用的桥血管材料。来自美国胸外科医师协会(STS)数据库资料显示,既往十年北美地区的CABG患者中,90%患者应用大隐静脉作为第二桥血管,不足6%的患者应用了桡动脉等第二根动脉桥血管材料[6]。在合并糖尿病的患者中,采用桡动脉桥的临床报道则更为有限,直接限制了该技术的推广应用。
2016年STS动脉桥血管临床应用指南中明确建议,选择桡动脉作为桥血管材料,术前需严格评估管腔质量及侧支循环,术中首选吻合于重度狭窄的靶血管,同时术后采取适宜的抗痉挛策略[7]。Zou等[8]的研究显示,糖尿病患者桡动脉的生物学特性和超微形态结构不及无糖尿病患者,因而对于拟采集桡动脉的糖尿病患者,需更加注意术前对手部侧支循环和桡动脉自身质量的评价。对于拟采集桡动脉的糖尿病患者,我们推荐采用多普勒超声作为术前常规评估方法。传统的Allen试验完全通过肉眼主观判定颜色改变程度,无法定量评估[5,9]。而通过多普勒超声可直接评估桡动脉自身管腔质量及侧支循环水平。我们既往的研究结果也显示,通过充分的术前评估,高龄、糖尿病患者中获取的桡动脉仍能保持较高的质量[5]。
本组患者桡动脉均吻合于狭窄>75%的靶血管,术后常规使用钙拮抗剂预防桡动脉痉挛,通过以上综合措施,在合并糖尿病患者中应用桡动脉桥仍可取得较好的远期效果[10-11]。术后平均(57.0±18.1)个月的造影或CT复查结果也显示,合并糖尿病组患者桡动脉桥血管通畅率显著高于大隐静脉桥血管(83.6% vs.62.3%,P=0.008)。与无糖尿病组患者相比,合并糖尿病组桡动脉、左胸廓内动脉等动脉桥血管材料通畅率虽略有下降,但差异均无统计学意义(P均>0.05);Deb等[12]报道了233例桡动脉7.7年的造影随访结果也显示,在合并糖尿病患者中,桡动脉桥血管通畅率显著高于静脉桥血管(95.2% vs.74.7%,P=0.004),同样证实了动脉材料对于高血糖及粥样病变进展更好的耐受能力。这也提示我们,在合并糖尿病患者中适当增加多支动脉桥、全动脉桥策略的应用,有望带来更好的桥血管远期通畅率。良好的远期通畅率也是本研究中合并糖尿病患者在长期随访中再发心肌梗死及再血管化发生率较低的基础。
已有众多研究提示,多支动脉桥的应用可有效改善合并糖尿病的CABG患者远期预后[13]。本研究平均超5年的随访结果也显示,合并糖尿病患者应用桡动脉桥仍可取得较好的远期生存率(94.2%)。同时也需注意到,合并糖尿病组患者术后新发心房颤动比例显著高于无糖尿病组,这也是术后30天合并糖尿病组脑血管事件发生率高于无糖尿病组的主要潜在危险因素。Filardo 等[14]回顾了11 239例行CABG患者围术期资料,结果显示29.5%患者术后出现新发心房颤动,并显著增加术后MACCE风险。糖尿病患者粥样硬化病变更为弥漫,常合并升主动脉钙化或颈动脉病变,术后更易发生脑血管事件[15]。本研究中合并糖尿病组中远期随访期间脑血管事件发生率也显著高于无糖尿病组,最终累积了更高的MACCE发生率。这也提示在合并糖尿病患者行CABG时,术中更应注意减少升主动脉操作,术后加强对新发心房颤动的预防及治疗,同时做好远期二级预防工作[16-17]。
本研究属单中心回顾性队列研究,而非随机对照研究,因此有其固有的局限性。当前在合并糖尿病患者中应用桡动脉桥的比例较低,已有的报道样本量均较为有限。本研究纳入了既往10年使用桡动脉进行CABG的多支冠状动脉病变患者,力求最大限度增加样本量,反应现实世界中的真实情况。而进一步验证合并糖尿病患者中应用桡动脉的临床效果,需要更大样本量,完成倾向性配对进行队列分析,乃至前瞻性临床试验的探索。
综上所述,对于合并糖尿病的冠状动脉多支病变患者,合理运用桡动脉桥血管可取得良好的近期及远期效果,为合并糖尿病患者行CABG提供更多策略选择。
