综合干预措施对疤痕子宫再次妊娠母婴结局的效果分析
2020-06-29金龙妹王秀蕊
曹 晶,金龙妹,姚 雁,王秀蕊
(上海市闵行区妇幼保健院,上海 201102)
疤痕子宫(scar uterus)是指主要发生于剖宫产术、子宫肌瘤剔除术、子宫穿孔或破裂修复术、子宫成形术等妇产科手术之后的子宫,其中剖宫产术是疤痕子宫产生的最主要原因。20世纪90年代以来,全球剖宫产率显著增加并超过WHO建议的阈值——15%以下,剖宫产已经成为一个全球性的公共健康问题,值得全世界广泛关注。我国作为最大的发展中国家,剖宫产率却一直在大幅上涨。近年来,我国剖宫产率持续上升,2010年达到了46.2%[1],同期上海市达到50%以上[2]。2014年起全国实施单独二胎政策,以往剖宫产女性再次妊娠需求明显增加,前期高剖宫产率的弊端逐渐凸显。
剖宫产术并不能降低孕产妇和围产儿死亡率,却带来再次妊娠的子宫破裂、前置胎盘、后续妊娠胎盘病理性附着、异位妊娠、不孕不育及腹腔其它器官粘连等等一系列严重的并发症。其中凶险性前置胎盘是最为严重的并发症,导致孕产妇死亡原因之一。随着剖宫产率的升高,疤痕子宫再孕的孕妇逐年增多,与疤痕子宫有关的并发症也呈上升趋势。其中有一些并发症如剖宫产切口妊娠、凶险性前置胎盘等均严重地威胁着孕产妇和围产儿的生命安全,必须引起足够的重视。
自2015年起,闵行区卫健委发布《关于加强闵行区助产机构疤痕子宫孕妇孕产期预警评估管理的工作要求》,通过综合干预措施努力为疤痕子宫孕产妇保驾护航。
1 研究对象与方法
1.1 研究对象
疤痕子宫孕产妇妊娠风险评估及分级管理项目以2015年至2018年在闵行区各接产医院(闵行区区妇幼保健院、仁济医院南院、市第五人民医院、闵行区中心医院、吴泾闵行区中西医结合医院、上海百佳妇产科医院,共6家)建卡产检并院内分娩的疤痕子宫孕产妇为服务对象。
1.2 具体方法
加强孕期保健服务和健康宣教,针对“疤痕子宫”孕产妇通过各种途径尤其是门诊、孕妇学校进行宣教,加强孕妇自我保健意识。
产科初诊由主治及以上医师接诊,根据《疤痕子宫孕妇孕产期分级预警评估表》进行分级评估,评估后根据实际情况予以病情告知并签署告知单,分级规范管理,细化接产医院孕产期管理,合理优化分配医疗资源,保障疤痕子宫孕妇母婴安全。具体方法如下:(1)孕早期(<13周):接诊医生需详细询问前次剖宫产术病史,并结合B超进行初步评估。B超申请单需备注疤痕子宫,B超报告单需明确孕囊与疤痕部位的关系,若考虑疤痕部位妊娠,需充分告知,建议三级医院就诊终止妊娠;若非疤痕部位妊娠,需告知风险并指导孕期建卡产检。
(2)产科初诊:须由主治及以上医师接诊,根据《疤痕子宫孕妇孕产期分级预警评估表》进行初次评估,评估后根据实际情况予以病情告知并签署告知单。评估级别为A、B级者,高危门诊按黄色风险预警定期产检;评估级别为C、D级者,需副主任及以上医师接诊定期产检;评估为凶险性前置胎盘者,需产科主任接诊定期产检。
(3)孕中晚期:对孕妇进行产前检查时应继续按《评估表》进行动态评估。孕2 8 ~3 2 周、孕3 6 ~3 7 周应根据《评估表》复评估。
(4)孕期保健服务和健康宣教:各级医疗保健机构加强孕期母胎健康状况的监测,通过各种途径尤其是门诊、孕妇学校进行宣教,制作宣传折页,加强孕妇自我保健意识。
(5)B超检查:孕中晚期每次 B超检查,申请单需注明疤痕子宫;B超报告单需注明胎盘位置、胎盘下缘距宫颈内口距离、子宫下端厚度等。
(6)围术(产)期管理:评估级别为A、B级,患者及家属充分了解风险情况下有阴道试产意愿,并由主任医师评估条件允许者,可在严密监护下阴道试产。评估需再次剖宫产手术者,需主治及以上医师上台手术,做好术前讨论、风险告知及准备工作。评估级别为C级,需副主任及以上医师上台,术前泌尿外科等相关科室会诊,血源及促宫缩药物准备充分。评估级别为D级或凶险性前置胎盘,需产科主任上台,术前行政谈话,并充分告知子宫切除、输血可能,做好相关准备,必要时带血入手术室,麻醉科配合深静脉置管建立静脉通道等;术中术后严密观察,结合心率、血压、阴道出血正确评估出血量。
(7)特殊情况:若就诊孕妇无任何产检信息,夜间、双休日或节假日急诊住院或手术,则由当班最高级别医师根据《评估表》行评估后按所评估级别正确处理。
(8)术后评估:术后填写疤痕子宫剖宫产术中情况记录表,评估术前B超、MRI检查是否与术中情况符合、术前准备是否充分、术中处理是否得当,提高对疤痕子宫的诊疗水平。
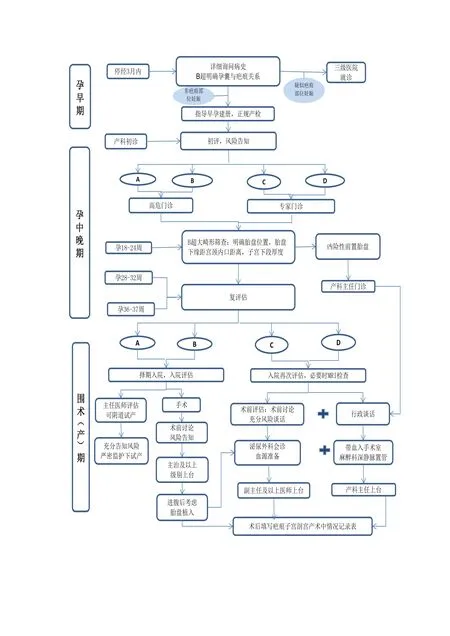
疤痕子宫孕妇孕产期预警评估流程
1.3 统计学处理
采用SPSS 19.0软件,所有的计量资料以均值±标准值的形式描述,两组之 间的比较用t检验,两样本率的比较用x2检验法,当P<0.05表示差异有统计学意义。
2 结 果
2.1 近5年闵行区助产机构疤痕子宫再次妊娠情况
闵行区助产机构近5年疤痕子宫孕妇在总产妇数中占比(见表1)以及疤痕子宫在剖宫产手术指征占比(见表2)都居高不下,其中2017年达峰值,分别为21.73%和47.38%。
2.2 近5年闵行区助产机构剖宫产手术指征具体分布
闵行区助产机构近5年剖宫产率均超过40%(见表3),分析其中剖宫产各项手术指征的占比,剖宫产指征中占据前两位的分别是疤痕子宫、胎儿窘迫(见表4)。
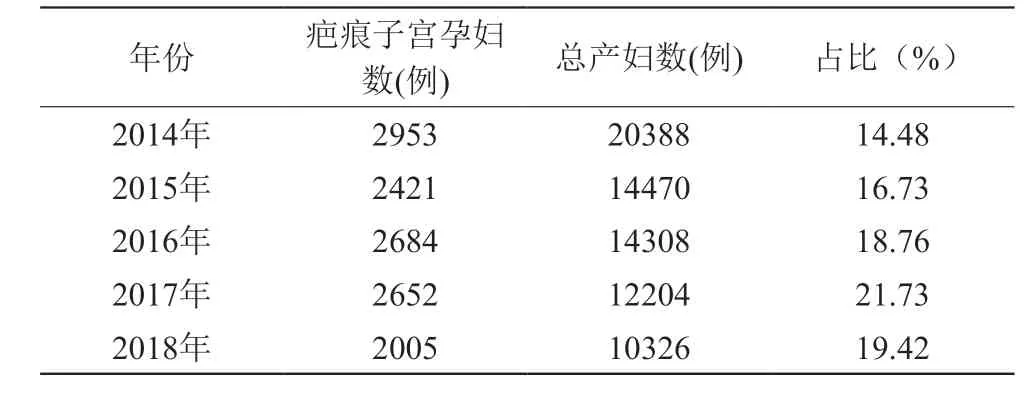
表1 近5年闵行区助产机构疤痕子宫孕妇在总产妇数中占比情况
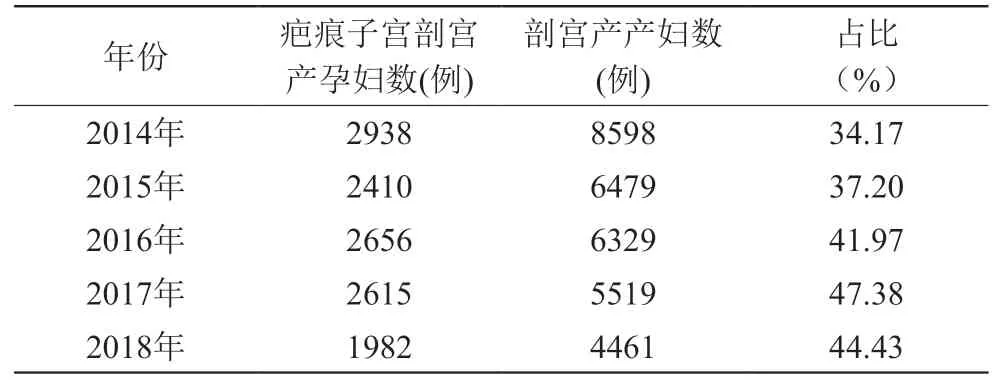
表2 近5年闵行区助产机构疤痕子宫在剖宫产手术指征占比情况
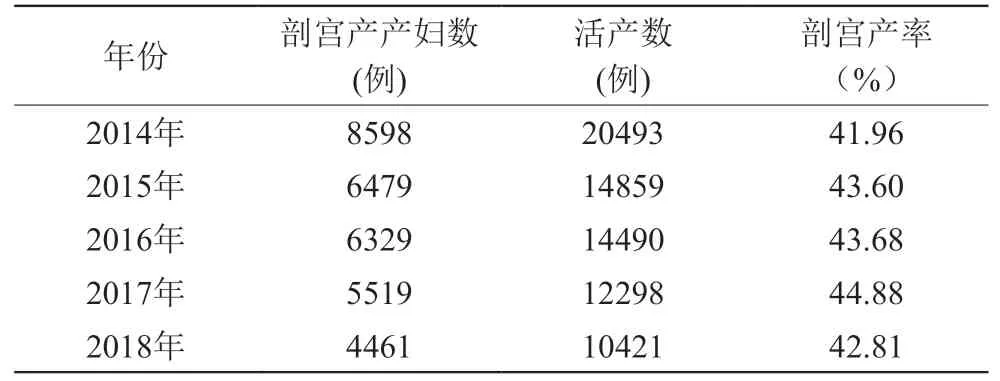
表3 近5年闵行区助产机构剖宫产率情况
2.3 近5年助产机构产后出血占比情况
闵行区助产机构近5年产后出血情况逐年上升,但是针对疤痕子宫孕产妇采取综合干预后,疤痕子宫的产后出血情况出现了逐年下降的趋势(见表5)。
3 讨 论
疤痕子宫妊娠再次妊娠较完整子宫者更具复杂性和危险性,不但成为广大妇产科医师关注的问题,同时也是广大有再次生育要求的疤痕子宫妇女及其家庭希望了解和咨询的问题。若以全国平均50%的剖宫产率估算,我国每年约新增800万次的疤痕子宫[3]。疤痕子宫再生育带来的医疗和社会问题日益显著,开展疤痕子宫孕妇孕产期预警评估,精细化管理疤痕子宫孕产妇,减少疤痕子宫孕产期风险,减少危重抢救发生,势在必行,切实改善妊娠结局。
疤痕子宫再次妊娠孕妇往往还是选择剖宫产妊娠,占剖宫产指征首位。我们应从源头上做好预防保健工作,首先要严格掌握剖宫产指征,降低初次剖宫产率,就将大大避免因剖宫产再次妊娠带给孕产妇的妊娠风险。据统计,1次剖宫产后发生前置胎盘的几率是无剖宫产史的5.3倍,2次以上剖宫产后再妊娠发生前置胎盘的几率为39%[4]。疤痕子宫再次妊娠孕妇妊娠年龄也高,随着孕妇年龄的升高,孕期合并症发生率也逐渐提高,巨大儿、早产儿发生率增加,严重危害母婴健康。因此,对疤痕子宫孕妇采取干预措施是有必要的。疤痕子宫孕产期的早期诊断、严密的产科监护、及时的产科处理有利于改善不良的妊娠结局。
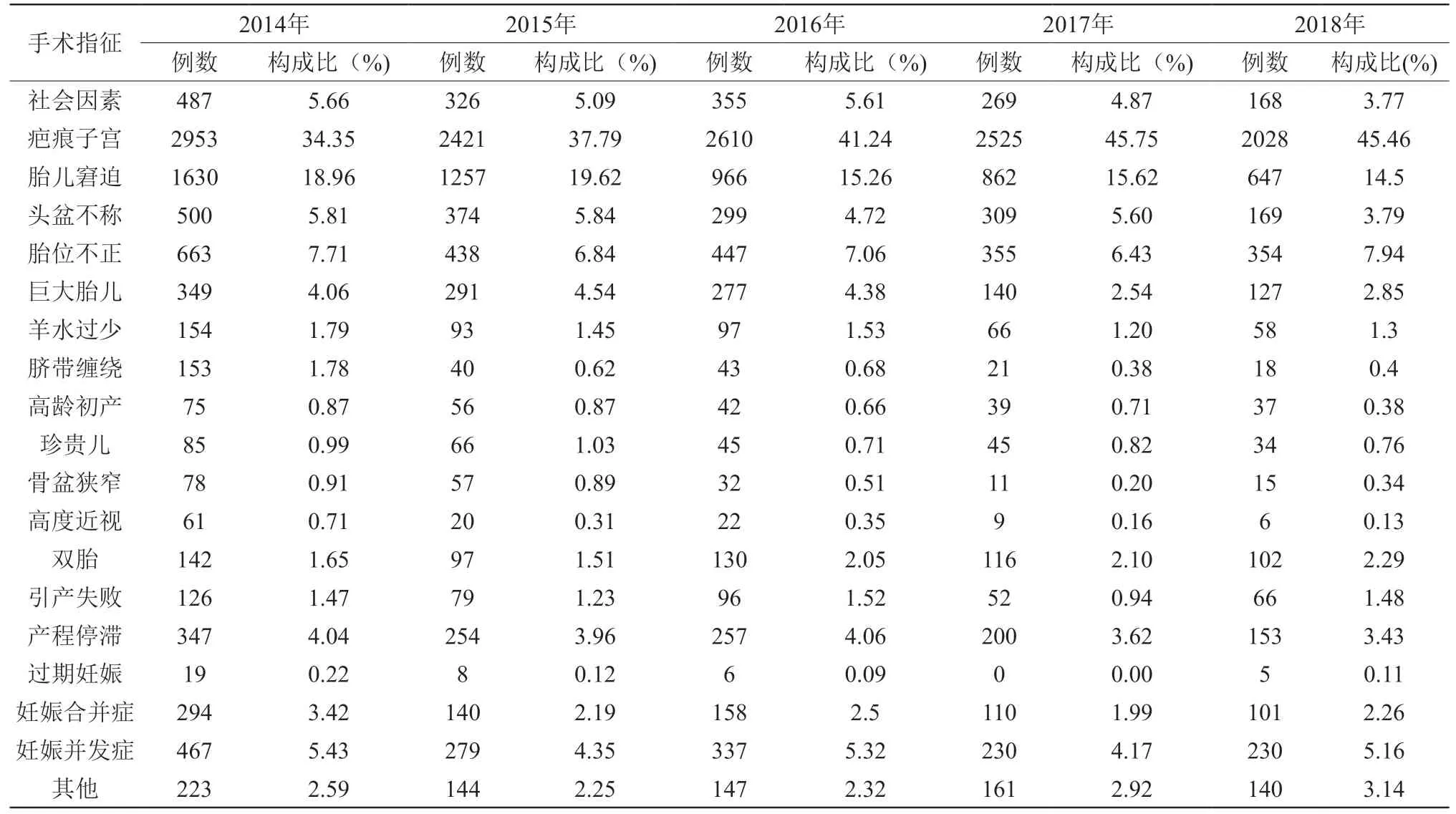
表4 2014-2018年闵行区助产机构剖宫产指征构成比
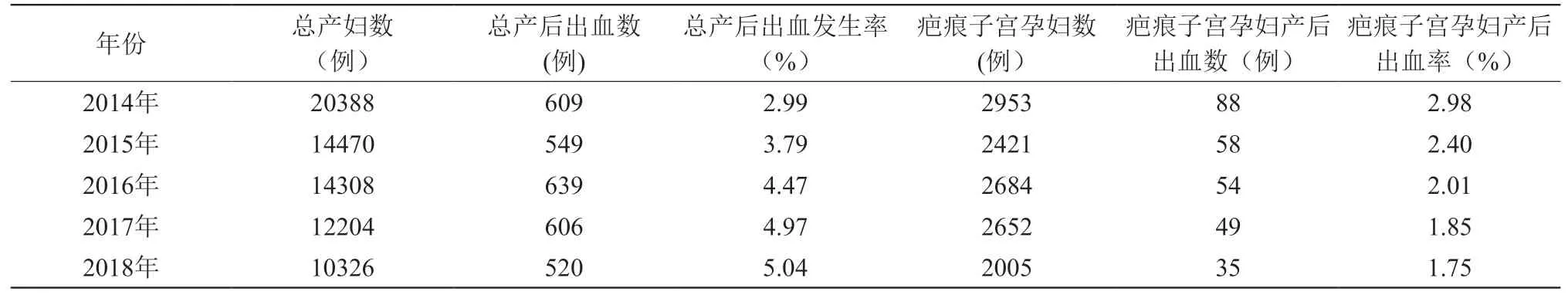
表5 近5年闵行区助产机构产后出血情况
定期的产前检查、及时的产前诊断是预防的关键,同时应重视彩色B超的检查。早期诊断,早期发现,早期治疗。通过对孕妇以及胎儿的孕期监护和保健,能够及早发现并处理,这一点对疤痕子宫孕产妇尤为重要。剖宫产切口妊娠、凶险性前置胎盘的产前诊断方法包括超声等。剖宫产切口妊娠是指孕囊、绒毛或胎盘着床于子宫切口疤痕处,严重者可穿透子宫,造成子宫破裂,是一种少见的异位妊娠[5]。可通过孕早期的阴超检查发现,早期诊断,早期发现,早期治疗,避免不良后果的发生。有剖宫产的孕妇在孕早期建议彩色B超检查有无疤痕部位妊娠。如果孕3月内B超已经发现为疤痕部位妊娠建议立即终止妊娠。及早发现尽早处理,避免以后造成对孕产妇更大的伤害。疤痕子宫的孕妇孕早期如果胎盘位置正常,以后也要定期产检,定期B超检查。超声成像对前置胎盘、胎盘植入的诊断中有举足轻重的作用,这种诊断方法简单、安全、准确,是最为常用的[6]。
凶险性前置胎盘即以前有剖宫产史,再次妊娠发现为前置胎盘,胎盘附着于既往的子宫下段剖宫产疤痕处,伴有或者不伴有胎盘植入[7]。20世纪90年代以来剖宫产率明显升高,也带来了子宫切口疤痕部位胎盘植入,即凶险性前置胎盘的几率明显增高,严重地危害了母婴的健康,给各级综合性医院的产科以及妇幼保健医院的医务工作者带来了挑战[8]。其发病率呈逐年上升趋势。因其处理方式往往以手术切除子宫为主要手段,是目前剖宫产最严重的并发症之一,是孕产妇死亡及围产儿死亡的主要原因之一,因而受到全世界广泛关注。2014年度闵行区发生了4例疤痕子宫危重抢救孕产妇,均为凶险型前置胎盘,均发生产后大出血及子宫切除的不良结局。
闵行区近5年来针对疤痕子宫孕产妇采取综合干预,通过孕早期、孕中期、孕晚期的预警评估工作的开展,筛查出每一例高危孕妇,为临床医师的工作提供更完善的诊疗标准和更有效的筛查方式,规范治疗流程,疤痕子宫的产后出血情况出现了逐年下降的趋势,全区的孕产妇死亡率为0。通过对疤痕子宫孕妇孕产期预警评估,细化管理疤痕子宫孕产妇,减少疤痕子宫孕产期风险,减少孕产妇危重抢救,以对保障医疗质量和母婴安全,加强疤痕子宫孕产期预警的干预措施是可行、有效的。
