创伤性脾破裂行脾动脉介入栓塞与外科手术治疗的临床比较研究
2020-06-29张立鹏王忠敏赵新建
张立鹏,王忠敏,赵新建
(1.石河子大学医学院第一附属医院放射科,新疆 石河子 832000;2.上海交通大学医学院附属瑞金医院放射科,上海 200025)
脾脏是腹腔内实质性脏器,具有丰富的血供且质地较脆,暴力及外伤易使其破裂出血。因此,脾脏是腹腔最易损伤的器官。脾脏损伤发病率占腹部闭合性损伤的20%~40%[1],居腹腔内实质性脏器损伤的首位[2]。临床治疗创伤性脾破裂的主要方法为手术切除脾脏,但由于手术风险及术后凶险性感染的可能,以及脾脏具有造血、滤血、储血、免疫、内分泌等功能[3],因此近来主张保留脾脏的治疗[4]。随着介入放射学的发展,选择性脾动脉栓塞越来越多用于脾破裂的治疗[5-6]。本研究采用回顾性分析,探讨脾动脉栓塞在治疗创伤性脾破裂中的应用价值。
资料与方法
一、一般资料
收集石河子大学医学院第一附属医院2014年至2018年间收治的创伤性脾破裂病人40例。其中车祸伤28例,摔伤7例,打伤5例。男29例,女11例,年龄19~67岁。合并普通外伤18例,包括头面部裂伤、皮肤挫裂伤等,肋骨及脊柱骨折14例,四肢骨折12例,胸腔积液6例,腹腔积液9例,肝破裂7例,并发休克11例。
美国创伤外科学会AAST制定的脾损伤分级标准[7],分为5级:Ⅰ级,脾脏被膜下血肿面积<10%或被膜撕裂深度<1 cm;Ⅱ级,被膜下血肿面积占10%~50%或被膜撕裂深度为1~3 cm;Ⅲ级,被膜下血肿面积>50%或被膜撕裂深度>3 cm;Ⅳ级,25%脾脏血管损伤;Ⅴ级,脾脏完全撕裂或脾门血管离断。根据术前超声、CT或脾动脉造影检查结果和术中所见,本研究脾损伤程度为,Ⅰ级6例,Ⅱ级23例,Ⅲ级11例。对两组资料的性别、年龄、合并损伤及脾损伤分级比较,差异无统计学意义(P>0.05)(见表 1)。

表1 两组病人一般资料
二、方法
病人门诊CT或超声检查明确诊断创伤性脾破裂,均发现腹腔积血、积液。脾动脉栓塞组病人行急诊插管介入栓塞治疗后,于急诊ICU密切观察各项生命体征,必要时行脾切除治疗;外科手术组病人直接行急诊手术治疗。比较两种治疗的操作时间、住院时间、术中出血量、术后24 h血压和术后1周血细胞的变化,以及术后的并发症发生和不良反应等情况。
(一)脾动脉栓塞
病人均在心电监护下行选择性脾动脉栓塞治疗。病人仰卧于DSA检查床上,双侧腹股沟区碘伏纱布消毒,利多卡因局部麻醉。采用改良Seldinger技术穿刺右侧股动脉,置入5F管。将5F管经右股动脉选择性插管至脾动脉主干。脾动脉造影明确脾破裂的诊断,损伤部位、范围和活动性出血(见图1)。使用造影剂混合明胶海绵碎屑或明胶海绵条选择性进行出血部位脾叶、脾段动脉的栓塞,直至造影剂流速逐渐减慢至停滞。术中微导管的使用降低了超选择的难度。栓塞完成后,将导管退至脾动脉主干,再次造影观察栓塞效果(见图2)。术中对合并肝破裂病例进行选择性肝动脉栓塞治疗。治疗结束后穿刺部位加压包扎,右腿制动24 h,防止出血、形成血肿。
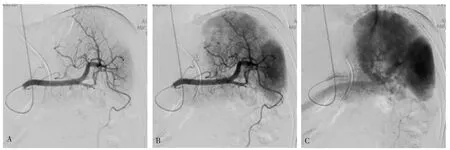
图1 脾动脉造影

图2 栓塞后脾动脉造影
(二)外科手术治疗
病人直接行急诊开腹手术治疗,明确脾破裂部位及程度,并探查其他腹腔脏器损伤情况,对合并肝破裂病例进行修补治疗。外科手术治疗分保脾术与脾切除术。保脾术主要有缝合修补术,脾动脉结扎或术中栓塞,部分脾切除术,自体脾移植术等。然而传统保脾手术难度大,风险高,术后并发症发生较多,有术后再出血的可能,因此本院多采用较安全的全脾切除术。本研究均选择全脾切除术病例。
两组病人中,合并头面部裂伤者进行清创缝合治疗,皮肤挫裂伤者保守治疗,肋骨及脊柱骨折者保守治疗,四肢骨折者行手术治疗及外固定治疗,休克者行补液治疗。治疗后合并损伤均好转。
三、统计学处理
应用SPSS 19.0软件对数据进行统计学分析。计数资料采用卡方检验,计量资料采用t检验。P<0.05为差异有统计学意义。
结 果
一、术中、术后对比
脾动脉栓塞组与外科手术组均治疗成功,无再出血病例。脾动脉栓塞组操作时间、住院时间均低于外科手术组。脾动脉栓塞仅穿刺时有少量出血,出血量明显低于外科手术组,术后24 h血压明显高于外科手术组(见表2)。脾动脉栓塞后CT复查脾脏栓塞部位部分液化,脾脏未栓塞部位显影良好(见图 3)。

表2 手术指标比较
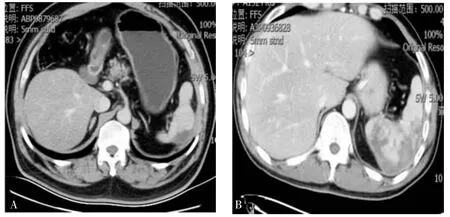
图3 脾动脉栓塞后复查CT影像
二、术后血细胞变化
由于脾动脉栓塞保留了部分脾脏功能,而外科手术组脾脏滤血功能丧失,因此,外科手术组术后1周白细胞尤其血小板计数明显高于脾动脉栓塞组(见表 3)。

表3 术后1周血细胞变化的比较
三、术后不良反应及处理
脾动脉栓塞组由于脾脏缺血及炎症反应,导致术后发热、腹痛例数高于外科手术组,对症治疗后缓解,未出现明显的脾脓肿、胰腺炎、下肢静脉血栓等并发症。3例穿刺部位血肿缓慢吸收。外科手术组主要并发症为6例不全性肠梗阻及2例手术切口感染,分别经胃肠减压和清创后缓解(见表4)。

表4 术后主要并发症比较
讨 论
脾脏质地脆弱而血供丰富,且位于易被外力损伤的腹腔解剖位置,因此外伤很容易造成脾脏破裂出血。脾破裂多发生在凹面或近脾门处[8]。常发病紧急,如不及时诊治,易造成腹腔大出血,危及生命。治疗脾破裂的方法分为保守治疗、外科手术治疗以及介入血管栓塞治疗。保守治疗是在维持病人生命体征接近平稳的基础上,进行营养补充以及给予抗生素治疗。但随着病情变化,常有脾脏迟发性破裂的发生。早期的手术治疗方法主要是外科手术切除脾脏[9-10]。此方法止血彻底,又可对腹腔其他脏器进行探查,但病人开腹创伤较大,术后恢复时间长,出现凶险性感染以及血小板升高、形成血栓的风险增加[11]。自20世纪70年代经导管栓塞脾动脉用于治疗脾功能亢进以来[12],脾动脉栓塞得到很大的发展,并开始应用于脾破裂的治疗。近年来随着对脾脏功能研究的深入,临床要求在救治病人的前提下尽可能保留脾脏[13]。脾损伤类型复杂、脾修补的手术技巧要求高,近年来研究表明脾动脉栓塞具有更高的保脾率[14]。
根据脾破裂的部位与程度,大多采用超选择栓塞脾破裂部位供血血管。既起到止血作用,又降低对正常脾脏的损伤。脾动脉主干栓塞通过降低脾动脉血供与血压,来降低破裂部位血管压力,加上机体的凝血作用,使破裂血管闭合[15]。脾破裂栓塞多使用明胶海绵及弹簧圈,根据损伤程度及部位选用合适的栓塞材料[16]。对于小动脉破裂造成的轻症损伤,一般采用2 mm×2 mm明胶海绵颗粒或2 mm×10 mm明胶海绵条进行栓塞,一般在10 d左右可被吸收,使血管再通。对于损伤程度较重、损伤范围广和破裂血管内径较大的病人,使用弹簧圈可达到更满意的栓塞效果。
脾动脉栓塞治疗脾破裂,与外科手术相比,具有多个优点:①无需开腹,减少创伤,出血量明显减少,操作时间与住院时间短,恢复快。②脾动脉造影能明确脾破裂的诊断,评估脾破裂的程度、位置,判断供血动脉,针对性地对供血动脉进行栓塞。栓塞治疗后可再次行脾动脉造影观察疗效,且对其他脏器供血动脉进行造影,判断有无损伤,并行介入治疗。③栓塞部分脾动脉,从而保留其余部分脾脏的滤血、免疫功能,避免血小板急剧升高导致血栓以及凶险性感染的风险,而手术切除脾脏后出现血栓与凶险性感染的概率明显增加[17]。④采用明胶海绵作为栓塞材料,其具可吸收性,栓塞的部分血管能再通,加上侧支血管的生成,脾脏大部分功能仍可保留。本研究均超选择栓塞出血部位脾叶、脾段动脉。
脾动脉栓塞的常见并发症主要有:①穿刺部位皮下血肿及股动脉假性动脉瘤。可通过提高穿刺成功率,选择合适导管,延长加压包扎制动时间,严密观察穿刺部位情况,来控制此类症状的发生。②脾脓肿。多由于无菌操作执行不严格、脾脏栓塞后免疫力低下引发。因此,介入操作时应严格执行无菌操作,术后可适当用药提高免疫力。③左上腹疼痛、发热,左侧胸腔积液。此症状多由于脾破裂后炎症反应,脾动脉栓塞后吸收热以及脾上极梗死对膈肌的刺激造成。常规镇痛、退热,适当使用抗生素等即可有效缓解。④误栓。多由于选择性插管过浅,栓塞剂过量以及注射压力过高引起。进行造影剂试验性注射,栓塞剂注射时在造影透视下严密观察,控制合适的栓塞范围,是避免误栓的关键措施。本研究并发症均为栓塞后的腹痛与发热。
本研究结果表明,脾动脉栓塞治疗创伤性脾破裂在操作时间、术中出血量、住院时间等方面均优于外科手术组。栓塞后发热与腹痛例数多于外科手术组,但均属于正常介入术后反应、易处理。比较两组术后血细胞的变化,结果体现栓塞治疗在保留脾脏功能方面的优势。外科手术多数直接切除损伤的脾脏,少有术后再出血的风险。本研究的不足之处在于纳入病例较少,栓塞材料与术式单一,需提高技术手段、扩大样本量以进一步探讨。
