慢性阻塞性肺疾病急性加重期中西医结合治疗的临床研究*
2020-06-29刘林刘宇
刘 林 刘 宇
阳谷县人民医院,山东 阳谷 252300
慢阻肺急性加重是慢阻肺疾病管理过程中的重要事件,因为急性加重可以降低患者的生活质量,增加住院率和再住院率,加速疾病进展[1]。有些急性加重持续时间短,但对健康状况仍有显著影响[2-3]。慢阻肺急性加重的症状通常持续7~10天,但是有些可能持续更久。有的研究发现急性加重8周时,仍有20%的患者未能恢复到他们急性加重前的状态[4]。现已证实慢阻肺急性加重能会使疾病进展。若急性加重后恢复缓慢则更可能存在疾病进展[5]。但是国内关于病情恶化后的恢复过程缺乏相关临床研究,急性加重后恢复的影响因素不明确,目前没有确切的方案来解决急性加重后恢复缓慢问题,针对于此,我院针对此类患者在观察随访的基础上给予采用中西医结合方式进行干预,来观察中医药对急性加重后恢复的影响。
1 资料与方法
1.1临床资料
纳入对象来源于在我院呼吸科就诊的慢性阻塞性肺疾病患者,和我院呼吸科长期随访的患者。纳入标准:①确诊慢性阻塞性肺疾病,诊断标准符合《慢性阻塞性肺疾病诊断、治疗和预防的全球策略2017报告》[6];②患者处于稳定期。排除标准:①具有哮喘病史、支气管扩张、支气管癌、心功能Ⅳ级、严重肝、肾功功能受损、终末期患者;②慢阻肺急性加重轻度患者。自2017年4月01日至2017年5月01日,共纳入慢阻肺稳定期患者120人。
1.1.1慢性阻塞性肺疾病的诊断标准 支气管扩张剂后FEV1/FVC<70%,且有相应的症状和明显的危险因素接触,则可诊断慢性阻塞性肺疾病。
1.1.2急性加重的标准及评估 表现为呼吸症状急性恶化,导致需要额外的治疗。所有纳入的患者要求监测自我症状,如出现加重的呼吸困难、痰量增多、出现脓痰、咳嗽频繁、出现感冒症状(鼻塞、流涕、咽痛、发热、全身乏力)均与研究者联系,或到医院就诊,进一步评估是否出现急性加重。如患者不主动联系研究者,研究者每4周主动联系患者1次,以评估患者的状态,明确有无急性加重。
1.1.3慢阻肺急性加重分级 轻度(单独使用短效支气管扩张剂治疗);中度(使用短效支气管扩张剂和抗生素治疗,加用或不加用口服糖皮质激素);重度(患者需要住院或急诊治疗,可能并发急性呼吸衰竭)。
1.2方法
采用前瞻性、随机、对照、单盲的研究方法。首先纳入稳定期的慢性阻塞性肺疾病患者,进行随机分组,所有的患者纳入后均进行肺功能的评估和症状评估,作为基线资料;并对患者进行随访,每个患者随访一年,观察急性加重次数及第一次急性加重恢复情况每4周进行1次肺功能和症状评估;当慢性阻塞性肺疾病急性发作后,再次给予肺功能测试和症状评估,并随访监测至患者进行稳定期、如一直未到稳定期则最长监测到12周或再次进入急性加重期,急性发作后2周内每天进行症状评估和肺功能检查,2周后如未进行稳定期则每周进行1次肺功能检查和症状评估,如进行稳定期则每4周进行一次肺功能检查;所有患者不论在稳定期还是急性期要求每天进行症状自评。
1.2.1肺功能的检查 使用肺功能仪前按常规校正;操作人员固定,且训练有素,技术熟练;测试前对患者进行指导,患者在进行检查时要用最大力气,吸气和呼气之间的暂停时间小于1秒;记录时要达到容量平台;在合格的曲线中选择最大的FEV1和FVC,来计算FEV1/FVC。所有测试者均吸入400 μg沙丁胺醇,10分钟后进行测试。气流受限严重程度的肺功能分级:轻度FEV1≥80%;中度50%≤FEV1<80重度30≤50 极重度30<30%。慢性阻塞性肺疾病的症状评估采用慢阻肺评估测试(CAT),评分范围 0~40分,大于10分作为界值。
1.2.2呼吸困难的评估采用改良后的MRC呼吸困难量表共分为5级(0~4级)。mMRC0级为只在剧烈活动时感到呼吸困难。mMRC1级为在快走呀上缓坡时感到呼吸困难。mMRC2级为由于呼吸困难比同龄人走得慢,或者以自己的速度在平地上行走时需要停下来呼吸。mMRC3级为在平地上步行100米或数分钟需要停下来呼吸。mMRC4级因为明显呼吸困难而不能离开房屋或者换衣服时也感到气短。
1.2.3营养不良的标准 利用欧洲肠外肠内营养学会(ESPEN)制定的NRS-2002进行入组患者营养风险筛查。总分≥3 分者为营养不良组,总分<3 分者为营养良好组。
1.2.4西医治疗方案 按照GOLD2017报告制订西医治疗方案。同时服用中药安慰剂,一次一袋,一天2次。
1.2.5中医治疗方案 遵循“基于肺气虚分度理论的慢性阻塞性肺疾病中医证候演变及兼夹证专家共识”,由2位中医专家共同协商,辩证施治,共同制订方剂。把中药煎好后125 ml一袋分装。一次一袋,一天两次,连续服用14天。
1.2.6观察指标 稳定期的肺功能指标:PEFR、FEV1、FVC;CAT得分。急性加重期发作时的肺功能指标和CAT分。急性加重恢复时间为各肺功能指标和CAT得分恢复时间。
1.3统计学分析
计量资料用均数±标准差或中位数(四分位数间距)表示;计数资料用例数/百分比表示。组间比较用t检验、方差分析或卡方检验;采用Logistic回归分析急性加重后恢复的影响因素。P≤0.05为差异有统计学意义。
2 结 果
2.1一般资料
纳入的120例患者中,男81例,女39例,平均年龄69.8±6.6岁(39~86岁),随访1年,均有急性加重发作,其中有22例患者的第一次急性加重发生在随访期的后3个月,或发作时严重程度为轻度,未给予中西医结合治疗。其余98人,共发作268次,每名患者每年急性加重发作的的中位数为2.2(1.3,3.5),纳入中药治疗的对照研究,其中男70人,女28人,平均年龄69.4±6.8岁(42~86岁),其中对照组50例,试验组48例。纳入时患者的呼气流速峰值(PEFR)、第一秒用力呼气容积(FEV1),用力肺活量(FVC)、FEV1/FVC,过去1年急性发作次数,CAT得分、营养不良患者比例、吸烟史、合并心功能不全情况见表1,两组比较差异无统计学意义(P>0.05)。
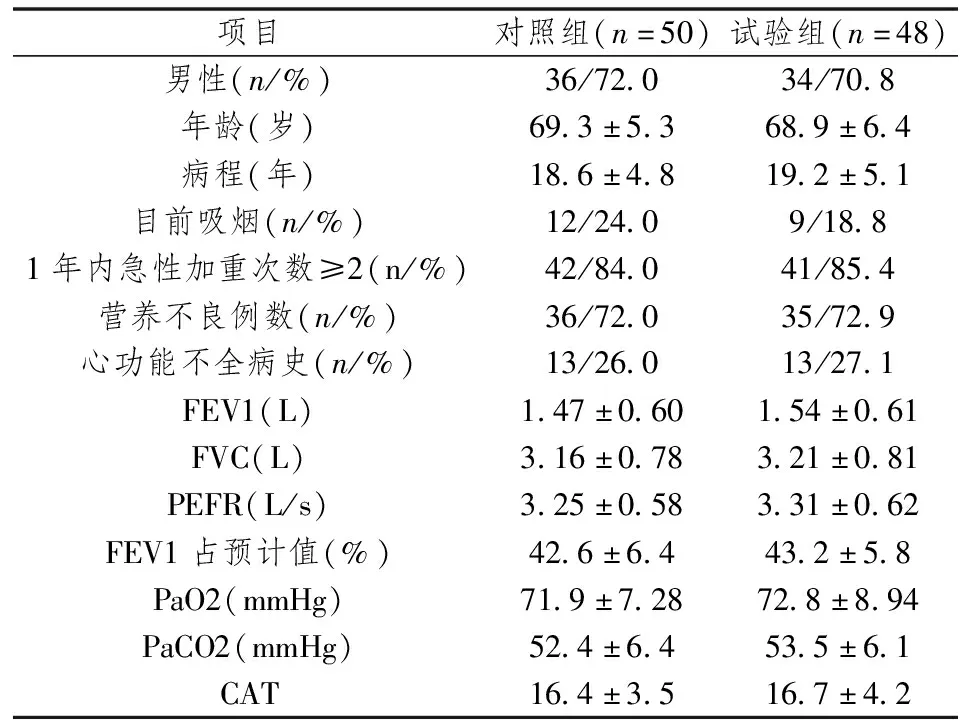
表1 两组患者一般资料
2.2急性发作前后肺功能及症状变化
268次急性加重时进行肺功能评估,各指标均有明显下降,症状得分增加,通过查看患者加重发作前1周的日常症状评分记录,在诊断急性加重发作前即有症状的变化,在268次急性加重中,出现呼吸困难症状加重的193例次,占72.0%,提前出现的时间为1(1,3)天;痰量增加的111例次,占41.4%,提前出现时间为2(1,4)天;出现脓痰的75例次,占28.0%,提前出现时间为1(1,3)天;89例次发作前有感冒,占33.2%,提前出现时间为3(1,6)天;喘息加重的有82例次,占30.1%例,提前出现时间为1(1,3);咳嗽加重的有64例次,占23.9%例,提前出现时间为3(1,6)。CAT评分从基线增加3(2,4)。
2.3两组患者急性加重发作时肺功能及症状比较
患者出现急性加重时,患者的PEFR、FEV1、FVC均有下降,CAT得分增加,但两组间差异无统计学意义,结果见表2。

表2 急性加重时两组的基本资料比较
2.4患者急性加重后恢复情况
在发病后PEFR恢复时间8(1,14)天,FEV1恢复时间8(2,14)天,FVC恢复时间8(3,15)天,症状恢复时间为7(4,14)天。在4周时,73(74.5%)例患者PEFR恢复到基线水平;72例(73.5%)FEV1恢复到基线水平;71例(72.4%)患者FVC恢复到基线水平;76(77.6%)例患者症状恢复到基线水平。观察到12周时PEFR、FEV1、FVC、和症状得分分别有87.8%,84.7%、86.7%,89.8%恢复到基线水平,而且有6例患者在12W的观察期内再次急性加重发作,未恢复到基线水平的恢复时间按84天计算。两组间比较在4周、12周差异均有统计学 意义(P<0.05)。

表3 两组间各指标恢复情况的比较
2.5各指标的恢复时间与各指标下降值的相关性分析
结果示各指标恢复时间与各指标的受损程度呈相关性,结果见表4。
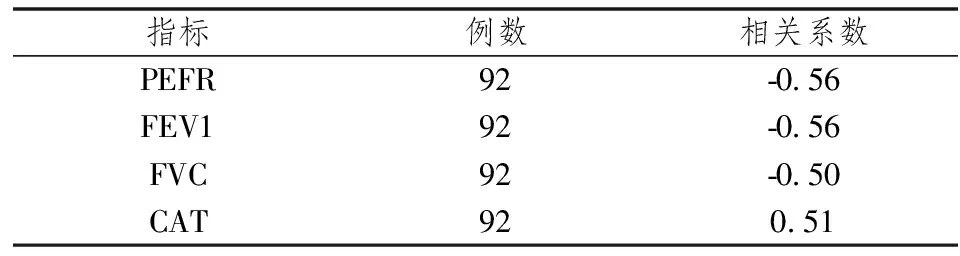
表4 各指标恢复时间与各指标恶化程度的相关性分析
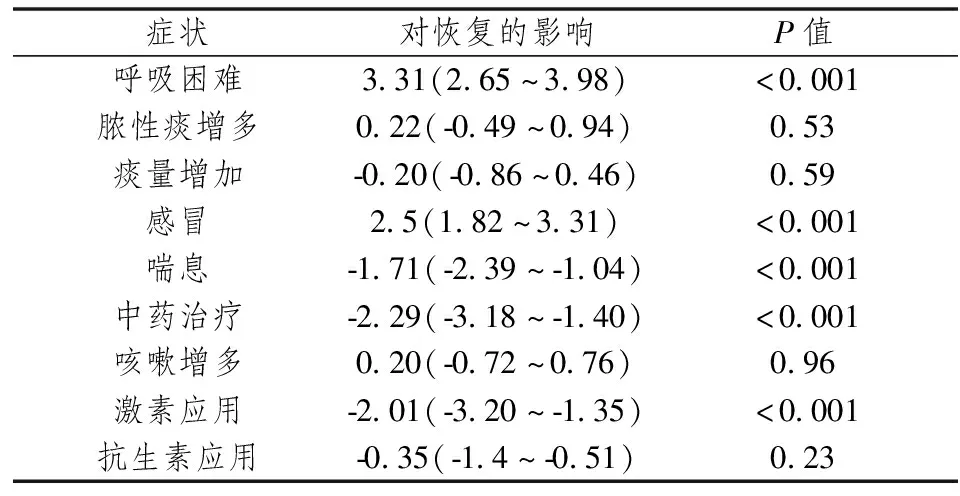
表5 以症状得分恢复时间为结果变量进行多因素分析
2.6影响恢复的多因素分析
以症状得分恢复时间为结果变量进行多因素分析,结果显示症状恢复时间与呼吸困难加重、感冒、喘息加重、中药治疗、激素应用有关,其中中药治疗、激素应用、喘息加重是恢复时间缩短的因素,而呼吸困难、感冒是使恢复时间延长的因素(P<0.05);脓性痰增多、痰量增加、咳嗽加重和抗生素应用对恢复时间无明显影响(P>0.05)。结果见表5。
3 讨 论
慢性阻塞性肺疾病急性加重是COPD发病率和死亡率的重要原因[7]。一些慢性阻塞性肺疾病患者容易发生频繁的恶化,这是影响患者健康状况的一个重要决定因素[8]。急性加重可导致患者症状与生理功能的改变,有的出现在急性加重前,而有的改变出现在加重后,有一部分患者这些变化不能完全恢复,而导致病情的加重,很少有研究干预慢性阻塞性肺疾病已使用恶化率作为主要结果的措施。如能及时发现症状和功能的变化是及时干预、优化治疗策略的前提,但是这方面的研究很少。我们的研究通过监测患者的症状,能及时发现急性加重;并分析急性加重恢复时间与症状和功能指标之间的关系,来探索急性加重的影响因素和恢复时间的影响因素。从而改善对病情恶化前的特定症状的认识,以及它们与恢复期的关系可以表明哪些症状需要特别注意和早期治疗。通过我们的研究发现纳入患者中每年发作平均2.2次。发作前多有症状的变化,最常见的症状为呼吸困难,出现的时间多在1周以内,当某一症状出现恶化时,应积极寻找危险因素,并给予干预,可能预防急性加重的发作。感冒是常见的诱因急性加重的因素,因此积极预防感冒可以减少COPD患者的急性加重发作次数。这一结论与既往的研究一致[9]。
总体来看,各指标及症状的恢复时间并不一致,症状恢复比较肺功能恢复快,与巧合的是,在发作前期也是先有症状的变化,而后出现肺功能的下降。发作时症状在先,同样恢复时也是症状先恢复,而肺功能后恢复。为了观察中医药治疗对急性加重恢复的影响,我们观察了98例患者,因为其余22位患者的第一次发作是在最后12周内,如果纳入对照,因随访时间不够,可能影响结果的分析。为了减少工作量,我们只在第一次发作时,按照分组的结果给予了中药治疗。为了客观评价患者的恢复情况,本研究中纳入患者时均为稳定期的患者,并进行肺功能和症状评估,作为基线资料,这样每个患者都有自己的基线资料,也是评价恢复期的标准。这是本研究与其他研究的不同之处。各指标恢复的中位数时间7~8天,这与其他研究结果一致。但是在4周时只有70%多的患者恢复到基线水平;到12W时仍有10%以上的患者未恢复到基线水平,且有6例患者在随访期内再次急性加重发作。
急性加重发作后,患者的症状评分、肺功能指标、血气指标均有恶化。肺功能指标恶化越重,患者需要的恢复时间越长。国外的研究也得出相似的结论[10-11]。以症状恢复为结果变量进行多因素分析,可以看出呼吸困难加重、感冒、喘息加重、中药治疗、激素应用有关,其中中药治疗、激素应用、喘息加重是恢复时间缩短的因素,而呼吸困难、感冒是使恢复时间延长的因素;脓性痰增多、痰量增加、咳嗽加重和抗生素应用对恢复时间无明显影响。
通过对两组的对比,发现应用中药治疗,4周和12周时恢复率高于对照组,说明给予中药治疗可改善患者的恢复,从而改善患者的预后。中医对慢性阻塞性肺半身不遂有深入的研究,认为COPD属肺系疾病,肺气虚是其基本证候。特别是李泽庚教授和韩明向教授提出了病证研究的层次论与阶段论,将COPD和肺气虚证研究有机结合起来[12]。并利用新的科技技术,从基因分子水平探讨了COPD低氧血症的物质基础,将代谢组学技术引入肺气虚的研究,证实通过中医药治疗可使代谢产物向健康方向回归,从而改善COPD患者的预后。总结了COPD肺气虚证候演变规律,提高了临床诊疗水平。提出了肺气虚分度理论,并达成共识,认为COPD肺气虚有4个渐进性演变规律,轻度病位在肺,卫外功能减退;中度病位在肺脾,主气功能减退;重度病位在肺、脾、心、肾,治节失常,极重度,多脏受损,诸症蜂起。根据临床表现诊断为肺气虚、肺脾气虚、肺肾气虚、肺虚痰浊、肺虚痰热、肺虚痰瘀等症,给予辩证施治[13]。我们的研究发现,在西医治疗的基础上给予中西医结合治疗,可促进患者的恢复,取得明显疗效,与国内的研究结论是一致的[14]。中西医结合是COPD治疗的一个研究方向。
总之,本研究观察随访了慢阻肺急性发作的过程,总结急性发作前后症状及肺功能的变化特征,并评价了中医药治疗对恢复时间的影响。结果提示在急性发作前后有症状及肺功能的改变,日常症状评估可及时发现COPD发作,及时干预;中西结合治疗可改善COPD急性发作的恢复,从而改善患者的预后。
